Грыжа поясничного отдела позвоночника

Грыжа поясничного отдела позвоночника: симптомы и лечение
Позвоночная грыжа, или грыжа межпозвоночного диска поясничного отдела, – распространенная патология (30-40% случаев) опорно-двигательного аппарата, возникающая под влиянием разнообразных факторов и проявляющаяся в результате сдавливания двух соседних позвонков, приводящего к тому, что пульпозное ядро выпячивается через ослабленное или порванное фиброзное кольцо.
Его выдавленная часть оказывает давление на нервные окончания, расположенные в дисковой области, что и вызывает появление боли и ограниченность двигательных функций.

Что это такое?
Грыжа межпозвоночного диска – это патологическое выпячивание пульпозного ядра (желеобразной центральной части межпозвонкового диска), возникающее вследствие разрыва окружающего его фиброзного кольца.
Причины возникновения
Причин возникновения грыжи довольно много и все они подразделяются на эндогенные (внутренние) и экзогенные (внешние):
- Эта дисфункция может быть вызвана естественным старением организма.
- Уменьшение с возрастом концентрации воды в теле человека приводит к высыханию дисков.
- Нарушение снабжения межпозвонковых дисков питательными веществами.
- Этот провоцирует начало дегенеративных возрастных изменений дисков. А процессы восстановления с возрастом замедляются.
- травмы позвоночника;
- постоянные чрезмерные физические нагрузки;
- ожирение (лишний вес приводит к увеличению нагрузки на позвоночный столб);
- опухоли различной этиологии;
- туберкулез, сифилис;
- малоподвижный образ жизни — это провоцирует ослабление мышечного корсета и нарушение правильного распределения нагрузки на позвоночник;
- приобретенные или врожденные изменения в структуре позвоночного столба (сколиоз, лордоз и др.).
К факторам риска возникновения грыжи можно отнести следующее:
- половая принадлежность: мужчины от 30 до 50 лет страдают от грыж чаще;
- курение (нарушается насыщение тканей кислородом, в том числе – и межпозвонковых дисков, что ведет к их преждевременному изнашиванию);
- работа водителем (постоянная мелкая вибрация при езде способствует увеличению нагрузки на позвоночник);
- регулярные чрезмерные нагрузки;
- переохлаждение;
- «ударная» нагрузка на позвоночник;
- эмоциональное перенапряжение;
- неправильные позы при поднятии тяжестей (напряжение мышц спины, а не ног, повороты во время поднятия);
- лишний вес, особенно если набор веса произошел за короткий промежуток времени.

Грыжа пояснично-крестцового отдела позвоночника
Межпозвонковые фиброзно-хрящевые образования состоят из ядра, окружающих его колец с коллагеновыми волокнами и гиалиновой соединительной ткани. Благодаря такому строению они обеспечивают прочность и амортизацию позвоночника. Это в значительной мере снижает опасность его повреждения вследствие травм, тяжелых физических нагрузок, растяжений. Случается так, что под действием негативных факторов происходит развитие патологий дискового пространства.
Межпозвоночная грыжа пояснично-крестцового отдела позвоночника образуется при разрывах кольцевых коллагеновых волокон. Происходит выпячивания пульпозного ядра. Результатом становится грыжа, сдавливающая нервные корешки и приводящая к воспалению прилегающих тканей.
При отсутствии должного лечения у больного последовательно возникают такие стадии формирования пояснично-крестцовой грыжи позвоночника:
- Протрузия. На данном этапе отмечается небольшой размер выпячивания (3 мм).
- Пролапс. Размер поясничной грыжи составляет около 1,5 см.
- Секвестрация. Стадия характеризуется защемлением нервных корешков и постоянной сильной болью.
Симптомы
Серьезные опасения в том, что у вас может быть грыжа поясничного отдела, вызывают такие признаки и симптомы:
- Поясничная люмбалгия сосредоточена не в одном месте, а иррадиирует в икроножные мышцы и ступни. Если при этом в процесс вовлекается седалищный нерв, то боль может приобрести характерные особенности ишиаса, отдаваясь в крестец, ягодичные мышцы, пах, бедро.
- Боль возникла сразу после резкого движения или наклона, при подъеме тяжестей. Особенно должно насторожить появление внезапной острой боли при попытках поднять что-то тяжелое в положении наклона — именно такая ситуация чаще всего провоцирует смещение или даже выпадение диска. Это происходит из-за того, что высота поясничных дисков выше, чем в других отделах позвоночника, а продольные связки — слабее и уже.
- Одновременно наблюдаются и другие ощущения: потеря чувствительности, чувство онемения, покалывания, ползания мурашек, слабости в коленном суставе, в голеностопе, ступне.
- Появляются кишечные колики, нарушаются мочеиспускание и потенция.
Патологический процесс протекает в виде следующих стадий:
- Пролапс — минимальное смещение. Диск при отсутствии каких-либо деформаций может вернуться на место. Проявление болевого синдрома незначительное.
- Протрузия. Диск все еще ограничен позвонковыми телами, но уже претерпел еще одно, дополнительное смещение после того, как уже был сдвинут.
- Экструзия и секвестрация. Между позвонками провисает смещенное кнаружи ядро. Впоследствии капсула прорывается и вытекает наружу ее содержимое.
Без лечения при прогрессировании грыжи у пациента в пояснично крестцовом отделе нередко развивается люмбалгия позвоночника. Ее симптомы — острая «стреляющая» боль, моментально усиливающаяся при незначительных движениях и ограничение общей подвижности на длительный период. Больной иногда находится в данном состоянии в течение нескольких недель.
Диагностика
Только детальная диагностика способствует назначению адекватного лечения межпозвонковой дисковой грыжи в области поясницы. Врачу необходимо уделить особое внимание характеру и локализации болей, провести особое тестирование и исследовать мышцы и рефлексы на проявление силы.
Часто этого бывает недостаточно, тогда назначаются дополнительные исследования:
- Компьютерная томография (КТ), с помощью которой получается трехмерная картинка сканированной области местонахождения грыжи. Но КТ считается менее информативным методом, чем МРТ.
- Магниторезонансная томография (МРТ) как наиболее информативный из всех современных методов. МРТ способна дать точную оценку размерам выпячивания, его локализации и других необходимых параметров.
- Рентгенографическое исследование в двух проекциях, исключающее другие патологические изменения позвоночного столба.
Осложнения
Последствия грыжи развиваются при отсутствии адекватной терапии. В первую очередь возникает люмбалгия — прострел поясницы. Это состояние длится несколько недель и характеризуется резкой болью, интенсивность которой растет при любом движении.
Нередко патология вызывает нарушение работы тазобедренных и коленных суставов, которая в дальнейшем приводит к потере работоспособности и инвалидизации. Наличие одновременно нескольких заболеваний (например, грыжи и патологии мышечной ткани) провоцирует быстрое развитие болезней, а также раннее появление симптомов.

Как лечить грыжу поясничного отдела позвоночника?
Терапевтические методы, используемые в медицине, подразумевают в основном консервативный подход и лишь в 5% случаях требуют оперативного вмешательства. На преодоление заболевания приходится затратить не один месяц поэтому надо запастись терпением как врачу, так и пациенту. Прежде всего, необходимо провести обезболивающие процедуры для облегчения состояния больного.
Медикаментозное лечение
Исходя из симптомов, лечение грыжи поясничного отдела в домашних условиях назначается с назначения таких препаратов:
- Обезболивающие препараты («Индометацин», «Ибупрофен», «Диклофенак» и т. д.), которые купируют боль и снижают вероятность мышечной атрофии. Лекарственные средства этой группы выпускают в форме таблеток, растворов для инъекций, препаратов для местного использования (гели, мази и т. д.). Их действие направлено на снятие воспалительного процесса, который всегда появляется при ущемлении нервных окончаний.
- Миорелаксанты («Диазепам», «Сирдалуд», «Мидокалм» и т. д.). Их использование дает возможность снять мышечный спазм. Чтобы вернуть диски и позвонки в нормальное положение, дополнительно назначают массаж и курс ЛФК.
- Хондропротекторы для позвоночника («Хондролон», «Артрон» и т. д.) – способствуют восстановлению хрящевой ткани.
- Препараты для улучшения кровообращения и движения лимфы («Актовегин», «Берлитион», «Пентоксифиллин» и т. д.). Прием таких медикаментов способствует нормализации кровообращения в пораженной области и снимает отек тканей.
- Витаминно-минеральные комплексы («Нейровитан», «Мильгамма» и т. д.) – способствуют нормальному прохождению импульсов в пораженных тканях, имеют легкое расслабляющее действие и восстанавливают поврежденные нервные волокна.
- Новокаиново-паравертебральная блокада (введения гормона с противовоспалительным эффектом). Такие инъекции мгновенно снимают боль на срок от 2 до 3 недель. За весь период лечения допускается 3-4 блокады. При этом каждый раз инъекция должна делаться в разные точки возле поврежденного диска.
Дополнительно к приему медикаментов, врач посоветует пациенту:
- Постельный режим и полное исключение любого физического труда.
- Пораженную область можно греть или прикладывать к ней холод.
Курс использования лекарств при лечении грыж в поясничном отделе позвоночника рассчитан на 4-8 недель. Его продолжительность определяется для каждого пациента. В случае если такая терапия не дала должного эффекта, принимается решение о проведении операции.

Упражнения и гимнастика
Упражнения при грыже поясничного отдела в подостром периоде должны выполняться из исходных положений:
- лежа на спине;
- на четвереньках;
- на животе.
Они не должны сопровождаться болью. При ее появлении – прекращайте упражнение, отдыхайте. Оптимально пользоваться во время ЛФК разгрузочным корсетом.
- Лежа на спине, руки и ноги прямые. Все мышцы расслаблены. Поднимайте руки медленно вверх, потягивайтесь, опускайте руки.
- Лежа на спине. Тело расслаблено. Согните правую ногу в колене, покачайте ею вправо-влево, расслабьте мышцы. То же повторите с левой ногой.
- Исходное положение – на животе, кисти под подбородком. Согните ноги в коленях, поочередно коснитесь ягодиц пятками, расслабьте мышцы, отдохните.
- Стоя лицом или боком к гимнастической стенке, поочередно поднимайте ноги, делайте махи вперед-назад и в стороны.
- Лежа на спине. Сгибайте-разгибайте ногу в колене, двигайте ею в стороны.
- И.п. – то же. Руками попеременно подтягивайте к груди согнутую в колене ногу то правую, то левую.
- Стоя, ноги на ширине плеч. Медленно поворачивайте туловище вправо-влево, одновременно разводя руки в стороны. На разведении рук – вдох, на опускание – выдох.
- Стоя, ноги на ширине плеч, ноги согнуты в коленях, пятки приближены к ягодицам, разведены на ширину плеч. Вдох. На выдохе поочередно наклоняйте колени внутрь, не двигая таз.
Это – примерный комплекс упражнений. Больше должен рассказать врач и инструктор ЛФК, которые занимаются конкретно вашим случаем.
Массаж
Положительный эффект дает массаж по причине образования новых сосудистых связей, которые улучшают циркуляцию крови по кровеносным сосудам, испытывающих сдавливание. В данном случае главную роль играет снижение отека в мягких тканях проблемной зоны, который сопровождает воспалительный процесс при большинстве патологий позвоночника.
В наше время при грыже поясничного отдела специалисты используют акупрессуру (точечный массаж). Такую методику используют во всем мире. Уже доказано, что точечный массаж существенно улучшает лимфоотток и кровоток в проблемной зоне. К тому же, такой массаж способствует активному выводу шлаков, токсинов и других вредных веществ из организма. В результате этого больной чувствует значительные улучшения.
Объем упражнений при грыже поясничного отдела расширяется, ведь нужно укрепить мышечный корсет спины и нижних конечностей, а также воссоздать правильную осанку:
- Лежа на животе. Приводите-отводите от туловища попеременно то правую, то левую ногу.
- Лежа на животе. Врач сгибает-разгибает ногу в бедре, удерживая ее на 5-7 секунд в разогнутом положении.
- Лежа на боку со стороны здоровой ноги, отводите от туловища больную ногу, согнутую в колене.
- Лежа на животе, приподнимайте сначала на небольшой, затем на больший угол прямую ногу.
- Ходьба с мешочком, в который насыпан чистый песок весом до 500 граммов, на голове. Перешагивайте через воображаемые препятствия, не сгибая спины. Также, не сутулясь, приседайте, стараясь не уронить мешочек.
- Стоя спиной к гимнастической стенке, выровнять спину и слегка отвести таз назад так, чтобы лопатки ягодицы, икроножные мышцы и пятки касались стенки. Приподнявшись на носках, простоят так 3-5 секунд, затем вернуться в исходное положение.
Под контролем инструктора проводятся также упражнения с гимнастическими предметами: мячами, гантелями, гимнастическими палками. Нужно выполнять также полувисы (на турнике, но, не отпуская ног) и, постепенно, висы. Важно делать также упражнения на лестнице.

Физиолечение
Физиотерапия при поясничной грыже применяется, и как метод основного лечения, и как метод реабилитации после оперативного или консервативного лечения.
При данном заболевании назначают следующие физиопроцедуры:
- иглорефлексотерапия,
- подводный массаж,
- тепловые процедуры,
- электрофорез.
Электрофорез – это один из самых популярных методов лечения грыж позвоночника. Воздействие тока на проблемные места «приносит» хороший эффект. Самое главное, что данная процедура облегчает боли и исправляет функциональные нарушения, которые обусловлены грыжей.
Кроме того, электрофорез «доставляет» лекарство прямо к позвоночнику. К примеру, при единичной грыже или множественных грыжах, которые имеют неврологические проявления, довольно успешно применяется такое лекарство, как карипазим, вводимое в человеческий организм при помощи электрофореза.
После таких процедур боли уходят, грыжа размягчается, а межпозвонковые диски значительно омолаживаются, и процессы старения замедляются.
Инновационные методы лечения межпозвоночных грыж
- Чрескожная лазерная декомпрессия. Это щадящий метод лечения, который позволяет при помощи микролазера добиться уменьшения межпозвонковой грыжи и снизить давление на окружающие ткани. Параллельно лазер, которым воздействуют на позвоночный канал, восстанавливает коллагеновые волокна хрящевой ткани и затягивает небольшие трещинки на поверхности суставного хряща.
- Стимуляция спинного мозга (SCS). При данной методике используют нейростимулятор, который вырабатывает слабые электрические импульсы. Прибор передает импульсы непосредственно на нервные окончания спинного мозга по микроэлектродам, имплантированным в эпидуральное пространство. Эпидуральное пространство находится между твердой мозговой оболочкой спинного мозга и надкостницей позвонков.
- Хемонуклиолиз. Эффективный инновационный способ лечения грыж поясничного отдела позвоночника. В поврежденный межпозвоночный диск вводят ферментативный препарат, растворяющий пульпозное ядро – химопапаин. После разжижения ядра его отсасывают, вследствие чего межпозвонковая грыжа значительно уменьшается. Обязательное условие для проведения этой достаточно простой и малотравматичной процедуры – сохранность дисковой мембраны.
Профилактика
В целях профилактики грыж необходимо проводить следующие мероприятия:
- записаться в бассейн;
- исключить сильные физические нагрузки;
- не поднимать тяжёлых предметов;
- не делать резких движений и поворотов туловищем и т. д;
- регулярно выполнять физические упражнения, которые
- способны укрепить мышцы спины и поясничного отдела;
- выполнять упражнения из курса лечебной гимнастики;
- посещать курсы лечебного и профилактического массажа, на котором специалист вытягивает позвоночник пациента.
Межпозвоночная грыжа поясничного отдела
Болезненные ощущения в поясной области периодически или постоянно беспокоят большинство людей, особенно, во второй половине жизни. Это связано с высокой нагрузкой на поясничный отдел позвоночника, малоподвижным образом жизни и лишней массой тела. Нарастающие изменения в позвоночнике сопровождаются болями, нарушениями чувствительности и движений – так формируется межпозвоночная грыжа поясничного отдела. Из этой статьи вы узнаете все о том, как начинается, протекает и проявляется данное заболевание, а также о методах его лечения. Большой опыт в лечении поясничной грыжи диска на любой стадии имеется у специалистов клиники «Парамита» в Москве.
Поясничная межпозвоночная грыжа – что это такое?
Межпозвоночный (межпозвонковый) диск – это амортизационное устройство, представляющее собой фиброзно-хрящевое кольцо, внутри которого расположено упругое студенистое пульпозное ядро. Межпозвоночная (межпозвонковая) грыжа – заболевание, при котором под действием различных факторов происходит разрыв фиброзного кольца, выход пульпозного ядра за пределы позвоночного столба, сдавливание им спинного мозга или корешков спинномозговых нервов.
Заболеваемость этой патологией за последние годы значительно увеличилась и составляет 150 человек на 100 тыс. населения. Чаще всего грыжа развивается в поясничном отделе позвоночника, так как именно на этот отдел приходится наибольшая нагрузка.
В поясничном отделе имеется 5 позвонков (L1 – L5), они самые крупные, а диски между ними достигают 4 см в диаметре и 7 мм в высоту. Грыжи обычно развиваются между 4 и 5 поясничными или между 5 поясничным и первым крестцовым позвонками (L4–L5 – 25%, L5–S1 – 42%). Между 3 и 4 поясничными позвонками грыжи встречаются только в 10% случаев. Код заболевания по Международной классификации болезней 10-го пересмотра (МКБ-10) – M51.
Грыжи поясничных дисков чаще развиваются в молодом и среднем возрасте на фоне различных заболеваний, травм и физических нагрузок. В пожилом возрасте упругость студенистого ядра снижается и оно гораздо реже выходит за пределы поясничного межпозвоночнеого диска. Но это вовсе не значит, что у пожилых людей поясничных грыж не бывает совсем.
Проводить лечение поясничной грыжи лучше на начальных стадиях, поэтому при появлении первых симптомов заболевания нужно сразу обращаться к врачу. Но и при запущенных случаях опытные специалисты смогут помочь пациенту.
Причины межпозвоночной грыжи поясничного отдела
Межпозвонковая грыжа поясничного отдела развивается при воздействии различных факторов, травмирующих и нарушающих питание хрящевых структур позвоночника. К таким факторам относятся:
- Дегенеративно-дистрофические (обменные) нарушения в позвоночнике – остеохондроз; нарушение кровоснабжения дисков приводит к их уплощению, растрескиванию и формированию грыжи. Такие нарушения бывают и у лиц молодого возраста с наследственной предрасположенностью к заболеванию.
- Травмы и заболевания позвоночника, нарушающие питание тканей, изменяющие форму и положение позвонков, травмирующие диски.
- Высокие физические нагрузки, постоянная вибрация, длительное пребывание в положении стоя или сидя. Профессиональные группы риска: грузчики, спортсмены-тяжеловесы, водители, повара, парикмахеры, офисные работники и др.
- Малоподвижный образ жизни – неразвитые мышцы спины не удерживают позвоночник; поясничная грыжа может развиваться при поднятии небольших тяжестей или неудачном повороте тела;
- Лишний вес – нагрузка на позвоночник усиливается, что приводит к обменным нарушениям и микротравмам.
- Нарушения осанки – позвонки искривляются, что является дополнительной травмой для дисков.
Психосоматика
Иногда причиной развития заболевания являются душевные травмы. Грыжи поясничного отдела чаще всего бывают связаны с нерешенными денежными проблемами, желанием поправить свое финансовое положение при отсутствии возможностей. Получается замкнутый круг. При этом разрушаются нервные связи, нарушается кровообращение в пояснице, поддерживается напряжение мышц спины, что и приводит к разрушению дисков.
Симптомы грыжи поясничного отдела позвоночника
Заболевание начинается медленно, в большинстве случаев бессимптомно или с минимальными проявлениями. Пусковым фактором (триггером) может быть любое резкое движение или подъем тяжести, приводящее к появлению острой боли.
Первые признаки
Начальные симптомы грыжи поясничного отдела позвоночника могут быть настолько незаметными, что не все обращают на них внимание. Но если прислушаться к своему организму, то можно заметить:
- ощущение усталости в пояснице при длительном нахождении в положении сидя или стоя;
- нарушение чувствительности – онемение кожи или ощущение ползания мурашек в области поясницы, паха, нижних конечностей;
- появление преходящих болей в пояснице;
- слабость в ногах, нарушение походки.
Явные симптомы
У одних пациентов явные симптомы межпозвоночной грыжи поясничного отдела носят периодический умеренный характер, у других же выраженный постоянный. Симптомы заболевания связаны со сдавливанием спинного мозга или корешков спинномозговых нервов. Характерные симптомы заболевания:
- Местный болевой синдром. Боли в поясничной области могут иметь разную продолжительность и характер. Встречаются острые, слабые, ноющие, давящие, жгучие боли, постоянные или преходящие. Они усиливаются при физическом напряжении, резких поворотах тела и т.д.
- Корешковые боли, связанные с ущемлением корешков спинномозговых нервов. При поражении разных поясничных дисков болезненность будет иметь разную локализацию:
- L1-L2, L2-L3 — грыжи встречаются очень редко; проявляются болями и выпадениями чувствительности на внутренней и передней поверхности бедра; могут появляться ранние симптомы нарушения функции тазовых органов;
- L3-L4 —болезненность распространяются по передней и внутренней поверхности бедра, переходят на голень и внутреннюю лодыжку; сопровождаются повышенной кожной чувствительностью и слабостью мышц в этой области;
- L4-L5 — боли распространяются от верхней ягодичной области на наружные отделы бедра и голени, отдают в тыл и 1 – 3 пальцы стопы; сопровождаются повышенной кожной чувствительностью и мышечной слабости в этих же отделах;
- L5-S1 — боль движется от середины ягодицы по задним и наружным поверхностям бедра и голени, отдает в пятку, а затем по наружному краю стопы в 4 – 5 пальцы; сопровождаются повышенной кожной чувствительностью и мышечной слабостью в этих же отделах.
- Симптомы, связанные со сдавливанием двигательных нервов – мышечная слабость, быстрая утомляемость при ходьбе, нарушение походки.
- Симптомы, связанные со сдавливанием вегетативных (иннервирующих внутренние органы, стенки кровеносных сосудов, потовые железы) нервов – бледность и потливость отдельных участков кожи, появление на ней сосудистых пятен.
Опасные симптомы поясничной грыжи
Самыми опасными являются симптомы последствия сдавливания спинного мозга – парезы и параличи, нарушение функции органов малого таза – недержание кала и мочи, нарушения репродуктивной функции.
Симптомы грыжи поясничного отдела позвоночника у мужчин
Помимо общих проявлений заболевания, характерных для мужчин и женщин, у мужчин могут появляться симптомы нарушения репродуктивной функции. Это связано с нарушением кровообращения и иннервации в органах малого таза и проявляется расстройством эректильной функции и преждевременной эякуляцией.
При запущенных заболеваниях может пострадать и сперматогенез – синтез и созревание сперматозоидов. Количество сперматозоидов уменьшается, они становятся менее подвижными, часто неспособными к оплодотворению – наступает бесплодие. Но при адекватном лечении восстановление репродуктивной функции в большинстве случаев возможно.
Симптомы грыжи поясничного отдела позвоночника у женщин
Нарушение кровообращения в малом тазу не может не сказаться и на состоянии женского здоровья. В зависимости от вида грыжи, ее размера могут появляться следующие симптомы:
- нарушения менструального цикла и как следствие – бесплодие;
- частые воспалительные процессы половых органов, в результате чего в них образуются спайки, препятствующие зачатию и вынашиванию беременности;
- трудности во время беременности и родов.
Но все это можно восстановить, если своевременно обращаться к врачу, выполнять все его назначения. Грыжа поясничного отдела не является препятствием к для рождения ребенка, но требует обязательного планирования беременности с проведением предварительного курса лечения и постоянного наблюдения во время беременности акушером-гинекологом и неврологом женской консультации. Родоразрешение чаще всего осуществляется методом кесарева сечения.
Чем опасна поясничная грыжа позвоночника
Опасность поясничной грыжи в том, что на начальных стадиях она протекает с минимальными признаками, а затем может мгновенно проявляться сильнейшими болями и нарушениями функции различных органов.
Стадии поясничной грыжи
В течении заболевания выделяют несколько стадий:
- Начальная – поясничные диски изменяются, истончаются. Симптомы: устает и побаливает поясница, мурашки по телу.
- Протрузия – растрескивание диска в поясничном отделе и смещение в сторону студенистого ядра. На этой стадии болезненность усиливается, возможно появление кратковременных корешковых болей из-за смещения диска. Больные переносят это состояние по-разному: у одних боли не слишком интенсивные и носят преходящий характер, у других – выматывающие местные и острые корешковые боли при грыже позвоночника резко снижают качество жизни.
- Разрыв поясничного диска, выпячивание студенистого ядра, сдавливание корешков нервов и спинного мозга. Появляются все характерные проявления позвоночной грыжи.
- Секвестрация – отделение от студенистого ядра отдельных сегментов (секвестров), проникновение их в позвоночный канал. Появляются симптомы раздражения и сдавливания спинного мозга: парезы, параличи, недержание кала и мочи, сексуальные нарушения.
По величине поясничные грыжи разделяют на маленькие (1 – 6 мм), средние (6 – 8 мм), большие (более 9 мм).
Возможные осложнения
При отсутствии адекватного лечения позвоночная грыжа поясничного отдела может иметь серьезные последствия:
- внезапное появления сильнейших болей в поясничном отделе (люмбаго) или по ходу седалищного нерва (ишиас); чудовищную боль невозможно снять домашними способами;
- парезы и параличи – частичное или полное обездвиживание;
- такие неврологические симптомы, как нарушения чувствительности по типу «седловидной блокады» на внутренней поверхности бедер, промежности и нижней части ягодиц за счет сдавливания чувствительных нервных волокон; опасный симптом, сигнал о том, что заболевание зашло далеко;
- нарушения функции малого таза, половых органов мужчин и женщин при травмировании конского хвоста – пучка спинномозговых нервов, отходящих от окончания спинного мозга.
Даже при кратковременном появлении одного из этих симптомов нужно немедленно обращаться за медицинской помощью. Если этого не сделать, симптоматика будет быстро нарастать и последствия в виде осложнений не заставят себя ждать. Помочь такому больному будет нелегко.
Что делать при обострении
У некоторых больных поясничная грыжа достаточно долго протекает без выраженных симптомов. Периодически симптомы или исчезают совсем (ремиссия), или нарастают (обострение). Особенностью такого течения является то, что с каждым обострением ухудшается состояние фиброзного кольца. В один прекрасный день вместо легкого обострения может срезу наступить паралич или сильнейшая, сбивающая с ног боль.
Виды межпозвоночных грыж поясничного отдела
Поясничные грыжи имеют определенную направленность. По тому, в каком направлении происходит выпячивание, поясничные грыжи делят на следующие виды:
- Задние (дорзальные) – в поясничном отделе это частый вид грыж:
- срединные (медианные) – могут быть очень большими, сдавливают спинной мозг;
- срединно-боковые (парамедианные) – вызывает ущемление двух корешков – на данном и нижеследующем уровнях; это не очень большие, но болезненные грыжи.
- Форамиальные – распространяются на отверстие, из которого выходят корешки спинномозговых нервов, всегда сопровождаются сильным болевым синдромом.
- Боковые (латеральные) – вызывает ущемление корешка на данном уровне, но менее сильное, чем форамиальные.
- Передние (вентральные) – выпячивание идет в противоположном направлении от спинного мозга; часто протекают бессимптомно; в поясничном отделе встречаются редко.
- Грыжи Шморля (вертикальные) – выпячивание проникает в выше или ниже расположенный позвонок. Протекает бессимптомно, но иногда может стать причиной разрушения позвонка.
Диффузная (распространенная) – разновидность грыжи с выпячиванием, распространяющимся на половину окружности диска. Секвестрированными называют поясничные грыжи, у которых часть грыжевого выпячивания отделяется и попадает в позвоночный канал.
Полную классификацию читайте в нашей статье “Виды грыж позвоночника”.
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.
Диагностика поясничной грыжи
Чтобы назначить правильное лечение, больному необходимо провести обследование и установить окончательный диагноз. С этой целью врач проводит осмотр пациента и назначает следующие инструментальные исследования:
- Магнитно-резонансная томография (МРТ) – идеальный метод для выявления грыжи поясничного отдела, позволяющий увидеть мягкие ткани – диски;
- Компьютерная томография (КТ) – позволяет рассмотреть состояние костных тканей позвоночника и по косвенным признакам определить наличие грыжевого выпячивания;
- Рентгенография позвоночника в двух проекциях – грыжу можно выявить только по косвенным признакам.
Какие типы межпозвоночных грыж сложнее всего лечатся
Диагностика и лечение грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника
Версия: Клинические рекомендации РФ 2013-2017 (Россия)
Общая информация
Краткое описание
Ассоциация нейрохирургов России
Клинические рекомендации по диагностике и лечению грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника (Москва, 2014)
Клинические рекомендации утверждены на Пленуме Правления Ассоциации нейрохирургов России Казань 27.11.2014
Введение
В настоящее время по данным ВО 80-83% взрослого населения земли страдают от периодических болей в пояснично-крестцовом отдела позвоночника. При этом более 2% населения ну даются в хирургических вмешательствах по поводу грыж межпозвонковых дисков (данные ВО 2014 г.). Грыжа межпозвонкового диска является наиболее частой (более 80%) причиной поясничной радикулопатии [5], проявляющейся:
– болью, локализованной в соответствующем дерматоме;
– онемением;
– приходящей слабостью в стопе.
Формирование грыжи межпозвонкового диска поясничного отдела позвоночника довольно часто (60%) [1] сопровождается болью в спине в покое и при нагрузках. Нехирургическое лечение в большинстве случаев (75%) дает положительный эффект [3]. Однако, если в течении длительного времени (более 4 недель) описанная симптоматика сохраняется, а также, в случае формирования неврологических нарушений, обусловленных ишемией в области конуса спинного мозга (синдром «конского хвоста») проявляющихся: слабостью в стопах, онемением в промежности, нарушением функций тазовых органов – пациент нуждается в хирургической операции.
Клиническая картина
Cимптомы, течение
Анамнез и клиническая картина являются ключом в верификации диагноза и составлении плана лечебных мероприятий. Клиническая картина грыжи межпозвонкового диска, как правило, формируется из местного болевого синдрома (боль в области поясницы) и радикулярного (корешкового) болевого синдрома. Болевой синдром может сопровождаться нарушением чувствительности или слабостью в ноге стопе. Болевой синдром обостряется в положении сидя, стоя, при физической нагрузке [12].
• повреждением межпозвонкового диска и или его окружающих связок.
Радикулярный болевой синдром всегда связан с компрессией спино-мозгового нерва и четко связан с локализацией грыжи в области позвоночного канала. Грыжи межпозвонковых дисков фораминального и латерального расположения, как правило, вызывают симптоматику выходящего на этом уровне корешка. Парамедианного расположения могут вызывать симптоматику как выходящего, так и проходящего корешка. Грыжи дисков медианного (центрального) расположения или не вызывают неврологическую симптоматику вовсе или вызывают симптоматику одного или нескольких проходящих корешков.
Наиболее часто грыжи межпозвонковоых дисков формируются на уровне L5-S1 – 42%, ре е L4-L5 25% и L3-L4 – менее 10% [2]. По расположению в позвоночном канале выделяют центральные или медианные, парамедианные и латеральные фораменальные грыжи дисков [8].
Латеральная грыжа межпозвонкового диска на уровне L4-L5 (схема 1-а) позвонков вызывает компрессию выходящего на этом уровне нервного корешка L4. Латеральная грыжа межпозвонкового диска на уровне L5-S1(схема 1-б) может вызвать компрессию корешка L5.

При парамедианном расположении (схема 2) в неврологическую симптоматику вовлекаются, как правило, 2 нерва – выходящий на этом уровне и образованный на этом уровне, то есть корешок ниже на 1 сегмент.

Выделяют 3 стадии развития грыж дисков в зависимости от сохранности фиброзного кольца и миграции дегенерированных элементов пульпозного ядра [4]:
· выбухание или протрузия
· пролапс или собственно грыжа диска
· секвестр или секвестрированная грыжа диска
Величина существующего выбухания секвестра не всегда является показателем тяжести заболевания, так как да е небольшие грыжи межпозвонковых дисков, расположенные парамедианно и латерально, а также в области муфты корешка могут иметь большую выраженность симптоматики и чаще сопровождаются симптомами радикулоишемии.
Радикулопатия L5 корешка (схема 3-а) характеризуется болевым синдромом, распространяющимся по заднебоковой поверхности бедра, переднебоковой поверхности голени до стопы, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка L5, преимущественно по тыльной поверхности стопы к большому пальцу, слабостью тыльного сгибателя стопы [26].
Радикулопатия S1 корешка (схема 3-б) характеризуется болевым синдромом, распространяющимся по задней поверхности бедра и голени до пятки, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка S1, преимущественно по наружной поверхности стопы к мизинцу, слабостью подошвенного сгибателя стопы [26].

Схема 3. Расположение дерматомов на ногах. а – L5 дерматом, б – S1 дерматом.
Оценка неврологического статуса (стандарт) начинается с оценки вертеброгенного синдрома, степени подвижности в поясничном отделе позвоночника при сгибании разгибании наклонах в сторону, пальпации и перкуссии в проекции остистых отростков и паравертебрально справа и слева. Оцениваются двигательные и чувствительные функции, сухожильные и периостальные рефлексы, наличие гипотрофий, функции тазовых органов. Особое внимание следует уделять симптомам натяжения, которые являются объективными тестами, подтверждающими компрессию нервного корешка.
Синдром «конского хвоста» – это ургентное состояние в нейрохирургии. Развивается остро. Для него характерно развитие грубых двигательных, чувствительных расстройств и нарушения функций тазовых органов. Подобное состояние встречается нечасто и развивается на фоне критической компрессии дурального мешка и корешков «конского хвоста», как правило, большим грыжевым выпячиванием или секвестром.
Диагностика
Основным методом диагностики является МРТ (Стандарт). Только в комбинации с аксиальными снимками достигается максимальная информативность. В ряде случаев требуется выведение изображения в разных плоскостях для детальной визуализации. При отсутствии патологии на стандартных МРТ, но наличии стойкой симптоматики, возможно проведение функциональной МРТ с осевыми нагрузками и вертикализацией пациента во время исследования (Опция). МРТ имеет достаточно высокую разрешающую способность для визуализации мягких тканей, выявления отёка нервных структур, воспалительных процессов, наличия объёмных образований [17].
КТ также остаётся, в ряде случаев, важным методом диагностики (Рекомендация) позволяет оценивать плотность и структуру межпозвонковых дисков и грыжевых выпячиваний, определять наличие остеофитов и фораминальных стенозов, которые зачастую не могут быть адекватно расценены по МРТ [12]. Также применение КТ является единственным методом визуализации у пациентов, которых проведение МРТ невозможно в силу ряда причин.
Хотя наиболее информативными методами диагностики грыж межпозвонковых дисков являются МРТ и КТ, однако, не стоит забывать, что эти методы являются дополнительными методами к существующему неврологическому осмотру пациента, и топическому диагнозу у пациента. Эти методы позволяют идентифицировать возможную причину неврологических нарушений у пациента и подобрать наиболее эффективный метод лечения (Стандарт).
Учитывая распространённость дегенеративных изменений по данным рентгенографии и МРТ у бессимптомных лиц, оценка только этих данных, и непринятие во внимание клинического и неврологического статусов в решении вопроса о хирургическом лечении зачастую может приводить отрицательным результатам. В неврологическом статусе пациентов с грыжами межпозвонковых дисков на поясничном отделе позвоночника, как правило, отмечаются стойкие болевые синдромы в поясничной области и ни них конечностях, чувствительные и двигательные нарушения в ни них конечностях, нарушения тазовых функций. При обследовании пациента требуется тщательно оценивать уровень поражения и клиническую картину. Только наличие некупируемого болевого синдрома или появление неврологического дефицита на фоне грубой компрессии нервных структур должны являться показанием к хирургическому лечению (Стандарт).
Помимо поясничного отдела позвоночника, при болевом синдроме в ни них конечностях сомнительной этиологии, клиническое обследование также должно включать в себя осмотр таза, крестцово – подвздошных сочленений и тазобедренных суставов, магистральных сосудов брюшной полости и нижних конечностей соответственно (Рекомендация). Нередко при сомнительной симптоматике эти методы имеют высокую значимость в проведении дифференциальной диагностики. Информативными МРТ и КТ следует считать те , которые выполнены не более 6 месяцев до операции, а также при отсутствии изменений в симптоматике (Стандарт). При изменении локализации и или характера болевого синдрома, а также появление новых болевых и или других неврологических симптомов являются показаниями к проведению повторного обследования (Стандарт).
Применение ЭНМГ иногда позволяет уточнить уровень максимальной заинтересованности корешков, а также может быть использован для исключения повреждения периферического нерва на конечностях [7] (Опция). Проведение функциональной спондилографии даёт возможность оценить степень нестабильности сегмента и принять правильное решение в выборе метода хирургического лечения (Стандарт).
Алгоритм диагностики и лечения пациентов с грыжами дисков пояснично-крестцового отдела позвоночника (рекомендация). 
Дифференциальный диагноз
Осложнения
1. Интраоперационное кровотечение обычно составляет 150-200 мл. При возникновении кровопотери более 500 мл расценивается как осложнение. Наиболее частым источником такого плохо-контролируемого кровотечения является центральная вена тела позвонка. Использование специализированных интраоперационных гемостатических средств позволяет справится с данным осложнением. При кровотечениях более 1,5-2 л необходимо использование плазмозамещающих средств и компонентов крови.
3. Наиболее редким осложнением является повреждение спино-мозгового нерва. Как правило, данное осложнение ведет к функциональным нарушениям в послеоперационном периоде. Наличие диастаза не более 1,5 см позволяет наложить периневральный шов «конец в конец» (стандарт), однако восстановление утраченной функции нерва происходит крайне редко.
4. Повреждение содержимого брюшной полости является эксквизитным осложнением и, как правило, связано с резкими отклонениями от нормальной анатомии конкретного пациента (отсутствие передней продольной связки, наличие грубого спондилолистеза и тд)
Лечение
Абсолютным стандартом анестезиологического пособия при оперативных вмешательствах на позвоночнике является применение общего ингаляционного наркоза с внутривенной индукцией (Стандарт). Однако, применение высоких минимально-инвазивных технологий в современной хирургии позвоночника позволяет минимизировать необходимое анестезиологическое пособие у пациентов – применение местной анестезии или в комбинации с внутривенной седацией (Рекомендация). Проведение операции в условиях местной анестезии позволяет минимизировать риск повреждения нервных структур, сократить время активизации пациента и уменьшить период госпитализации. Ряд эндоскопических операций при применении местной анестезии возможно проводить в режиме «хирургия одного дня» или в амбулаторном порядке [15].
Всегда планирование операционного разреза определяется под контролем электронно-оптического преобразователя. На операционном столе пациент находится в положении на животе (рис 1). Различают 2 наиболее часто используемые позиции на операционном столе: колено-грудная позиция и позиция «Мекка».

Б – позиция «Мекка»
Для увеличения расстояния между дужками позвонков пояснично-крестцового уровня и создания лучшего угла атаки при хирургическом доступе, ноги пациента сгибаются в коленных и тазобедренных суставах под прямым углом. Неправильная укладка пациента на операционном столе приводит к увеличению внутрибрюшного давления и, как следствие, тяжелое венозное интраоперационное кровотечение [25]. Как правило, разрез кожи и мягких тканей планируется соответственно уровню поражения ипсилатеральнее средней линии (рис 2).

Б – при правостороннем доступе
Декомпрессия осуществляется до восстановления физиологического положения спиномозгового нерва в области межпозвонкового отверстия. Подтверждением адекватной декомпрессии является свободная смещаемость нерва и восстановление пульсации в нем.
Целью хирургического вмешательства является проведение декомпрессии спиномозгового нерва, руководствуясь неврологической симптоматикой и данными нейровизуализационных методов (МРТ, КТ). Поскольку средний диаметр спино-мозгового нерва варьирует от 3 до 5 мм выполнение декомпрессии без систем увеличения (операционный микроскоп (стандарт), операционный эндоскоп (рекомендация)) сопряжено с высоким риском повреждения, находящихся в зоне хирургического интереса, образований, в связи с чем не рекомендуется.
Микродискэктомия из интраламинарного доступа с использованием операционного микроскопа на сегодняшний день является стандартным методом хирургического лечения грыж межпозвонковых дисков в пояснично-крестцовом отделе позвоночника (стандарт). Этот метод является надежным и безопасным методом для пациента. В зависимости от локализации грыж и диска доступ может быть расширен за счет резекции части выше или ниже лежащих дужек позвонков. Кроме того, компрессия спино-мозгового нерва может быть не только за счет наличия грыж и межпозвонкового диска, а в связи с наличием других компримирующих факторов (остеофиты, гипертрофия желтой связки, сужение позвонкового отверстия) и для достижения полноценной декомпрессии необходима частичная или полная их резекция.
На протяжении последних десяти лет ведется поиск менее инвазивной альтернативы микрохирургического метода (рекомендация). Это обусловлено желанием уменьшить операционную травму, минимизировать послеоперационные боли, сократить сроки госпитализации и нетрудоспособности, и, таким образом, расходы на хирургическое лечение [11]. Особое место в их ряду занимают эндоскопические вмешательства, которые во многих случаях стали операцией выбора. Целью эндоскопических технологий в хирургии позвоночника является уменьшение травматизации тканей, ятрогенных осложнений, сохранение подвижности и стабильности сегментов позвоночника.
Грыжа крестцового отдела позвоночника: причины и лечение
Статистические данные свидетельствуют о том, что люди уже в 35-40 лет нередко сталкиваются с проблемами позвоночника. Причины возникновения такого рода заболеваний многогранны, терапевтические мероприятия в каждом конкретном случае тоже варьируют.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Некоторые патологии можно легко скорректировать с помощью соблюдения определённых ежедневных правил, другие требуют более серьёзного подхода и не всегда устранимы полностью.
Виды позвоночных грыж
Позвоночные грыжи редко остаются незамеченными, что связано с интенсивностью болевого синдрома.
Грыжи, образующиеся в позвоночном столбе, классифицируют по месту их формирования на следующие виды:
- грыжи шейного отдела (возникают сравнительно редко – всего в 5% случаев заболеваний);
- грыжи грудного отдела (отмечаются у 30-35% пациентов);
- грыжи поясничного и крестцового отдела (наиболее частый вариант, наблюдается у 60-65% пациентов).
Симптоматика заболевания
Позвоночные грыжи, возникающие в пояснично-крестцовом отделе, характеризуются выраженной болезненностью. Пациенты жалуются на боли в пояснице, ограничение объёма движений в этой зоне, чувство скованности в области крестца. Также могут возникать изменения чувствительности на проблемном участке, онемение, ощущение жжения кожных покровов.
Помимо этого, при грыжах может иметь место снижение тонуса одной ноги (вплоть до потери чувствительности), другая нога при этом не страдает. Температура поражённой конечности снижена, на ощупь она холоднее.
При наличии вышеперечисленных симптомов следует незамедлительно обращаться в медицинское учреждение для получения квалифицированной помощи. Чем своевременнее начато лечение грыжи, тем благоприятнее прогноз.
В целях диагностики заболевания используются осмотр, магнитно-резонансная томография, миелография.
Почему возникает грыжа?
Грыжа пояснично-крестцового отдела обычно возникает у лиц старше 35 лет, чаще заболевание встречается у мужчин.
На область поясницы приходится основная доля нагрузки. Кроме того, нельзя забывать о подвижности этой зоны, всё это обуславливает подверженность данного отдела позвоночника возникновению грыжи.
Пусковым фактором заболевания часто является физическая перегрузка. Вместе с тем, грыжа крестцового отдела может возникать и вследствие гиподинамии. В этом случае имеет место недостаточное кровоснабжение мышц и связок, что вызывает изменения в структуре и функциях позвонков.
Кроме того, грыжа может возникать на фоне остеохондроза и сколиоза. При наличии искривлений происходит сдавливание и истирание фиброзных дисков между позвонками с одной стороны, с противоположной стороны, наоборот, происходит чрезмерное растяжение. Всё это провоцирует развитие грыжи.
В результате воздействия неблагоприятных факторов возникают дегенеративные изменения в позвоночном диске, далее происходит выпячивание его ядра (протрузия). В завершение фиброзное кольцо, удерживающее ядро, разрывается, формируется грыжа.
Крайне редкой причиной является врождённая патология позвонков и окружающих мышц. Грыжа у таких пациентов даёт о себе знать с детских лет, в подобных случаях назначается длительный курс массажа, лечебной физкультуры, физиотерапевтических процедур, выписываются необходимые препараты.
Терапия заболевания
Ранняя диагностика грыжи крестцового отдела позволяет справиться с заболеванием, используя только щадящие методы. Во многих случаях хирургического вмешательства не требуется.
В терапии заболевания практикуется комплексный подход, предполагающий применение различных методов. Всестороннее воздействие на патологию обеспечивает её эффективную коррекцию.
В целом лечение грыжи крестцового отдела включает в себя:
- применение медикаментозных средств для купирования болевого синдрома и снятия воспаления;
- периодическое прохождение курса физиотерапевтических процедур;
- подбор оптимального комплекса лечебной физкультуры, нацеленной на укрепление поддерживающих мышц и восстановление подвижности в повреждённом отделе позвоночника;
- хирургическая операция – применяется при тяжёлых формах заболевания.
В острой фазе заболевания, как правило, используется медикаментозная терапия. В это время для успешного восстановления необходимо обеспечить повреждённому участку максимальный покой. Гимнастика подключается в реабилитационном периоде, когда у пациента нет болезненности.
Чем опасен остеохондроз плечевого сустава: симптомы и лечение болезни
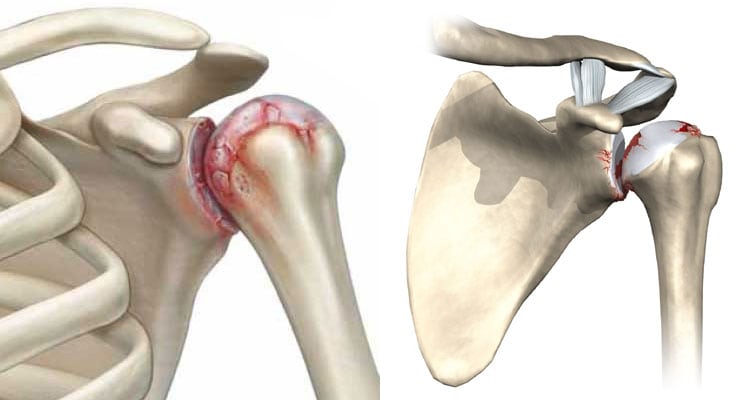
Первые симптомы плечевого остеохондроза появляются на фоне значительного поражения хрящевых тканей. А на начальном этапе дегенеративно-дистрофическая патология протекает без каких-либо клинических проявлений. Поэтому пациенты обращаются к врачу с жалобами на уже выраженные боли, хруст при сгибании и разгибании сустава, скованность движений. В основе механизма развития плечевого остеохондроза всегда лежит нарушение трофики (питания тканей). А спровоцировать дефицит питательных и биоактивных веществ могут лишний вес, малоподвижный образ жизни, чрезмерные физические нагрузки.
Наиболее информативна в диагностике заболевания рентгенография. При необходимости проводится артроскопия, МРТ, КТ, УЗИ. В терапии используются фармакологические препараты, пациентам также рекомендовано ношение бандажей, массаж, физиопроцедуры. Если консервативное лечение неэффективно, то больному показано хирургическое вмешательство.
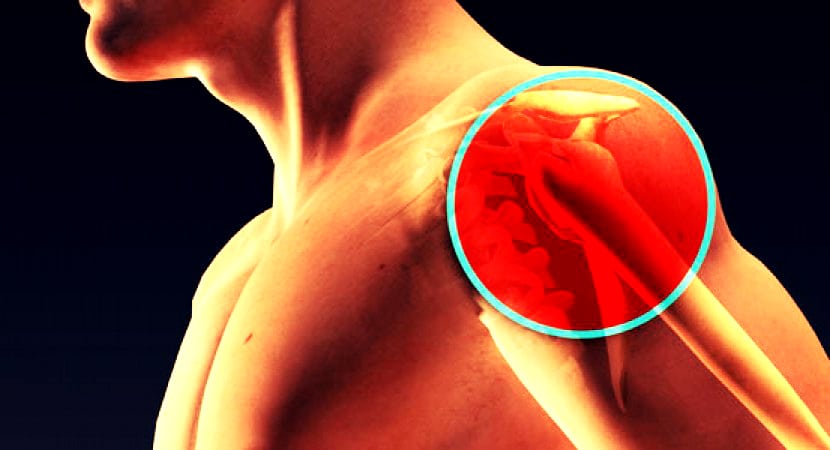
Характерные особенности заболевания
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
Остеохондроз поражает не только хрящевые структуры позвоночника, но и практически все суставы в организме человека. Особенно подвержены деструкции гиалиновые хрящи крупных сочленений, одним из которых является плечевое. Расстройство трофики приводит к обезвоживанию тканей, потерей ими около 30% влаги. Хрящи утрачивают эластичность, упругость, не способны далее выполнять свою амортизирующую функцию. Их поверхность высыхает, на ней образуется сеть микротрещин, размеры которых постоянно увеличиваются при любой значительной динамической нагрузке.
Остеохондротические процессы могут запустить различные внешние и внутренние негативные факторы:
- недостаток в рационе продуктов с витаминами и микроэлементами, необходимыми для построения гиалиновых хрящей;
- эндокринные и метаболические расстройства, нарушения кроветворения и кровообращения;
- врожденные аномалии строения плечевого сустава;
- предшествующие травмы — вывихи, внутрисуставные и внесуставные переломы, разрывы связок, другие повреждения связочно-сухожильного аппарата;
- избыточный вес.

У молодых людей остеохондроз плечевого сустава чаще развивается на фоне повышенных физических нагрузок. При подъеме тяжестей или интенсивных спортивных тренировок хрящевые ткани микротравмируются. Вначале это никоим образом не сказывается на функциональной активности сустава. Но при повторной нагрузке площадь поражения увеличивается, а вскоре появляются и первые признаки патологии.
Старики и пожилые люди наиболее подвержены развитию плечевого остеохондроза по множеству причин. Это уменьшение выработки коллагена, прогрессирование деструктивных процессов и снижение скорости восстановительных, неспособность хрящей удерживать влагу. Ослабевают и мышцы, стабилизирующие при сгибании и разгибании суставные структуры. При патологии 2 и 3 степени эту функцию начинают выполнять истончившиеся и разросшиеся края костных пластинок.
Клиническая картина
Ведущий симптом остеохондроза плечевого сустава — боль. На начальной стадии возникают слабые дискомфортные ощущения после тяжелых нагрузок, что обычно принимается человеком за мышечную усталость после физической работы. Постепенно выраженность деструктивно-дегенеративных изменений в хрящах повышается, как и интенсивность болевого синдрома. Болезненные ощущения возникают не только днем, но и в ночное время при изменении положения тела. Для плечевого остеохондроза характерны и другие симптомы:
- хруст при сгибании или разгибании сустава, поднятии руки или ее отведении за спину. Специфические щелчки сопровождают разрушение хрящей даже на начальном этапе, могут предшествовать появлению болезненности;

- тугоподвижность характерна для остеохондроза 2 и 3 степени тяжести. Причинами ограничения и скованности движений становятся повышенный мышечный тонус, расстройство иннервации, истончение хрящевой прослойки между костными головками, формирование остеофитов (костных наростов);

- плечо принимает вынужденное положение на конечном этапе патологии. А на начальной стадии человек намеренно избегает совершать движения, провоцирующие болезненные ощущения;
- нередко изменяется оттенок кожи над больным плечом, что хорошо заметно в сравнении со здоровым. Появляется характерная синюшность, свидетельствующая об ухудшении кровообращения в суставе;
- в утренние часы плечо немного отекает, а затем припухлость исчезает из-за выработки в организме гормоноподобных веществ;
- кожа над суставом становится влажной и прохладной на ощупь. Такое состояние наблюдается при ухудшении двигательных функций в результате расстройства микроциркуляции и кровообращения;
- на конечном этапе развития остеохондроза снижается мышечная сила, а объем мышц заметно уменьшается из-за малоподвижности сочленения.
Помимо характерных для остеохондроза любой локализации симптомов, возникают и специфические клинические проявления. При сочетанном поражении плеча и шейных межпозвоночных дисков нарушается кровообращение на участке от шеи до предплечья. Человек страдает от частых головных болей, головокружения, подъема артериального давления, быстрой утомляемости, нарушении координации движений.

При плечевом остеохондрозе в редких случаях отмечаются парестезии, онемение пальцев рук, снижение мышечной силы кистей. При быстром прогрессировании деструктивного процесса боли в плече могут иррадиировать в предплечья, заднюю поверхность шеи, верхнюю часть грудной клетки.
| Стадии плечевого остеохондроза | Клинические проявления и рентгенографические признаки |
| Первая | В клинической картине присутствуют лишь дискомфорт в плече после физических нагрузок. На снимках визуализируются небольшие участки с поврежденными хрящевыми тканями и одиночные остеофиты |
| Вторая | Выраженность болевого синдрома нарастает, сопровождается снижением объема движений и отечностью. На изображениях заметно формирование большого количества костных наростов, изменение контуров суставной щели |
| Третья | Боли несколько ослабевают из-за стабилизации суставных структур разросшимися краями костных пластинок. Плечо тугоподвижно, человек с трудом может выполнять работу по дому |
Для плечевого остеохондроза характерна частая смена ремиссий и рецидивов. При обострениях все симптомы проявляются ярко — боли пронизывающие, резкие, отдающие в соседние участки тела. Во время ремиссии ощущается слабая болезненность в плече и шее, усиливающаяся при смене погоды или переохлаждении.
Диагностика
Предварительный диагноз выставляется при первичном осмотре на основании его жалоб, наличия в анамнезе предшествующих травм или системных заболеваний. На остеохондроз указывают болезненность при пальпации, снижение интенсивности боли при подъеме руки, изменение оттенка кожи. Основная роль в исследовании состояния плечевого сустава отводится рентгенографии. Она наиболее информативна при обнаружении изменений в костных и хрящевых структурах.
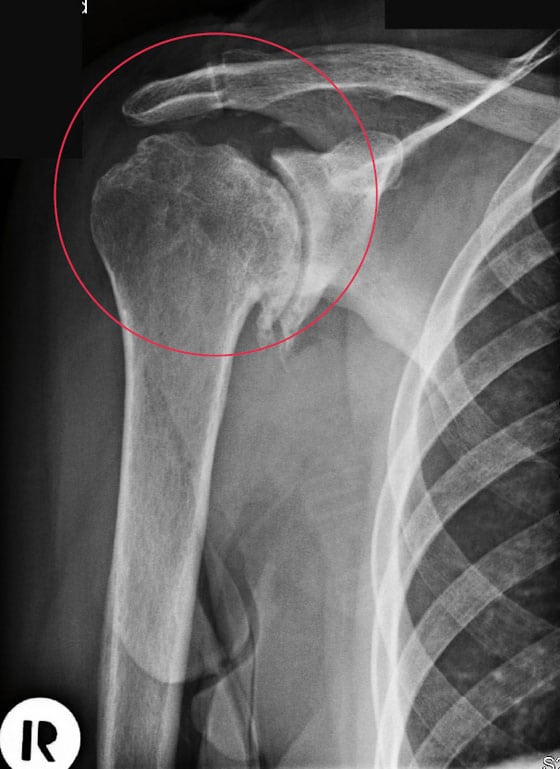
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для выявления дегенеративных изменений в мягких тканях, связках, мышцах, сухожилиях проводится МРТ или КТ. С помощью артроскопии при необходимости суставная полость обследуется изнутри.
Симптомы остеохондроза плеча очень схожи с клиническими проявлениями артроза, артрита, периартрита. Поэтому проводятся диагностические дифференциальные мероприятия для исключения этих патологий.
Тактика лечения
Симптомы и лечение остеохондроза плечевого сустава взаимосвязаны. Патология пока полностью не поддается терапии. Поэтому лечение направлено на устранение болезненной симптоматики, купирование деструктивных процессов, частичное восстановление разрушенных хрящей.
При острых болях пациенту показано ношение жестких или полужестких ортезов, надежно фиксирующих сочленение.

На этапе ремиссии рекомендуется использовать эластичные бандажи, не ограничивающие подвижность сустава, но препятствующие возникновению на него нагрузок. Предупредить рецидив помогает сон на ортопедических матрасах и подушках. Это способствует и улучшению кровообращения, микроциркуляции, стимулирует регенерацию поврежденных соединительнотканных структур.
Для ускорения кровообращения в плечевом суставе, устранения дефицита питательных веществ, нормализации трофики проводятся физиотерапевтические процедуры:
Для устранения болей используются нестероидные противовоспалительные средства — Диклофенак, Кетопрофен, Ибупрофен, Мелоксикам.
При их неэффективности проводятся медикаментозные блокады с глюкокортикостероидами Дипроспаном, Триамцинолоном, Дексаметазоном. На этапе ремиссии целесообразно использовать в качестве обезболивающих средств мази с согревающим действием, например, Капсикам или Финалгон.

В лечении остеохондроза хорошо зарекомендовала себя гирудотерапия, или терапия медицинскими пиявками. На область плеча устанавливается от 3 до 5 кольчатых червей, которые вместе со слюной впрыскивают в кровь биологически активные вещества с противовоспалительным, антиэкссудативным, анальгетическим действием.
Также пациентам рекомендован массаж воротниковой зоны, мануальная терапия, иглоукалывание.

Но наиболее высокой клинической эффективностью обладает лечебная физкультура. Ежедневное выполнение упражнений способствует укреплению мышечного корсета, стабилизирующего структуры сустава. Во время тренировок ускоряется кровообращение, хрящевые ткани насыщаются кислородом и питательными веществами.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
Симптомы и лечение артроза плечевого сустава
Артроз плечевого сустава – это пожизненное дегенеративно-дистрофическое заболевание, при котором в первую очередь поражается суставной хрящ, а впоследствии – и головки костей, образующих плечевое сочленение. Вызывая сильные боли и нарушение подвижности в суставе, артроз может приводить к утрате трудоспособности и значительным трудностям при бытовом самообслуживании. Также он чреват переходом дегенеративного процесса на позвоночник, в особенности, на шейный отдел.

Хотя симптомы артроза плечевого сустава обычно возникают у людей старше 45 лет, болезнь может развиться и у совсем молодых пациентов – вследствие травмы, инфекций, переноски тяжестей с неправильным распределением нагрузки, нарушений осанки. Оставлять без лечения симптомы артроза плечевого сустава нельзя – через несколько лет или десятилетий это может привести к сращению костей и полному блокированию плеча. Особенно болезненно такое состояние воспринимается потому, что патология обычно поражает основную руку (правую – у правшей, левую – у левшей).
Симптомы артроза плечевого сустава
Симптомы и лечение артроза плечевого сустава будут меняться с учетом стадии заболевания. Выделяют 3 стадии, для которых специфичны следующие симптомы:
- 1-я стадия. Боль при артрозе плечевого сустава в начальной стадии локализуется непосредственно в самом сочленении, но может отдавать и в лопатку. Характер болей, преимущественно, ноющий или тупой, с тенденцией к усилению после нагрузок или в течение трудового дня. Острые боли и боли в состоянии покоя отсутствуют. При рентгенологическом исследовании можно выявить незначительное сокращение просвета суставной щели и редкие остеофиты (костные выросты в виде шипов, бугорков, крючков, “козырьков”). На этой стадии заболевание наиболее отзывчиво к лечению и считается условно обратимым.
- 2-я стадия. Болевой синдром усиливается и сохраняется во время отдыха, беспокоит пациента по ночам. Появляется сухой грубый хруст в плече и затруднения при движении (как будто в сустав насыпали песка). Характерны для артроза плеча 2-й степени сильные отеки, повышение температуры мягких тканей и другие симптомы воспаления, которые налагают ограничения на привычную повседневную активность пациента. Начинается постепенная атрофия мышц, которая выражается в “усыхании” мышечной ткани. Некоторые пациенты отмечают также спастическую напряженность мышц и неспособность выполнить некоторые движения (обычно в крайнем положении плечевой кости).
- 3-я стадия. Сковывающие боли при артрозе плечевого сустава 3-й стадии мешают выполнению трудовых обязанностей и здоровому сну. Появляется ярко выраженное ограничение подвижности в суставе, одеревенелость рук и спины. Визитной карточкой этой стадии можно считать деформацию плечевого сустава, которая становится заметной даже невооруженным глазом.
Боль – наиболее заметный для пациента симптом артроза плечевого сустава. Ее причина – появление эрозий, потертостей на поверхности синовиального хряща. Они делают суставные поверхности шероховатыми, создают трение и препятствуют здоровому скольжению суставных элементов. Впоследствии свой вклад в усиление болевого синдрома вносят остеофиты, которые травмируют околосуставные ткани. Обычно боль возникает в конце трудового дня или после сильной нагрузки (например, тренировки в спортзале). Поначалу боль при артрозе плечевого сустава отступает после отдыха, из-за чего ее ошибочно приписывают переутомлению или перегрузке. Однако вскоре пациент замечает сильное и прогрессирующее снижение выносливости.
Позже, без лечения артроза плечевого сустава, боли из тупых переходят в острые, локализованные в области ключично-лопаточного треугольника. Резкая болезненность при физических нагрузках может быть практически нестерпимой. Впоследствии сильная ноющая боль беспокоит пациентов даже в ночное время. Характерно, что боли при артрозе плечевого сустава усиливаются при попытке поднять руки вверх или завести их за спину. Часто перевод рук в такое положение сопровождается глухими щелчками, хрустом, треском.
Хруст в плече
Хруст в плече – это симптом артроза плечевого сустава, который усиливается по мере износа суставных поверхностей. Важно знать, что хруст в плечевом суставе считается физиологической нормой, и звонкие щелчки нередко можно услышать даже у здоровых людей Такие безвредные щелчки обычно возникают из-за лопающихся при сдавлении пузырьков воздуха в суставной жидкости.
Говорить об артрозе плечевого сустава на основе хруста можно лишь в том случае, если он сопровождается болью и ограничением подвижности. Также беспокойство вызывает глухой, “тяжелый” хруст (как будто кости трутся, “цепляются” друг за друга).
Нарушение подвижности в плечевом суставе
Амплитуда произвольных движений сокращается из-за сужения суставной щели. Просвет суставной щели может сокращаться из-за истончения хряща и разрастания остеофитов. Также частично блокировать плечо может воспалительный отек. На поздних стадиях болезни возникают контрактуры (стойкие ограничения подвижности) и даже анкилоз (полное сращение костей).
Нарушения подвижности как симптом артроза плечевого сустава обычно сопровождаются тянущими, ноющими или резкими болями при попытке завязать фартук, развесить белье, повернуть руль или выполнить другие бытовые действия. По утрам больных беспокоит скованность, которая сперва проходит после обычной утренней активности, а потом – может продолжаться весь день. Характерно, что скованность сопровождается периодическими мышечными спазмами из-за постоянного напряжения.
Деформация плеча
Деформация плеча становится заметной уже на 3-й стадии артроза, когда единственным вариантом лечения может быть хирургическое. По мере истощения суставного хряща запускаются компенсаторные механизмы замещения: костная ткань разрастается на место хрящевой, чтобы сохранить стабильность опорно-двигательного аппарата. Из-за разрастания остеофитов и изменения структуры хряща начинается деформация костной ткани, которая также претерпевает износ.
Наружные контуры сустава изменяются также за счет отека, который возникает из-за перевыработки синовиальной жидкости и нарушения обменных процессов в очаге воспаления.
Деформация плеча свидетельствует о том, что хрящ полностью разрушен, а дегенеративный процесс перешел на головки костей. Закономерным итогом этого, помимо деформации и нарушения конгруэнтности (совпадаемости) суставных поверхностей, становится укорочение связок и дистрофия мышц.
Лечение артроза плечевого сустава
Лечение артроза плечевого сустава подбирается индивидуально для каждого пациента с учетом степени заболевания, индивидуальных особенностей его течения, дальнейшего прогноза и сопутствующих заболеваний. Если процесс вторичен по отношению к основному заболеванию (подагра, сахарный диабет, ревматоидный артрит), то лечение артроза плечевого сустава проводится с привлечением профильных специалистов.
На 1-й стадии артроз плеча может быть полностью остановлен при помощи грамотного лечения и точного соблюдения клинических рекомендаций. На 2-й стадии его развитие можно существенно замедлить при помощи комплексной терапии (физиотерапия, фармакотерапия, ЛФК, здоровый образ жизни). На 3-й стадии, при массивном разрушении архитектуры сустава, большинству пациентов может помочь только хирургическая операция.
Хирургическое лечение артроза плечевого сустава
На последней стадии артроза возникают необратимые изменения костной ткани, поэтому для устранения болей и восстановления подвижности врачи предлагают установку эндопротеза. При этом происходит замена больного сустава на титановый или другой имплант.
Обычно к операции приходится прибегать только при запущенном, нелеченном артрозе. Однако при неблагоприятном течении болезни и неэффективности консервативной терапии хирургическое решение может стать единственным даже при полноценной терапии. Такие операции проводятся даже в молодом и среднем возрасте.
После установки импланта состояние пациента значительно улучшается, однако ему следует соблюдать ортопедический режим. Несмотря на свою “выносливость”, импланты не могут на 100% заменить здоровый сустав.
Если степень артроза позволяет обойтись малоинвазивным вмешательством, больному могут быть назначены:
- пункция сустава (изъятие воспалительного экссудата с последующим введением лекарственного средства);
- артроскопия сустава (“чистка” сустава от остеофитов и фрагментов отмершей ткани через небольшой надрез).
Физиотерапия при артрозе плечевого сустава
Физиотерапевтические методики облегчают симптомы артроза плечевого сустава и состояние больного, замедляют течение болезни. Некоторые виды физиотерапевтического воздействия способствуют разрушению остеофитов, улучшают поступление лекарственных средств непосредственно в очаг поражения, стимулируют кровообращение и помогают поддерживать объем мышечной ткани. Также они оказывают опосредованное влияние на скорость регенерации хрящевой ткани, устраняют отеки и воспаление.
К наиболее эффективным процедурам для снятия симптомов артроза плечевого сустава относятся:
- магнитотерапия;
- лазеротерапия;
- ударно-волновая терапия;
- электромиостимуляция;
- лекарственный электро- и фонофорез;
- массаж и мануальная терапия;
- ЛФК;
- бальнеотерапия (в особенности, скипидарные, хлоридно-натриевые ванны);
- криотерапия;
- озонотерапия;
- механотерапия.
ЛФК при артрозе плечевого сустава
Гимнастика для лечения артроза плечевого сустава включает преимущественно статические упражнения (когда нужно задержаться в заданной позиции). Такие упражнения способствуют укреплению мышц и связок и позволяют перенести нагрузку с больного сустава (активные движения в сочленении могут только травмировать его). ЛФК применяется для лечения артроза плечевого сустава только в состоянии ремиссии, т.е., при отсутствии симптомов воспаления. При болевых ощущениях гимнастику прекращают.
Оптимальными можно считать плавные упражнения для плечевого комплекса, которые выполняются в положении стоя или сидя. Их следует выполнять ежедневно, желательно – по 2-3 сеанса в день, чтобы обеспечить суставам разгрузку. Точный комплекс упражнений должен подбирать инструктор ЛФК или врач-реабилитолог – с учетом возраста, комплекции, анатомических особенностей и состояния пациента.
Медикаментозное лечение артроза плечевого сустав
Лечение артроза плечевого сустава медикаментами имеет перед собой следующие цели:
- устранение боли и симптомов воспаления;
- улучшение обменных процессов в хрящевой, костной и мягких тканях;
- восстановление хрящевой ткани.
Противовоспалительные препараты
Противовоспалительные средства (нестероидные и глюкокортикоиды) эффективно блокируют воспаление на 1-й и 2-й стадии болезни, однако дают лишь временный симптоматический эффект. Эта группа препаратов не вызывает структурные улучшения в хрящевой ткани и не сдерживает прогрессирование болезни. Поэтому без основной терапии НПВС и ГК со временем перестают работать.
Противовоспалительные средства для лечения артроза плечевого сустава выпускаются в виде таблеток, капсул, мазей и кремов, а также инъекций и ректальных свеч. НПВС для наружного применения можно использовать на постоянной основе; в других формах выпуска их, как правило, нельзя применять для лечения артроза плечевого сустава медикаментами дольше 12 дней.
Хондропротекторы
Препараты на основе хондроитина и глюкозамина – это единственная группа лекарств, способная запустить репаративные процессы в хрящевой прослойке. В сочетании с другими методами лечения артроза плечевого сустава хондропротекторы способны устранить эрозивные поражения хряща на ранних стадиях болезни, а также замедлить ее прогрессирование на более поздних этапах. Кроме того, хондропротекторы можно принимать в качестве профилактики артроза, если человек входит в группу риска (например, занимается тяжелой атлетикой или выполняет работу, связанную с тяжелым физическим трудом).
Как же они работают? В первую очередь, хондропротекторы улучшают качество синовиальной жидкости (суставной смазки) и делают ее более вязкой. При артрозе синовиальная жидкость часто вырабатывается в больших объемах, однако имеет скудный состав и низкую вязкость. Из-за этого она не может как положено питать хрящ и обеспечивать скольжение суставных поверхностей.
Хондропротекторы обогащают состав суставной смазки, что приводит к формированию более стойких хондроцитов, а также ускоряет регенерацию хряща. Принимать их следует от 2 до 6 месяцев в году – зато и эффект они обеспечивают пролонгированный. Такие хондропротекторы, как Артракам, удобны в приеме и помогли уже множеству пациентов. В отличие от других средств для лечения артроза плечевого сустава медикаментами, Артракам не имеет побочных эффектов.
Спазмолитики и витамины
Из-за дегенеративного процесса нагрузка, которую анатомически принимает на себя суставной хрящ, перераспределяется на костные структуры и мышечно-связочный аппарат. Это приводит к постоянным спазмам, которые не только причиняют пациенту боль, но и приводят к разрушению мышц, чувству хронической усталости и ухудшению подвижности в плечевом поясе.
Для снятия спазмов, которые возникают при прогрессировании болезни, используются спазмолитики, миорелаксанты и витамины группы В (также снимают воспаление).
Стимуляторы микроциркуляции
В лечении артроза плечевого сустава крректоры микроциркуляции крови выполняют две функции: они косвенно улучшают регенерацию хрящевой ткани и замедляют процессы ее разрушения, а также имеют умеренный противоотечный эффект. Эта группа препаратов способствует скорейшему выведению продуктов распада, которые образуются при гибели хондроцитов (а значит, организм вырабатывает меньше ферментов, которые могут повредить здоровые клетки). Поэтому они особенно эффективны при совместном применении с блокаторами ферментов.
Другие
В последние годы для лечения артроза плечевого сустава используют также генно-инженерные препараты (например, очищенную плазму крови пациента). Чаще всего применяется плазмолифтинг, при котором плазму вводят локально в очаг дегенеративного процесса. Эта процедура стимулирует кровообращение и регенерацию хондроцитов.
Профилактика артроза плечевого сустава
Профилактика артроза плечевого сустава заключается в следовании простым правилам:
- поддерживать ежедневную физическую активность;
- следить за осанкой;
- соблюдать здоровый ортопедический режим при выполнении бытовых и профессиональных обязанностей, а также во время сна;
- обустроить рабочее место таким образом, чтобы минимизировать нагрузку на плечевые суставы;
- отказаться от вредных привычек;
- разнообразить питание и отказаться от нежелательных продуктов;
- сбавить массу тела, если присутствует избыточный вес;
- не допускать перегрузок, а при занятиях спортом – соблюдать щадящий режим;
- ежегодно посещать ортопеда или ревматолога для обследования.
Врачи утверждают, что большую роль в развитии артроза плечевого сустава играет несбалансированный, бедный питательными веществами рацион. Поэтому они рекомендуют минимизировать потребление жирных, соленых, сладких и острых продуктов, отказаться от консервов, полуфабрикатов и другой процессированной пищи. Удовлетворить потребности организма и, в первую очередь, суставов, помогут холодцы, свиные хрящи (уши, ноги), жирная рыба северных морей, орехи, свежие фрукты и овощи, цельные злаки, нежирное мясо, молочная продукция, яйца. Такая диета позволяет уменьшить симптомы артроза плечевого сустава даже в том случае, если патологический процесс уже начался.
Артроз плечевого сустава
СОДЕРЖАНИЕ
«Как без рук», – популярное выражение, используемое людьми, лишенными чего-то значимого, например, телефона или ежедневника. Между тем, стоит заметить, когда работа плечевого сустава нарушена, а рука постепенно теряет былую подвижность, фраза приобретает совсем другой смысл. Давайте рассмотрим симптоматику артроза плечевого сустава и попробуем разобраться какие варианты лечения существуют на сегодняшний день.
Артроз плечевого сустава – что это?
Остеоартроз плечевого сустава – это дегенеративно-дистрофическое заболевание соединительной суставной ткани, имеющее хронический характер и проявляющееся скованностью, сопровождаемой болью различной интенсивности.
Развитие артроза плечевого сустава характеризуется изменениями, происходящими в синовиальной жидкости (расположенной внутри сустава). Недостаток питательных веществ приводит к дегенеративно-дистрофическим (разрушительным) изменениям, в связи с чем хрящевая ткань теряет свои свойства и деформируется.
С течением времени, костная ткань, находящаяся под хрящом, оголяется и, подвергаясь негативному воздействию, деформируется (на ней формируются краевые разрастания – остеофиты, являющиеся причиной ограничения или полной потере подвижности сустава).
Важным фактом является то, что диагностировать остеоартроз плечевого сустава крайне необходимо именно на ранних стадиях, когда в тканях сустава еще не произошли необратимо разрушительные процессы. Своевременное обращение к специалисту и начало лечения дает возможность остановить прогресс патологических процессов, обеспечивая возможность сохранения функциональности сустава на долгие годы.
Вероятные причины артроза плечевого сустава
Среди наиболее вероятных причин появления остеоартроза плечевого сустава стоит выделить:
врожденные недостатки развития (в частности, дисплазия);
различного рода воспаления.
Плечо – это подвижный элемент скелета человеческого тела. В связи с наличием возможности особо свободного движения, риски получить травму именно этого сустава – гораздо выше. Вывихи – одна из наиболее часто встречающихся причин, являющейся предпосылкой возникновения остеоартроза плечевого сустава.
Кроме того, причинами артроза плечевого сустава могут послужить и различного рода хирургические вмешательства, повышенные нагрузки, спорт и профессиональные особенности.
Рассматривая артроз плечевого сустава, как вторичное явление, развивающееся на фоне воспаления, вызванного различного рода заболеваниями, причинами ему могут послужить:
Признаки и основные симптомы артроза плечевого сустава
Рассматривая клиническую картину заболевания, стоит заметить, что симптоматика первоначальных этапов развития патологических процессов – слабо выражена. Зачастую это является причиной поздней диагностики остеоартроза плечевого сустава.
К симптомам артроза плечевого сустава принято относить:
боль (при надавливании/отведении конечности);
сопровождение движений характерным хрустом;
локальное покраснение и отечность.
Любой из симптомов остеоартроза плечевого сустава требует внимания специалиста.
По мере развития патологических процессов, симптоматика усиливается. Чем раньше выявляется заболевание, тем легче можно предотвратить разрушительные процессы, максимально сохранив функциональные возможности сустава.
Степени развития артроза плечевого сустава
Интенсивность развития разрушительных процессов, а также стадия патологических изменений, происходящих внутри сустава, дает возможность выделить несколько степеней развития остеоартроза плечевого сустава.
Точно определить имеющуюся степень артроза может только лечащий врач, путем исследования результатов рентгенограммы. Каждая степень имеет ряд характерных симптомов артроза плечевого сустава.
Артроз плечевого сустава 1 степени
Первоначальный этап развития патологических процессов. Артроз плечевого сустава 1 степени длится на протяжении нескольких лет и проявляется изменением качества внутрисуставной жидкости.
Начальный этап характеризуется такими симптомами, как:
существенная потеря выносливости сустава;
болевые ощущения во время движений;
ограничение подвижности, сопровождающееся болью.
Своевременное лечение остеоартроза плечевого сустава 1 степени имеет положительные прогнозы.
Артроз плечевого сустава 2 степени
Болевые ощущения усиливаются, могут проявляться, даже при отсутствии движений.
Артроз плечевого сустава 2 степени более заметен для пациента и имеет яркую симптоматику, проявления которой легко узнаваемы на рентгенограмме.
К группе симптомов также стоит отнести щелкающие звуки при совершении движения, а также ограничение подвижности, сопровождаемое, резкой болью.
Отсутствие лечения остеоартроза плечевого сустава 2 степени приводит к необратимым последствиям, в частности, к полной потере подвижности сустава.
Артроз плечевого сустава 3 степени
3 степень остеоартроза плечевого сустава сопровождается постоянными болевыми ощущениями, ярко выраженной ограниченностью движений и отсутствием возможности отвести руку назад или поднять ее вверх.
Рентген показывает явные признаки разрушения суставного хряща. Поверхности прилегающих костей – сильно деформированы. Лечение остеоартроза плечевого сустава 3 степени – только хирургическое вмешательство, предполагающее замену сустава эндопротезом.
Разновидности артроза плечевого сустава
В медицинской практике принято выделять несколько разновидностей артроза плеча:
деформирующий (хроническая форма);
посттравматический (после ушибов/растяжений/переломов/разрывов связок);
акромиально-ключичный (следствие травмы сустава);
плече-лопаточный (последствие ударов/падений).
Разновидность патологического процесса определяется лечащим врачом, с учетом имеющихся симптомов и вероятных причин артроза плечевого сустава.
Диагностика артроза плечевого сустава
Прежде чем начать лечение остеоартроза плечевого сустава, важно точно диагностировать разновидность и степень развития заболевания. Вот только какой врач лечит артроз плечевого сустава?
Обратиться за проведением диагностики и постановкой диагноза можно к таким специалистам, как: ревматолог, ортопед, артролог. Если такой возможности нет, то достаточно прийти на прием к терапевту, который направит к нужному специалисту.
Для постановки диагноза производится ряд анализов, позволяющих выявить наличие заболеваний, провоцирующих воспаление. Кроме того, важным этапом является осмотр и тестирование, дающее возможность подтвердить/опровергнуть симптоматику.
Еще одни важным этапом диагностики является рентгенологическое исследование в двух проекциях.
Совокупность диагностических методик позволяет получить точную картину и назначить грамотное лечение остеоартроза плечевого сустава.
Лечение артроза плечевого сустава
Лечение артроза плечевого сустава – длительный, многогранный и достаточно сложный процесс, включающий как фармакологические средства и поведенческие методы.
В зависимости от степени развития патологических процессов в качестве лечения могут применяться как физиотерапевтические методы, так и использование медикаментов. Рассмотрим особенности лечения артроза плечевого сустава более детально.
Физиотерапия, как метод лечения артроза плечевого сустава
Физиотерапевтические методы являются отличным лечением остеоартроза плечевого сустава на первоначальных этапах развития патологии, а также в качестве элемента комплексного лечения запущенных стадий.
Среди физиотерапевтических методов лечения остеоатроза плечевого сустава принято выделять:
ударно-волновую терапию – воздействие на пораженный сустава акустическими волнами;
лазерную терапию – дает возможность временно отказаться от лекарственной терапии;
миостимуляции – способствует восстановлению сил в пораженном суставе;
фонофорез – сочетание ультразвукового воздействия и использования лекарственного препарата (гель/мазь) способствуют устранению болевых ощущений;
озонотерапию – вспомогательное средство, способствующее уменьшению болевых ощущений и ускорению восстановления.
ЛФК при артрозе плечевого сустава
Лечебная физкультура при артрозе плечевого сустава – важный компонент лечения, предполагающий:
комплекс динамических движений;
Каждая составляющая ЛФК при артрозе плечевого сустава способствует улучшению состояния организма пациента и помогает побороть патологические процессы.
Гимнастика при артрозе плечевого сустава
Физические упражнения для плечевого сустава при артрозе – крайне важная составляющая комплексного лечения, поскольку именно они способствуют замедлению прогресса заболевания.
Гимнастика при артрозе плечевого сустава укрепляет мышечный каркас, снижая тем самым нагрузку на прилегающий сустав.
Важно помнить, что ни в коем случае нельзя перегружать сустав. Все упражнения должны проводиться под руководством специалиста.
Массаж при артрозе плечевого сустава
После занятий ЛФК и гимнастических упражнений, рекомендуется проводить массаж.
Массаж при артрозе плечевого сустава способствует улучшению кровообращения и восстановлению соединительных тканей.
Стоит отметить, что проводить массаж при артрозе плечевого сустава можно только при условии отсутствия острых болей, на этапе снижения воспалительных процессов.
В процессе массажа уделять внимание важно не только воспаленному суставу, но и воротниковой зоне, а также району предплечий.
Лечение артроза плечевого сустава медикаментами
Ключевая цель лечения артроза плечевого сустава медикаментами является снятие болевых ощущений и устранение воспалительных процессов, а также улучшение питания пораженного сустава и создание условий для успешной регенерации соединительных тканей.
Для достижения главной цели лечения плечевого сустава медикаментами используются препараты различных групп. Рассмотрим некоторые из них более детально.
ВАЖНО! Назначить медикаменты для лечения артроза плечевого сустава может только лечащий врач, на основании сформированной картины заболевания. Самолечение может привести к необратимым последствиям и инвалидности.
НПВС при лечении артроза плечевого сустава
Нестероидные противовоспалительные средства (НВПС) обладают отличным противовоспалительным и болеутоляющим действием. Назначаются ограниченными курсами, длительность которых определяется степенью развития заболевания и индивидуальными особенностями пациента.
Среди наиболее эффективных средств этой группы стоит отметить препарат «Артрадол».
Кортикостероиды при лечении артроза плечевого сустава
Назначаются при сильных болях в качестве внутрисуставной блокады. Средства имеют сильное действие. Принцип работы – купирование болевых ощущений и оперативное снятие воспалительных процессов.
Зачастую в качестве лечения используются такие средства, как «Гидрокортизон» и «Дипроспан».
Хондропротекторы при лечении артроза плечевого сустава
Назначаются в целях укрепления и восстановления соединительных тканей. Эффективны лишь на 1 и 2 степени развития заболевания.
Лечение хондропротекторами – достаточно длительный процесс, требующий постоянного внимания.
К препаратам такого типа относят: «Артракам», «Глюкозамин».
Спазмолитики при лечении артроза плечевого сустава
Обеспечивают снятие мышечного напряжения и болевых ощущений в области пораженного сустава. Являются обязательным этапом лечения.
Зачастую используется «Но-шпа» или ее аналог «Дротаверин».
Мази при артрозе плечевого сустава
Препараты в форме мази/геля/крема являются наиболее применимыми при остеоартрозе плечевого сустава. Они удобны в применении и имеют достаточно небольшое количество побочных эффектов.
На сегодняшний день существует большое количество препаратов различных групп. Наиболее назначаемыми являются «Капсикам», «Финалгель», «Эфкамон», «Сабельник» и «Випросал».
Диетическое питание, как часть комплексного лечения артроза плечевого сустава
Лекарства при артрозе плечевого сустава, физиотерапия и различного рода упражнения – не все, что входит в комплексное лечение заболевания. Еще одним важным составляющим является питание.
Диета и соблюдение принципов правильного питания – неотъемлемая составляющая комплексного лечения артроза любого типа.
К принципам питания при артрозе плеча стоит отнести:
Ограничение или отказ от продуктов питания, негативно отражающихся на работе суставов (молоко, жирное мясо, картошка, баклажаны).
Включение в рацион компонентов, благоприятно влияющих на эластичность суставов (оливковое/льняное масло).
Насыщение ежедневного рациона антиоксидантами, содержащимися в таких продуктах, как оливки, бананы и огурцы.
Полный отказ от пагубных привычек (употребление алкоголя, курение).
Минимизация жареного, маринованного, а также сильно соленого и сладкого.
Ответы на часто задаваемые вопросы
Можно ли вылечить артроз плеча полностью?
Артроз плечевого сустава – хроническое заболевание, в связи с чем о полном излечении речи не ведется.
Это не означает, что лечить патологии не имеет смысла, ведь терапия дает возможность восстановить подвижность сустава и улучшить качество жизни.
Какова профилактика заболевания?
К профилактическим мероприятиям относят такие меры, как:
посещение лечащего врача;
поддержка оптимального веса;
отказ от злоупотребления вредными привычками.
Какие могут быть осложнения при несвоевременном обращении ко врачу?
Прогноз развития патологических процессов во многом зависит от индивидуальных особенностей организма.
Среди наиболее вероятных осложнений:
необратимая деформация сустава;
разрушение суставных тканей;
полная потеря подвижности;
снижение качества жизни.
Помните, что Ваше здоровье – исключительно в Ваших руках.
Берегите себя и сохраняйте возможность наслаждаться каждым прожитым днем!


