Межпозвоночная грыжа – симптомы и лечение
Что такое межпозвоночная грыжа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год.


Определение болезни. Причины заболевания
Межпозвонковая грыжа (грыжа межпозвоночного диска) — это выпячивание ядра межпозвоночного диска в позвоночный канал в результате нарушения целостности фиброзного кольца.
Связь межпозвоночной грыжи и остеохондроза
Грыжа диска позвоночника — это одно из самых серьёзных проявлений остеохондроза. Как известно, человеческий позвоночник состоит из позвонков, разделенных специальными дисками. При остеохондрозе вначале происходит дегенерация пульпозного ядра, оно обезвоживается, разволокняется, тургор его постепенно уменьшается и исчезает. [1]
Причины появления грыжи межпозвоночного диска
Под влиянием главным образом резких физических нагрузок может произойти растяжение или разрыв фиброзного кольца диска с выпячиванием студенистого диска в стороны и образованием грыжи. В большинстве случаев выпяченный диск или остеофиты травмируют не только корешок, но и близлежащие ткани, которые тоже служат источником боли. [5]
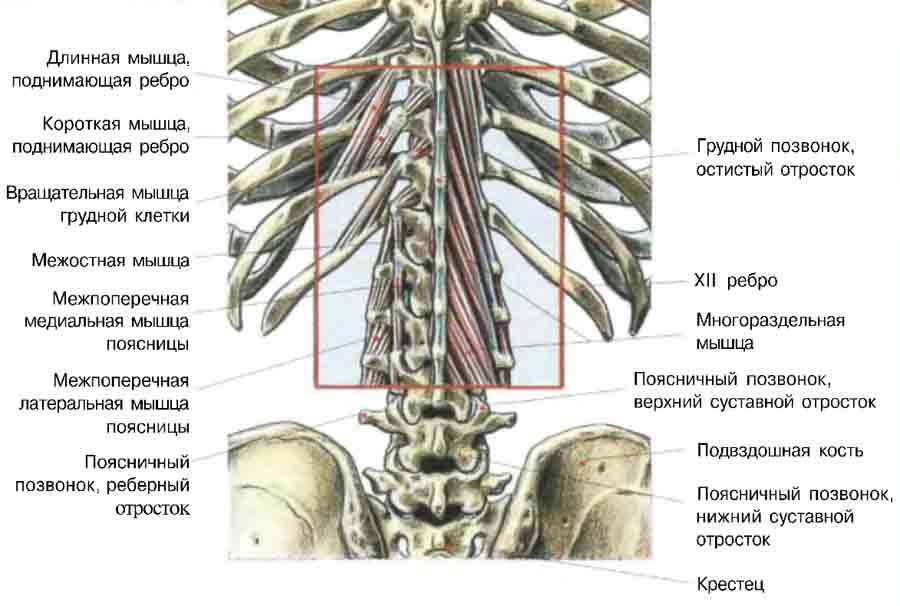
Строение позвоночника и межпозвонковых дисков:
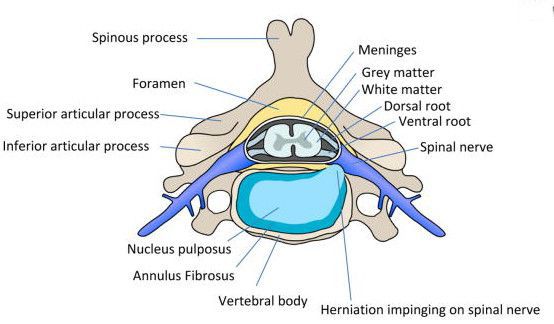
Межпозвоночный диск содержит три категории коллагенов, относительное количество которых изменяется с возрастом. Коллагеновая сеть диска состоит преимущественно из фибриллярного коллагена I и II типа, который составляет приблизительно 80% от общего коллагена диска. Поврежденный фибриллярный коллаген ослабляет механическую прочность ткани диска и приводит к образованию неферментативных поперечных связей между основными аминокислотами коллагена и восстановительными сахарами. С возрастом образование коллагеновых волокон нарушается, и молекулярные изменения могут привести к снижению структурной целостности и биомеханической функции диска. [3]
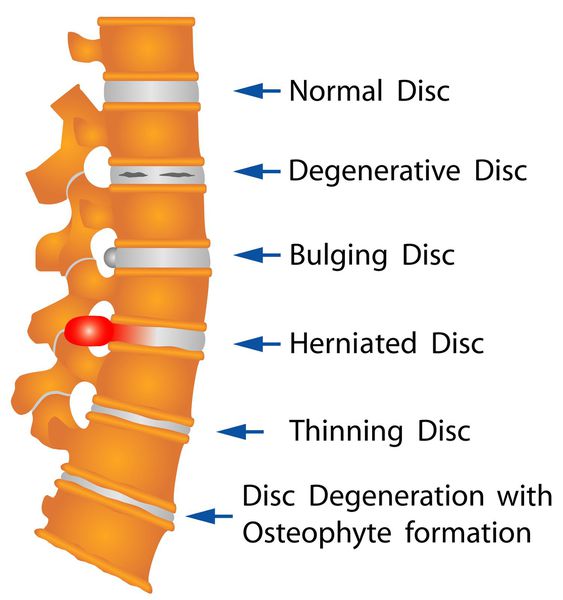
Межпозвонковые грыжи диска встречаются в разном возрасте — от 20 до 50 лет и старше. Впервые были установлены в 20-х годах прошлого столетия перимиелографическим путем и на операциях. [2]
Грыжа межпозвоночного диска поясничного отдела является одним из наиболее распространенных клинических диагнозов, наблюдаемых в спинальной практике.
Факторы риска
- ручной труд;
- длительное вождение автомобиля;
- работу с наклонами или вращениями.
От 70 до 85% людей хотя бы раз в жизни сталкивались с болью в пояснице. Это существенно ограничивает работоспособность у лиц моложе 45 лет и имеет серьезные социально-экономические последствия. Этиология этого болевого синдрома до конца неясна, но в 40% случаев он связан с дегенерацией межпозвонкового диска. [4]
Беременность и грыжа
Межпозвонковая грыжа образуется в течение нескольких лет и не связана с беременностью. Однако при беременности заболевание может обостриться и проявиться болью в спине.
Симптомы межпозвоночной грыжи
Чаще всего заболевание возникает в поясничном отделе позвоночника, гораздо реже — в шейном и грудном.
Первым и самым главным симптомом, который свидетельствует о такой патологии, становится сильная боль.
Широко признанным источником боли в спине является дегенерация межпозвоночного диска, мягких тканей между позвонками, которые поглощают и распределяют нагрузки и придают гибкость позвоночнику. По мере того, как происходит дегенерация, наблюдается повышение уровня воспалительных цитокинов, деградация коллагена, изменения фенотипа клеток диска. Потеря молекул гидрофильной матрицы приводит к структурным изменениям и спинальной нестабильности и является основной причиной грыжи, ишиаса и, возможно, стеноза. [6]
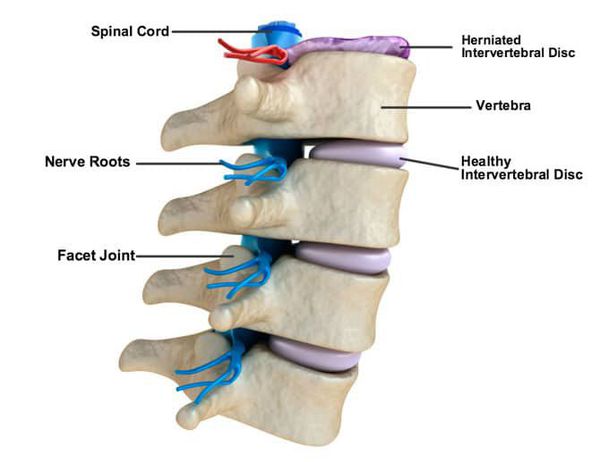
Характер болей различный: от тупых, ноющих до острых, режущих, рвущих, иногда стреляющих болей, принимающих непереносимый характер и лишающих больного всяких движений. Боли носят постоянный характер, усиливаются при определенных движениях больного, ходьбе, кашле, чихании, дефекации. Могут сменяться парестезиями тактильного, реже — температурного характера.
Боль можно спровоцировать натяжением (симптом Ласега). Вследствие болей создается вынужденное положение больного в постели, в сидячем положении, нарушается походка. Нередко наблюдается рефлекторное искривление позвоночника в виде сколиоза, выпуклостью обращенное в больную сторону. Нередко можно обнаружить болезненность мышц поясницы, ягодицы и голени, а также гиперестезию кожи (резкая болезненность на щипок или укол). Слабость в дистальном отделе ноги, легкая атрофия, гипотония, дряблость мышц. Имеется изменение рефлексов, чаще ахилловых, реже — коленных. [2]
Симптомы в зависимости от расположения грыжи
Локализация боли зависит от диска, поражённого грыжей:
- симптомы грыжи в шейном отделе — боль в шее, которая распространяется вниз по руке, иногда до кисти;
- симптомы грыжи в грудном отделе — боль в грудной клетке, которая может усиливаться при кашле или чихании;
- симптомы грыжи в поясничном отделе — боль вдоль седалищного нерва, по задней поверхности ноги;
- симптомы грыжи копчика — менее выраженные, у женщин может проявиться болезненными ощущениями при беременности, родах и после них.
Патогенез межпозвоночной грыжи
Межпозвоночный диск в норме
Межпозвонковые диски представляют собой хрящевые суставы, функция которых состоит в основном в обеспечении поддержки и гибкости позвоночника. Между позвонками располагаются диски, которые состоят из фиброзной ткани. Диски связаны с соседними позвонками верхними и нижними хрящевыми торцевыми пластинами (CEP). Фиброзная ткань диска предназначена для поддержания периферического напряжения при изгибе или скручивании.
Нормальный межпозвоночный диск представляет собой слабо иннервированный орган, снабженный только сенсорными (преимущественно ноцицептивными) и постганглионарными симпатическими (вазомоторными эфферентами) нервными волокнами.
Дегенерация межпозвоночного диска
Интересно, что при дегенерации межпозвоночный диск становится плотно иннервируемым даже там, где в нормальных условиях нет иннервации. Механизмы, ответственные за рост нервов и гипериннервацию патологических межпозвоночных дисков, до сих пор неизвестны. Среди молекул, которые предположительно участвуют в этом процессе, называются некоторые члены семейства нейротрофинов, которые, как известно, обладают как нейротрофическими, так и нейротропными свойствами и регулируют плотность и распределение нервных волокон в периферических тканях. Нейротропины и их рецепторы имеются в здоровых межпозвоночных дисках, но в патологических наблюдаются гораздо более высокие уровни, что свидетельствует о корреляции между уровнями экспрессии нейротропинов и плотностью иннервации в межпозвоночном диске. Кроме того, нейротропины также играют роль в воспалительных реакциях и передаче боли, увеличивая экспрессию связанных с болью пептидов и модулируя синапсы ноцицептивных нейронов в спинном мозге. [7]
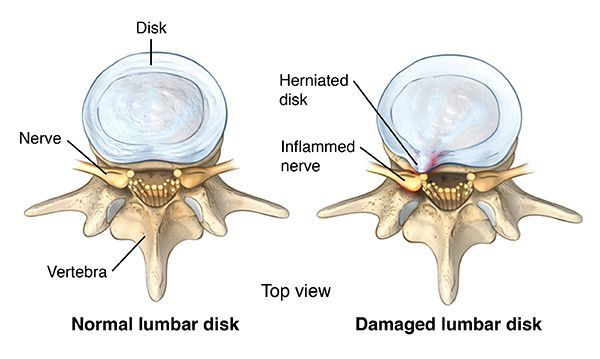
Аномальная механическая нагрузка представляет собой еще один важный потенциальный стресс, который может способствовать повреждению ткани диска. Когортные исследования указывают на связь между длительной физической нагрузкой и потерей подвижности позвоночника и высотой диска и другими возрастными факторами.
Низкое обеспечение питательными веществами и низкий уровень pH также являются факторами, снижающими устойчивость диска к дополнительным питательным и экологическим нагрузкам. Гибель клеток диска начинается, если концентрация глюкозы падает ниже критических порогов ( [3]
Классификация и стадии развития межпозвоночной грыжи
В литературе наиболее принята классификация стадий по L. Armstrong (1952).
- I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки и твердой мозговой оболочки. Появляются боли в спине.
- II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого она выпадает, — грыжа диска. В этой стадии Э. И. Раудам (1965), Р. И. Паймре (1966, 1973) различали подстадию А с подсвязочным расположением грыжи через прорванную заднюю продольную связку, а в редких случаях — и подстадию В, когда диск перфорирует твердую мозговую оболочку, попадая в надпаутинное пространство. Для второй стадии клинически характерно появление корешковых симптомов и, нередко, грубых антальгических компонентов вертебрального синдрома.
- III стадия. Дегенерация пролабированного диска, возможная как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания — остеофиты. Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, и течение болезни приобретает хронический характер. Будучи «идеальным показанием» для оперативного вмешательства, секвестр лучше всего выявляется компьютерной или МР-томографией. [8]
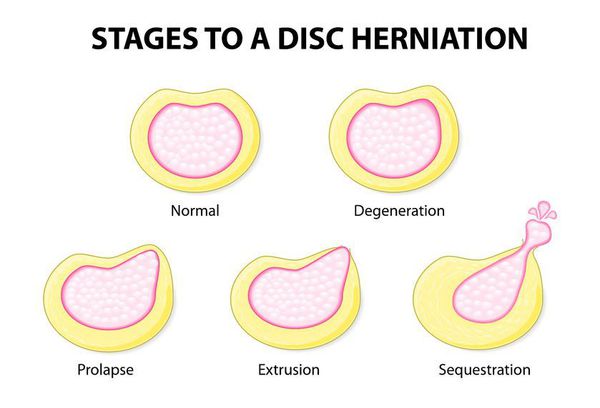
В зависимости от размера выделяют:
- пролапс;
- выступ;
- экструзия.
По локализации:
- боковые;
- переднебоковые;
- заднебоковые;
- медиальные;
- комбинированные.
Осложнения межпозвоночной грыжи
У больных с грыжей диска позвоночника могут встречаться осложнения:
- болевые
- мышечно-тонические
- компрессионно-сосудистые
2. Синдром позвоночной артерии.
3. Компрессионная миелопатия. [8]
Диагностика межпозвоночной грыжи
Когда следует обратиться к врачу
Посетить доктора следует при появлении боли в шее или спине. Специальная подготовка для посещения врача не требуется.
Межпозвоночная грыжа диагностируется на основании жалоб пациента, результатов анализов и дополнительных обследований.
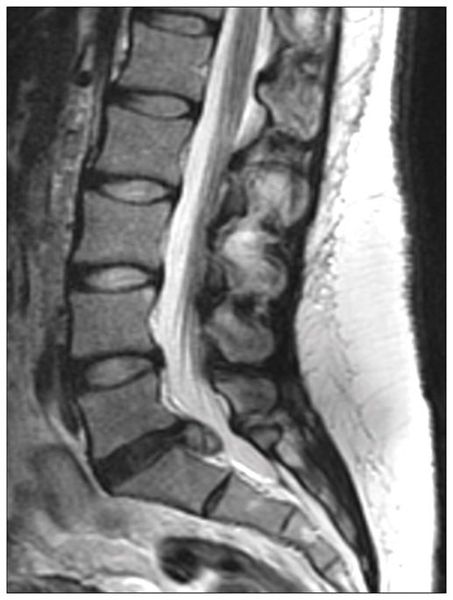
С появлением КТ и МРТ диагностика межпозвонковой грыжи диска значительно упростилась, так как данный вид обследований видит как костную ткань, так и мягкие ткани. Врач рентгенолог по снимкам описывает конфликт тканей (кости, диск, нервы, связки, мышцы и др.), который обязателен при выпячивании грыжи. В настоящее время рентгенография используется только при травме.
Лечение межпозвоночной грыжи
Лечение больному назначают исходя из причинной и симптоматической терапии. Симптоматическая терапия направлена на ослабление и снятие боли. Для этого применяют средства, в задачу которых входит изменение нарушенных функций нервов, и средства, направленные на ликвидацию воспалительных очагов. [2]
Медикаментозное лечение
При сильных болях назначают: [9]
- промедол;
- глюкокортикоиды (дипроспан, дексаметазон);
- НСПС (Диклофенак, Вольтарен, Ксефокам и др.);
- хондропротекторы (Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат);
- витамины группы В (В1, В6, В12);
- витамин С;
- сосудистые препараты (Актовегин, Трентал, Лизина аэсцинат и др.);
- миорелаксанты (Мидокалм, Сирдалуд, Баклосан и др.);
- антидепрессанты (Амитриптилин и др.).
Мануальная терапия, ЛФК и массаж
ЛФК и массаж способны уменьшить боль, но не устраняют грыжу. Эффективность мануальной терапии для лечения грыжи не имеет достаточных доказательств. С 2021 года в России методика выведена из номенклатуры врачебных и провизорских специальностей, сертификаты на этот вид деятельности больше не выдаются.
- УВЧ;
- электросветовые ванны;
- электрофорез с новокаином;
- облучение ультрафиолетовыми лучами;
- ультразвук;
- диадинамические токи;
- соляные и хвойные ванны;
- родоновые ванны;
- грязелечение.
Вытяжение позвоночника
При поражении межпозвоночных дисков со сдавлением корешков показано вытяжение. В современных клиниках вытяжение проводят на специальных тракционных столах с подключенным электрическим приводом.
В остром периоде — покой, больного укладывают на твердый матрац или деревянный щит. [9] Назначают обезболивающие препараты.
Хирургическое лечение
Оперативное вмешательство при межпозвонковых грыжах следует производить после того, как испробовано консервативное лечение. Показанием к операции служит длительное течение болезни, частые рецидивы, отсутствие эффекта от консервативного лечения, появление каудальных и спинальных симптомов хотя бы в легкой степени. [2]
Было показано, что дискэктомия является эффективным методом лечения острой дисковой грыжи в отношении неврологических симптомов, но не устраняет последствий измененных биомеханических свойств сегмента. В этой ситуации хирург сталкивается с дилеммой, как следует проводить обширную дискэктомию: если резецировать только экструдирующий материал, есть риск рецидивной грыжи диска; однако если вся или большая часть ткани диска подвергается резекции, также существует значительная вероятность того, что потеря биомеханической функции приведет к нестабильности или коллапсу сегмента. Из-за медленно прогрессирующей дегенерации диска, которая связана со старением клеток, повышенной катаболической активностью и уменьшением синтеза матриц, клеточная терапия является привлекательным подходом к регенерации межпозвонкового диска. [10]
Восстановление после удаления межпозвоночной грыжи
После операции нельзя поднимать тяжести и следует равномерно распределять нагрузку на позвоночник. Пациентов часто направляют на послеоперационную реабилитацию, которая может включать упражнения и методы физиотерапии. Однако данных об её эффективности недостаточно, а результаты в опубликованной литературе противоречивы [11] [12] .
Мифы и опасные заблуждения о лечении грыжи
Основной миф — это польза мануальной терапии, особенно трастов и прохрустываний. Эти методы, как и домашние средства лечения, например различные компрессы, против грыжи не эффективны.
Прогноз. Профилактика
Межпозвоночная грыжа — это заболевание, при котором больной на длительное время может потерять работоспособность, а нередко — становится инвалидом.
Массаж, мануальная терапия, иглорефлексотерапия, фитопрепараты, ЛФК, выполняемые регулярно, не позволят развиться или существенно ограничат развитие межпозвоночной грыжи.
Профилактика после удаления межпозвоночной грыжи:
- физическое укрепление организма;
- предупреждение переохлаждений;
- своевременное лечение острых инфекций;
- тщательное лечение хронических инфекций.
Обострение межпозвоночной грыжи поясничного отдела
Современные методики консервативной терапии позволяют добиться успеха в лечении грыжи межпозвонковых дисков поясничного отдела в 80-85% от общего числа случаев. При этом фармакопрепараты и физиопроцедуры предупреждают дальнейшую травматизацию позвоночника, облегчают состояние больного, но не решают проблему полностью — грыжа остается, а значит, что возможны новые рецидивы заболевания. Даже хирургическое удаление поясничной грыжи не исключает возможности рецидива.
По данным различных авторов обострения возникают в 19-25% случаев, и более часто связаны с повторным образованием грыжевого выпячивания на том же уровне и с той же стороны, увеличением грыжи, ошибкой в уровне операции.
В статье ниже обсудим: причины обострения межпозвоночной грыжи в поясничном отделе, симптомы, первая помощь, методы консервативной, физиотерапевтической и хирургической терапии, профилактика рецидива.
Причины обострения
В первую очередь появление боли в пояснице после лечения связано с увеличением грыжевого выпячивания. Выход за границы тел позвонков поясничных дисков приводит к сдавливанию окружающих тканей, межпозвоночной артерии, спинномозгового канала, поражение которых вызывает болевой синдром.
Провоцируют рецидив грыжи в поясничном отделе позвоночника регулярные физические перегрузки, осевые нагрузки, переохлаждения, травмы спины, ожирение, нарушение осанки, поднятие тяжестей, резкие движения и повороты туловища, скручивания.
Способствующими дегенерации дисков и усилению болезненности факторами выступают нарушение обменных процессов при алкоголизме, бессистемном употреблении некоторых лекарств, курении, заболеваниях эндокринной системы. Смещение части диска за пределы пространства между позвонками может быть следствием длительного нахождения в неудобной позе, острых и инфекционных процессов в организме, остеохондроза.
Возможно обострение поясничной грыжи после операции. Подобные случаи связаны с грыжей диска на другом уровне, стенозом позвоночного канала, ошибкой на уровне операции, неадекватной декомпрессией, эпидуральной гематомой.
Статью проверил

Дата публикации: 19 Марта 2021 года
Дата проверки: 19 Марта 2021 года
Дата обновления: 15 Декабря 2021 года
Содержание статьи
Симптомы
Обострение поясничной грыжи клинически определяют по интенсивной боли в спине, напоминающей “прострел”. Боль острая, пронизывающая, ограничивает двигательную активность. Приступ захватывает врасплох: пациент замирает в определённой позе, боится пошевелиться, щадит спину, так как любые движения вызывают усиление болезненности. Продолжительность приступа разная — от нескольких минут до нескольких часов, и даже суток. Интенсивность боли может быть настолько высокой, что необходимо оказание срочной медицинской помощи в виде лекарственной блокады.
Разгрузка позвоночника в горизонтальном положении приносит лишь временное и частичное облегчение. Мышечное напряжение и болезненность наиболее выражены со стороны поражения. Боль от поясницы через ягодицу отдаёт в бедро, икроножную мышцу, стопу.
Когда межпозвоночная грыжа начинает соприкасаться со спинным корешком, наблюдается слабость мышц нижних конечностей, возникают ощущения жжения, покалывания, ползания мурашек. Больные не способны согнуть/разогнуть спину, поднять ногу, трудно долго стоять, сидеть, встать из положения лёжа, нарушается походка. При длительно сохраняющемся мышечно-тоническом напряжении происходит перекос туловища, что в свою очередь увеличивает нагрузки на позвонки, создаёт предпосылки для нарушения осанки.
В некоторых случаях обострение поясничной грыжи протекает с нарушением тазовых функций, что проявляется невозможностью нормального опорожнения мочевого пузыря, прямой кишки, половым бессилием у мужчин, отсутствием оргазма у женщин.
Что делать при обострении: первая помощь, медикаментозное, хирургическое и физиотерапевтическое лечение
Внезапная резкая боль в спине, уменьшение объема движений в поясничном отделе, ощущения жжения, покалывания, ползания мурашек в ногах — показания для срочной консультации невролога, вертебролога или ортопеда. Важно своевременно обратиться за медицинской помощью, так как прогрессирование межпозвоночной грыжи может стать причиной ряда серьёзных последствий с последующей инвалидизацией больного.
Существует комплекс экстренных мер, которые помогут облегчить тяжесть симптомов до визита к врачу:
- Принять горизонтальное положение. Если боль не спровоцирована ущемлением спинного мозга, то чаще после отдыха её интенсивность уменьшается, так как в положении лёжа нагрузка на межпозвоночные диски уменьшается.
- Выпить обезболивающее. Хорошо купируют боль нестероидные противовоспалительные средства, ненаркотические анальгетики. Не рекомендуется принимать препараты более 2-3 дней без назначения врача, так как они могут спровоцировать осложнения со стороны желудочно-кишечного тракта, повысить артериальное давление.
- Принять миорелаксанты. Лекарства уменьшают повышенный тонус мышц скелета, снимают спазм, за счёт чего проходит боль. Имеют противопоказания и побочные действия, что требует назначения их специалистом.
По результатам диагностики врач подбирает оптимальную тактику терапии. Общим для всех пациентов с поясничной грыжей в период обострения будет постельный режим на протяжение 1-5 дней, ношение ортопедического корсета, лечение положением, медикаментозная терапия. Вне периода обострения рекомендованы методы консервативной терапии.
Медикаментозное лечение
Медикаментозное лечение, назначаемое при обострении боли в спине, можно разделить на специфическое и неспецифическое. К специфическому лечению относят препараты, показанные при конкретном заболевании, которое стало причиной рецидива грыжа. Это антибиотики при инфекционном процессе, противоопухолевые — при злокачественных образованиях, метастазах, хондропротекторы — при дегенеративно-дистрофических изменениях в дисках.
Основу специфического лечения составляют такие препараты, как:
- нестероидные противовоспалительные — купируют боль и воспаление, восстанавливают объём движений в поясничном отделе позвоночника;
- миорелаксанты — устраняют контрактуру конечностей, спинальный автоматизм, мышечный спазм;
- витамины группы В — активизируют кровоток, улучшают функции нервной системы;
- корректоры микроциркуляции — положительно влияют на вязкость и текучесть крови, расширяют просвет сосудов, что повышает количество поставляемого кислорода, приводят в норму кровообращение;
- антидепрессанты — успокаивают нервную систему, снимают тревожность, что создаёт благоприятные условия для проведения полноценного курса реабилитационных мероприятий.
При лёгкой и умеренной боли назначают препараты в таблетках, в виде мазей, гелей. Для устранения интенсивных болей выполняют лекарственные блокады с глюкокортикостероидами и местными анестетиками. Инъекции вводят в околопозвоночные ткани, болезненные точки, позвоночный канал под твёрдую спинномозговую оболочку, зону нервного сплетения.
Консервативная терапия
В остром периоде назначают электрофорез, ультрафонофорез лекарственными препаратами, воздействие электрическим полем ультравысокой частоты, магнитотерапию. Лечебные мероприятия помогают снизить боль, купировать воспаление, улучшить общее самочувствие, восстановить двигательную активность.
С целью увеличить расстояние между позвонками, уменьшить нагрузку на поражённый диск, ослабить давление грыжевого выпячивания на окружающие ткани рекомендуют сеансы мануальной и тракционной терапии.
Вне периода обострения оздоровительный эффект оказывает такие лечебно-реабилитационные процедуры, как:
- теплолечение;
- лечебный душ и ванны;
- грязелечение;
- кинезиотейпирование;
- рефлексотерапия;
- миофасциальный массаж;
- электростимуляция.
Важное значение в восстановительном периоде имеет лечебная физкультура. Регулярные упражнения помогают укрепить мышечный корсет, увеличить выносливость мышц и связок, восстановить обмен веществ в тканях и процессы кровообращения, купировать спазм и остаточную боль.
Хирургическое лечение
Удаление грыжевого выпячивания в поясничном отделе выполняют по строгим показаниям. Поводом для операции может служить боль в течение 1.5-3 месяцев, не уменьшающаяся на фоне консервативной терапии, сужение позвоночного канала, сдавление позвоночной артерии. Рецидивы не исключены даже после хирургического удаления диска.
Вопрос об операции решается с хирургом в случае конкретного пациента. Оптимальный метод хирургического лечения определяют с учётом размера грыжевого выпячивания, целостности задней продольной связки и фиброзного кольца, наличия корешкового синдрома.
Операция подразумевает частичное или полное удаление межпозвоночного диска путём открытого хирургического вмешательства (дискэктомия) или с помощью эндоскопического оборудования (микродискэктомия). По показаниям проводят удаление дужки позвонка (ламинэктомия). Для стабилизации позвоночника выполняют установку импланта, фиксируют позвонки винтами, наружными металлоконструкциями.
К менее травматичным способам удаления поражённого диска с коротким реабилитационным периодом, и минимальным риском осложнений относят:
- нуклеопластику — пункционное оперативное вмешательство, направленное на удаление фрагмента пульпозного ядра лазером;
- эндоскопическую микродискэктомию — удаление грыжевого выпячивания при сохранении самого диска, что не исключает возможность новых рецидивов;
- внутридисковую электротермальную терапию — разрушение нервных волокон в межпозвонковом диске, восстановление структуры диска под действием нагревательного элемента.
Такие операции эффективны при малых размерах грыжи, неосложнённых стенозом позвоночного канала.
Упражнения в период обострения: что можно и нельзя делать
Лечебная физическая культура и спортивные тренировки разрешены вне обострения заболевания после снятия острой боли и воспаления. Умеренные физические нагрузки оказывают комплексное воздействие на хрящевые структуры и ткани позвоночника:
- укрепляют мышечный каркас;
- увеличивают подвижность связок;
- активизируют обменные процессы в суставах позвонков;
- удерживают позвонки в естественном положении;
- расширяют амплитуду движений;
- приводят в норму процессы кровообращения;
- не допускают развития грыж в других отделах позвоночника;
- минимизируют риск новых рецидивов;
- снимают мышечное напряжение;
- улучшают прогноз при поясничной грыже.
Программу занятий составляет специалист восстановительной медицины, учитывая тяжесть симптомов, стадию заболевания, задачи лечения. Он же контролирует технику, дозировку количества процедур, усилия, прикладываемые пациентом. В комплекс занятий включают активные упражнения, которые выполняет сам больной, и пассивные — с помощью чужих рук, специальных механизмов. Для предупреждения травматизации позвоночника в раннем периоде обязательны занятия с тренером, далее возможны самостоятельные тренировки.
Людям с грыжей в пояснице категорически противопоказана осевая нагрузка на позвоночник, любые резкие движения, упражнения на скручивания, жим ногами, бег по асфальту, упражнения с отягощением (гирями, штангой, блинами), травматичные и симметричные виды спорта (баскетбол, фигурное катание, прыжки в воду, на батуте, тяжёлая атлетика).
Благоприятны асимметричные и смешанные нагрузки: йога, пилатес, упражнения с фитболом, ходьба, в том числе скандинавская, водная аэробика, плавание, лечебная гимнастика, лёгкая атлетика. Важно все упражнения выполнять плавно, медленно, без особых усилий, не перегружать спину, продолжительность занятий и нагрузку увеличивать постепенно. При возникновении болезненности во время тренировки прекратить занятия.
Профилактика
Специфической профилактики рецидивов межпозвоночной грыжи в поясничном отделе не существует. Для благоприятного исхода поясничной грыжи, предотвращения увеличения грыжевого выпячивания, и недопущения последующей травматизации позвоночника важно:
- избегать травм спины;
- контролировать вес, так как лишние килограммы создают дополнительную нагрузку на позвоночник;
- вести здоровый образ жизни;
- получать регулярные физические нагрузки, при этом не перегружая спину;
- отказаться или ограничить алкоголь, легкоусвояемые углеводы, соль, вредные продукты;
- пить больше воды, что защищает межпозвонковый диск от обезвоживания и последующего разрушения;
- следить за правильной осанкой;
- не поднимать тяжести;
- в период обострения боли носить ортопедический корсет для спины;
- при вынужденном длительном положении периодически менять позу;
- спать на твёрдой поверхности, ортопедическом матрасе;
- выбирать стул с высокой спинкой и твёрдым сиденьем;
- своевременно лечить сопутствующие заболевания, последствия травм;
- регулярно выполнять магнитно-резонансное исследование, чтобы отслеживать динамику заболевания, эффективность лечения.
Правила лечения острой боли при грыже диска поясничного отдела позвоночника
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
Симптомы боли при грыжах
Существуют маркеры, или «особые флажки», которые позволяют предположить, что боль связано именно с поражением опорно-двигательного аппарата и имеет дискогенный характер. Это следующие симптомы и признаки:
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
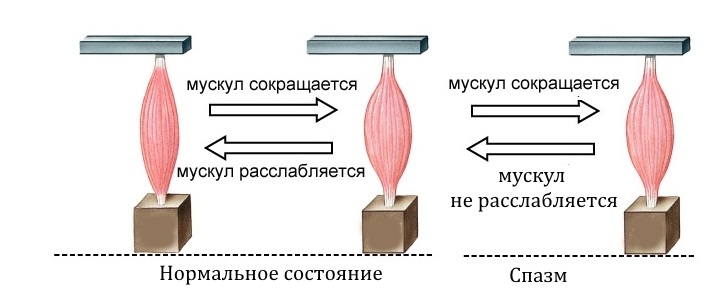
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.

Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.

Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
НПВС: снимаем боль и воспаление
Препараты из группы НПВС, или нестероидных противовоспалительных средств, представляют собой «три кита лечения воспаления». Это снижение температуры тела, или жаропонижающее влияние, обезболивающий эффект, а также противовоспалительное действие. Жаропонижающее действие нас не интересует, ведь при протрузиях и грыжах температура тела не повышается, и парацетамол (Панадол) и прочие лекарственные препараты вроде ибупрофена (Нурофен) не нужны.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.

Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
Миорелаксанты: расслабление мышц
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Витамины
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Физиотерапия, ЛФК и массаж
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
Диагностика и лечение грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника
Версия: Клинические рекомендации РФ 2013-2017 (Россия)
Общая информация
Краткое описание
Ассоциация нейрохирургов России
Клинические рекомендации по диагностике и лечению грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника (Москва, 2014)
Клинические рекомендации утверждены на Пленуме Правления Ассоциации нейрохирургов России Казань 27.11.2014
Введение
В настоящее время по данным ВО 80-83% взрослого населения земли страдают от периодических болей в пояснично-крестцовом отдела позвоночника. При этом более 2% населения ну даются в хирургических вмешательствах по поводу грыж межпозвонковых дисков (данные ВО 2014 г.). Грыжа межпозвонкового диска является наиболее частой (более 80%) причиной поясничной радикулопатии [5], проявляющейся:
– болью, локализованной в соответствующем дерматоме;
– онемением;
– приходящей слабостью в стопе.
Формирование грыжи межпозвонкового диска поясничного отдела позвоночника довольно часто (60%) [1] сопровождается болью в спине в покое и при нагрузках. Нехирургическое лечение в большинстве случаев (75%) дает положительный эффект [3]. Однако, если в течении длительного времени (более 4 недель) описанная симптоматика сохраняется, а также, в случае формирования неврологических нарушений, обусловленных ишемией в области конуса спинного мозга (синдром «конского хвоста») проявляющихся: слабостью в стопах, онемением в промежности, нарушением функций тазовых органов – пациент нуждается в хирургической операции.
Клиническая картина
Cимптомы, течение
Анамнез и клиническая картина являются ключом в верификации диагноза и составлении плана лечебных мероприятий. Клиническая картина грыжи межпозвонкового диска, как правило, формируется из местного болевого синдрома (боль в области поясницы) и радикулярного (корешкового) болевого синдрома. Болевой синдром может сопровождаться нарушением чувствительности или слабостью в ноге стопе. Болевой синдром обостряется в положении сидя, стоя, при физической нагрузке [12].
• повреждением межпозвонкового диска и или его окружающих связок.
Радикулярный болевой синдром всегда связан с компрессией спино-мозгового нерва и четко связан с локализацией грыжи в области позвоночного канала. Грыжи межпозвонковых дисков фораминального и латерального расположения, как правило, вызывают симптоматику выходящего на этом уровне корешка. Парамедианного расположения могут вызывать симптоматику как выходящего, так и проходящего корешка. Грыжи дисков медианного (центрального) расположения или не вызывают неврологическую симптоматику вовсе или вызывают симптоматику одного или нескольких проходящих корешков.
Наиболее часто грыжи межпозвонковоых дисков формируются на уровне L5-S1 – 42%, ре е L4-L5 25% и L3-L4 – менее 10% [2]. По расположению в позвоночном канале выделяют центральные или медианные, парамедианные и латеральные фораменальные грыжи дисков [8].
Латеральная грыжа межпозвонкового диска на уровне L4-L5 (схема 1-а) позвонков вызывает компрессию выходящего на этом уровне нервного корешка L4. Латеральная грыжа межпозвонкового диска на уровне L5-S1(схема 1-б) может вызвать компрессию корешка L5.

При парамедианном расположении (схема 2) в неврологическую симптоматику вовлекаются, как правило, 2 нерва – выходящий на этом уровне и образованный на этом уровне, то есть корешок ниже на 1 сегмент.

Выделяют 3 стадии развития грыж дисков в зависимости от сохранности фиброзного кольца и миграции дегенерированных элементов пульпозного ядра [4]:
· выбухание или протрузия
· пролапс или собственно грыжа диска
· секвестр или секвестрированная грыжа диска
Величина существующего выбухания секвестра не всегда является показателем тяжести заболевания, так как да е небольшие грыжи межпозвонковых дисков, расположенные парамедианно и латерально, а также в области муфты корешка могут иметь большую выраженность симптоматики и чаще сопровождаются симптомами радикулоишемии.
Радикулопатия L5 корешка (схема 3-а) характеризуется болевым синдромом, распространяющимся по заднебоковой поверхности бедра, переднебоковой поверхности голени до стопы, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка L5, преимущественно по тыльной поверхности стопы к большому пальцу, слабостью тыльного сгибателя стопы [26].
Радикулопатия S1 корешка (схема 3-б) характеризуется болевым синдромом, распространяющимся по задней поверхности бедра и голени до пятки, чувствительными расстройствами в виде гипестезии, гиперпатии в зоне иннервации корешка S1, преимущественно по наружной поверхности стопы к мизинцу, слабостью подошвенного сгибателя стопы [26].

Схема 3. Расположение дерматомов на ногах. а – L5 дерматом, б – S1 дерматом.
Оценка неврологического статуса (стандарт) начинается с оценки вертеброгенного синдрома, степени подвижности в поясничном отделе позвоночника при сгибании разгибании наклонах в сторону, пальпации и перкуссии в проекции остистых отростков и паравертебрально справа и слева. Оцениваются двигательные и чувствительные функции, сухожильные и периостальные рефлексы, наличие гипотрофий, функции тазовых органов. Особое внимание следует уделять симптомам натяжения, которые являются объективными тестами, подтверждающими компрессию нервного корешка.
Синдром «конского хвоста» – это ургентное состояние в нейрохирургии. Развивается остро. Для него характерно развитие грубых двигательных, чувствительных расстройств и нарушения функций тазовых органов. Подобное состояние встречается нечасто и развивается на фоне критической компрессии дурального мешка и корешков «конского хвоста», как правило, большим грыжевым выпячиванием или секвестром.
Диагностика
Основным методом диагностики является МРТ (Стандарт). Только в комбинации с аксиальными снимками достигается максимальная информативность. В ряде случаев требуется выведение изображения в разных плоскостях для детальной визуализации. При отсутствии патологии на стандартных МРТ, но наличии стойкой симптоматики, возможно проведение функциональной МРТ с осевыми нагрузками и вертикализацией пациента во время исследования (Опция). МРТ имеет достаточно высокую разрешающую способность для визуализации мягких тканей, выявления отёка нервных структур, воспалительных процессов, наличия объёмных образований [17].
КТ также остаётся, в ряде случаев, важным методом диагностики (Рекомендация) позволяет оценивать плотность и структуру межпозвонковых дисков и грыжевых выпячиваний, определять наличие остеофитов и фораминальных стенозов, которые зачастую не могут быть адекватно расценены по МРТ [12]. Также применение КТ является единственным методом визуализации у пациентов, которых проведение МРТ невозможно в силу ряда причин.
Хотя наиболее информативными методами диагностики грыж межпозвонковых дисков являются МРТ и КТ, однако, не стоит забывать, что эти методы являются дополнительными методами к существующему неврологическому осмотру пациента, и топическому диагнозу у пациента. Эти методы позволяют идентифицировать возможную причину неврологических нарушений у пациента и подобрать наиболее эффективный метод лечения (Стандарт).
Учитывая распространённость дегенеративных изменений по данным рентгенографии и МРТ у бессимптомных лиц, оценка только этих данных, и непринятие во внимание клинического и неврологического статусов в решении вопроса о хирургическом лечении зачастую может приводить отрицательным результатам. В неврологическом статусе пациентов с грыжами межпозвонковых дисков на поясничном отделе позвоночника, как правило, отмечаются стойкие болевые синдромы в поясничной области и ни них конечностях, чувствительные и двигательные нарушения в ни них конечностях, нарушения тазовых функций. При обследовании пациента требуется тщательно оценивать уровень поражения и клиническую картину. Только наличие некупируемого болевого синдрома или появление неврологического дефицита на фоне грубой компрессии нервных структур должны являться показанием к хирургическому лечению (Стандарт).
Помимо поясничного отдела позвоночника, при болевом синдроме в ни них конечностях сомнительной этиологии, клиническое обследование также должно включать в себя осмотр таза, крестцово – подвздошных сочленений и тазобедренных суставов, магистральных сосудов брюшной полости и нижних конечностей соответственно (Рекомендация). Нередко при сомнительной симптоматике эти методы имеют высокую значимость в проведении дифференциальной диагностики. Информативными МРТ и КТ следует считать те , которые выполнены не более 6 месяцев до операции, а также при отсутствии изменений в симптоматике (Стандарт). При изменении локализации и или характера болевого синдрома, а также появление новых болевых и или других неврологических симптомов являются показаниями к проведению повторного обследования (Стандарт).
Применение ЭНМГ иногда позволяет уточнить уровень максимальной заинтересованности корешков, а также может быть использован для исключения повреждения периферического нерва на конечностях [7] (Опция). Проведение функциональной спондилографии даёт возможность оценить степень нестабильности сегмента и принять правильное решение в выборе метода хирургического лечения (Стандарт).
Алгоритм диагностики и лечения пациентов с грыжами дисков пояснично-крестцового отдела позвоночника (рекомендация). 
Дифференциальный диагноз
Осложнения
1. Интраоперационное кровотечение обычно составляет 150-200 мл. При возникновении кровопотери более 500 мл расценивается как осложнение. Наиболее частым источником такого плохо-контролируемого кровотечения является центральная вена тела позвонка. Использование специализированных интраоперационных гемостатических средств позволяет справится с данным осложнением. При кровотечениях более 1,5-2 л необходимо использование плазмозамещающих средств и компонентов крови.
3. Наиболее редким осложнением является повреждение спино-мозгового нерва. Как правило, данное осложнение ведет к функциональным нарушениям в послеоперационном периоде. Наличие диастаза не более 1,5 см позволяет наложить периневральный шов «конец в конец» (стандарт), однако восстановление утраченной функции нерва происходит крайне редко.
4. Повреждение содержимого брюшной полости является эксквизитным осложнением и, как правило, связано с резкими отклонениями от нормальной анатомии конкретного пациента (отсутствие передней продольной связки, наличие грубого спондилолистеза и тд)
Лечение
Абсолютным стандартом анестезиологического пособия при оперативных вмешательствах на позвоночнике является применение общего ингаляционного наркоза с внутривенной индукцией (Стандарт). Однако, применение высоких минимально-инвазивных технологий в современной хирургии позвоночника позволяет минимизировать необходимое анестезиологическое пособие у пациентов – применение местной анестезии или в комбинации с внутривенной седацией (Рекомендация). Проведение операции в условиях местной анестезии позволяет минимизировать риск повреждения нервных структур, сократить время активизации пациента и уменьшить период госпитализации. Ряд эндоскопических операций при применении местной анестезии возможно проводить в режиме «хирургия одного дня» или в амбулаторном порядке [15].
Всегда планирование операционного разреза определяется под контролем электронно-оптического преобразователя. На операционном столе пациент находится в положении на животе (рис 1). Различают 2 наиболее часто используемые позиции на операционном столе: колено-грудная позиция и позиция «Мекка».

Б – позиция «Мекка»
Для увеличения расстояния между дужками позвонков пояснично-крестцового уровня и создания лучшего угла атаки при хирургическом доступе, ноги пациента сгибаются в коленных и тазобедренных суставах под прямым углом. Неправильная укладка пациента на операционном столе приводит к увеличению внутрибрюшного давления и, как следствие, тяжелое венозное интраоперационное кровотечение [25]. Как правило, разрез кожи и мягких тканей планируется соответственно уровню поражения ипсилатеральнее средней линии (рис 2).

Б – при правостороннем доступе
Декомпрессия осуществляется до восстановления физиологического положения спиномозгового нерва в области межпозвонкового отверстия. Подтверждением адекватной декомпрессии является свободная смещаемость нерва и восстановление пульсации в нем.
Целью хирургического вмешательства является проведение декомпрессии спиномозгового нерва, руководствуясь неврологической симптоматикой и данными нейровизуализационных методов (МРТ, КТ). Поскольку средний диаметр спино-мозгового нерва варьирует от 3 до 5 мм выполнение декомпрессии без систем увеличения (операционный микроскоп (стандарт), операционный эндоскоп (рекомендация)) сопряжено с высоким риском повреждения, находящихся в зоне хирургического интереса, образований, в связи с чем не рекомендуется.
Микродискэктомия из интраламинарного доступа с использованием операционного микроскопа на сегодняшний день является стандартным методом хирургического лечения грыж межпозвонковых дисков в пояснично-крестцовом отделе позвоночника (стандарт). Этот метод является надежным и безопасным методом для пациента. В зависимости от локализации грыж и диска доступ может быть расширен за счет резекции части выше или ниже лежащих дужек позвонков. Кроме того, компрессия спино-мозгового нерва может быть не только за счет наличия грыж и межпозвонкового диска, а в связи с наличием других компримирующих факторов (остеофиты, гипертрофия желтой связки, сужение позвонкового отверстия) и для достижения полноценной декомпрессии необходима частичная или полная их резекция.
На протяжении последних десяти лет ведется поиск менее инвазивной альтернативы микрохирургического метода (рекомендация). Это обусловлено желанием уменьшить операционную травму, минимизировать послеоперационные боли, сократить сроки госпитализации и нетрудоспособности, и, таким образом, расходы на хирургическое лечение [11]. Особое место в их ряду занимают эндоскопические вмешательства, которые во многих случаях стали операцией выбора. Целью эндоскопических технологий в хирургии позвоночника является уменьшение травматизации тканей, ятрогенных осложнений, сохранение подвижности и стабильности сегментов позвоночника.
Грыжа позвоночника поясничного отдела: признаки и эффективные способы лечения

Лечение грыжи поясничного отдела: подробное описание всех методов лечения и симптомы грыжи поясничного отдела. Необходимые упражнения и ЛФК при грыже.
Одним из наиболее распространенных и тяжелых заболеваний, которому подвержено около 20% населения мира, является грыжа позвоночника поясничного отдела. Данная патология возникает на фоне острого остеохондроза, повышенных физических нагрузок или резких неловких движений, и сопровождается сильными болевыми ощущениями. При отсутствии правильного и своевременного лечения недуг может привести к полной потере подвижности пациента и дальнейшей инвалидности.
Как правило, при обращении пациента в медицинскую клинику, ему назначается целый комплекс лечебных мероприятий, который включает применение медикаментозных средств, проведение лечебной гимнастики, выполнение массажа и осуществление физиотерапевтических процедур. При запущенных стадиях болезни целесообразно провести оперативное вмешательство.

В нашем медицинском центре «Здоровье Плюс» наряду с оперативным лечением грыжи поясничного отдела, практикуют более современный, мягкий и действенный способ восстановления здоровья позвоночника – ударно-волновую терапию. Проводят вышеуказанную процедуру специалисты высокого уровня, обладающие внушительным опытом работ и обеспечивающие индивидуальный подход к каждому пациенту. Также гарантировать успешный и пролонгированный результат лечения позволяет применение инновационного швейцарского оборудования. При этом вы можете рассчитывать на гибкие скидки при первичной консультации у специалиста и приемлемые расценки на все оказываемые услуги.
Из этой статьи вы узнаете подробную информацию о том, какими симптомами сопровождается грыжа поясничного отдела позвоночника, и познакомитесь с современными способами устранения недуга.
Как возникает межпозвонковая грыжа поясничного отдела?

Межпозвонковый диск имеет вид небольшого цилиндра, сформированного из соединительной ткани. С внешней стороны его защищает фиброзное кольцо, во внутренней его части — располагается вещество, обладающее повышенной упругостью и способное придавать пружинистость позвоночнику.
В случае, если межпозвоночный диск подвергается регулярному негативному воздействию или травмам, то фиброзное кольцо может утрачивать свою прочность и в области него могут возникать трещины. Как следствие, пульпа, расположенная в его внутренней части, может выступать за границы фибры. Чаще всего этот процесс носит название «поясничная грыжа» и развивается в соответствующем отделе позвоночника.
Возникновение какого-либо дискомфорта в данной области обусловлено защемлением нервных окончаний лишней пульпой.
Стадии заболевания

Позвоночная грыжа поясничного отдела характеризируется разными признаками на определенных этапах прогрессирования болезни. В настоящее время у каждого пациента имеется возможность остановить развитие недуга и предотвратить риск серьезных последствий, а также провести лечение грыжи поясничного отдела позвоночника без операции, для этого необходимо своевременного посетить грамотного специалиста. Ниже мы расскажем об основных стадиях, характерных для этой патологии:
- Пролапс. В данном случае наблюдается незначительное изменение положение диска. Имеется возможность его возвращения на привычное место, при условии прекращения негативного воздействия;
- Протрузия. Имеет место сильное смещение месторасположения диска, однако он не выступает за границы позвонков;
- Экструзия. Происходит смещение ядра за границы позвонков;
- Секвестрация. Характеризуется возникновением трещин в области фиброзного кольца. При этом отмечается смещение пульпы за линию, отмеченную позвонками.
Межпозвоночная грыжа поясничного отдела: симптомы
Если рассматривается межпозвоночная грыжа поясничного отдела, симптомы и лечение, прежде всего, речь идет об устранении последствий корешковой деформации. При этом наблюдается атрофия мышц ягодиц и ног. Многие пациенты отмечают онемение в области нижних конечностей, констатируют легкое покалывание и чувство холода. Кроме того, постепенно у них пропадает способность подниматься по лестнице вверх, наклоняться, прыгать и приседать. В сложных ситуациях у человека наблюдается значительная асимметрия тела и повышение температуры на пораженном участке.

При перемещении грыжи во внутреннюю часть позвоночника, пациент может лишаться способности передвигать ногами. При чрезмерном давлении на данную область позвоночника возникает серьезный риск для человеческой жизни. Однако наибольшую опасность для организма несет поясничная грыжа, симптомы которой характеризуются затруднением мочеиспускания, и лечение в данном случае необходимо подбирать более тщательно, учитывая необходимость в восстановлении работы мочеполовой системы. В случае игнорирования признаков болезни, у мужчин может развиваться половая дисфункция, а для женщин это чревато появлением фригидности.
Интенсивность боли
Если пациент предполагает, что у него грыжа межпозвоночного диска поясничного отдела, то соответствующее лечение назначается исключительно после подтверждения симптомов. Как указывалось выше, основным признаком заболевания считается болевой синдром. Чаще всего он носит тупой характер. Усиление дискомфорта может наблюдаться после длительного пребывания человека в одном положении. Временное облегчение приносит изменение расположения тела.

Ошибочно предполагать, что грыжа позвоночника поясничного отдела – это проходящее явление, и откладывать лечение. Со временем недуг может приобрести более прогрессивный характер, провоцируя множественное ущемление нервных окончаний.
Со временем болевой синдром может локализироваться в ягодичной зоне или сопровождаться прострелами в пояснице. Это процесс называют ишиалгией.
Причины появления недуга
Если у пациента обнаружена грыжа Шморля поясничного отдела, то можно говорить о следующих причинах возникновения патологии:
- Чрезмерная масса тела;
- Резкие неосторожные движения;
- Повышенные физические нагрузки;
- Травматизация позвоночника впоследствии ДТП или падения с высоты;
- Неправильное формирование тазобедренного сустава у детей;
- Наличие остеохондроза;
- Длительное пребывание в сидячем положении, малоподвижный образ жизни;
- Неравномерное распределение нагрузки на позвоночник вследствие длительного вождения автомобиля;
- Недостаток кислорода на фоне продолжительного периода курения;
- Искривление позвоночника;
- Возраст старше 30 лет;
- Наследственный фактор;
- Хронические болезни позвоночника.
Особенности диагностики

Если пациент предполагает, что у него грыжа позвоночника поясничного отдела, перед тем, как пройти лечение, необходимо провести тщательную диагностику. Однако, чтобы диагноз был поставлен максимально точно, а поврежденный диск выявлен в минимальные сроки, лучше обращаться к квалифицированному специалисту в проверенную клинику. При этом обязательным условием является проведение рентгена в прямой и боковой проекции, который позволяет сформировать общее представление о болезни. Получить более детальную информацию о заболевании можно на основе МРТ. Кроме того, врач должен определить, насколько поддерживается подвижность и чувствительность в области ног, а также проверить у пациента наличие сухожильных рефлексов. Как только будет установлен характер повреждения нервных окончаний при грыже поясничного отдела, врач может назначить лечение.
Как лечить грыжу позвоночника поясничного отдела?
Если у пациента обнаружена грыжа позвоночника поясничного отдела, лечение необходимо начинать в кратчайшие сроки. При этом на начальном этапе патологии может осуществляться воздействие консервативными способами, в сложных случаях единственным методом устранения патологии является хирургическое вмешательство.

Чтобы избежать радикальных мер и пройти лечение грыжи поясничного отдела позвоночника без операции, человеку рекомендуется отказаться от вредных привычек. Повышение двигательной активности и соблюдение специальной диеты, благоприятно влияющей на хрящи и нервы, позволит постепенно восстановить здоровье позвоночника.
Использование медикаментозных средств
Если у человека выявлена грыжа поясничного отдела, лечение медицинскими препаратами позволяет лишь устранить признаки недуга, а не справиться с ними полностью. При этом обязательным является прием таких обезболивающих и противовоспалительных средств, как Ибупрофен или Диклофенак. Они помогают не только снять острые болевые ощущения, но и предупреждают атрофию мышечной ткани в дальнейшем. Подобные медикаменты можно применять не только в виде таблеток, но и форме гелей и мазей.

В случае ощущения пациентом скованности движений и спазмов в области мышц, врач назначает расслабляющие средства – Сирдалуд и Мидокалм.
ЛФК при грыже поясничного отдела позвоночника
Лечение грыжи пояснично-крестцового отдела консервативными способами не во всех ситуациях позволяет получить желаемый эффект. Однако подобный гимнастический комплекс позволяет предотвратить последующее прогрессирование заболевания. Упражнения при грыже поясничного отдела позвоночника рекомендуется выполнить исключительно после исчезновения дискомфорта.

Лечебная программа составляется инструктором в индивидуальном порядке. Ее основной целью является улучшение состояния мышц и предотвращение дальнейшего изменения положения диска. На начальных этапах развития подобные занятия помогают полностью избавиться от патологии. Упражнения при грыже поясничного отдела в острой форме способствуют облегчению симптомов болезни, однако их назначают только после разрешения врача. При этом допускаются аккуратные вращения туловища и рук, подъемы, наклоны и другие занятия, способствующие растягиванию позвоночника.
Физиотерапевтические процедуры

Чтобы при грыже позвоночника поясничного отдела устранить симптомы и назначить действенное лечение, применяются следующие физиотерапевтические способы:
- Воздействие на акупунктурные точки посредством игл;
- Лечение с использованием согревающих компрессов;
- Электрофорез с противовоспалительными и анестезирующими составами;
- Подводный массаж.
Массаж

Если межпозвоночная грыжа поясничного отдела уже прошла острый период, в качестве лечения может выполняться массаж. При помощи него удается нормализовать кровообращение, обеспечить необходимое питание тканям и нервам, устранить спазм в области мышц, освободить клетки от вредной молочной кислоты и восстановить утраченную подвижность. Кроме того, во время массажных процедур происходит выработка эндорфинов в организме, что также дает анестезирующий эффект.
Значение ударно-волновой терапии

Несмотря на все многообразие современных методов борьбы с данным недугом, наиболее действенным и безопасным для организма остается метод УВТ. При межпозвонковой грыже поясничного отдела лечение ударно-волновая методика заключается в следующем:
- Воздействие на диски звуком низкой частоты, которые не восприимчивы человеческим ухом;
- Высокая интенсивность подачи звуковых волн на область поражения.
Данный способ лечения проводится только в том случае, если врач не выявил у пациента каких-либо противопоказаний при проведении диагностики. Как правило, к числу таких ограничений относится беременность, наличие раковых опухолей, острые инфекционные процессы в организме или использование кардиостимулятора.
Специалисты отмечают нижеследующие достоинства данной процедуры:
- Исключается вероятность оперативного вмешательства, поскольку в ходе ударно-волнового воздействия происходит удаление омертвевшей части грыжи поясничного отдела позвоночника;
- Более короткий и легкий реабилитационный период, в отличие от оперативного вмешательства;
- Возможность восстановления кровообращения в пораженной области;
- Мягкое воздействие на больные участки;
- Отсутствие какого-либо дискомфорта во время лечебного сеанса и после него;
- Быстрое снятие болевых ощущений;
- Устранение солевых скоплений;
- Возможность укрепления позвонков;
- Устранение отеков;
- Регенерация клеток;
- Восстановление подвижности конечностей;
- Снятие мышечного тонуса.
Хирургическая операция по удалению грыжи поясничного отдела позвоночника
Существуют случаи, когда консервативные методы воздействия являются неэффективными. К их числу относятся:
- Наличие очага воспаления в области седалищного нерва;
- Значительное изменение положения межпозвонкового диска;
- Разрыв диска;
- Плохая проходимость в продольном канале спинного мозга;
- Ухудшение состояния пациента с течением времени.
В данном случае устранить межпозвонковую грыжу поясничного отдела позвоночника позволяет только хирургическое лечение. Однако сегодня существуют щадящие малоинвазивные методики оперативного вмешательства, к числу которых относятся:
- Воздействие лазером. При помощи лазера удается устранить ненужную жидкость из поврежденной пульпы и освободить нерв от давления;
- Дискэктомия. Данная методика предполагает удаление части диска. При этом используется игла, позволяющая изъять участок пульпозного ядра;
- В самых сложных случаях производится полное удаление диска с его последующим протезированием.
Правила профилактики
Как известно, деформация межпозвоночных дисков происходит на фоне регулярной или резкой нагрузки. Следовательно, наиболее важным моментом является уменьшение этой нагрузки. Во время ночного сна рекомендуется использовать ортопедический матрас. При этом лучше всего засыпать, лежа на спине.

Также необходимо вплотную заняться своим весом, поскольку его избыток негативным образом действует на позвоночник. При выполнении комплекса лечебных упражнений, желательно избегать резких движений и длительных нагрузок. Даже в домашних условиях помните о правильной осанке, и старайтесь чаще менять положение тела при сидячей работе.
Возможные осложнения
К числу наиболее серьезных опасностей, которые таит в себе поясничная грыжа, относится нарушение снабжения нервами тазовой области и нижних конечностей. При этом у пациента могут наблюдаться следующие симптомы:
- Значительное ухудшение чувствительности в области ног и промежности;
- Боли приобретают слишком интенсивный характер;
- Мышечная слабость в нижних конечностях и заметное изменение походки;
- Тяжелые нарушения в работе мочевыделительной системы;
- Развитие импотенции у мужчин, отсутствие сексуальной активности – у женщин.
При наличии одного или нескольких вышеуказанных признаков, необходимо как можно быстрее обратиться за помощью к специалисту по нейрохирургии. В данном случае эффективность консервативных методик считается нулевой. От того, насколько серьезно вы отнесетесь к этой проблеме и насколько своевременно посетите медицинскую клинику, зависит возможность восстановления здоровья позвоночника в поясничном отделе.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Острая боль при межпозвоночной грыже
На позвоночник человека и в частности расположенные между всеми позвонками межпозвоночные диски приходится огромная нагрузка, обусловленная прямохождением. Она в геометрической прогрессии возрастает по мере увеличения показателей веса. Поэтому наиболее часто грыжи межпозвонковых дисков встречаются у людей, ведущих малоподвижный образ жизни и страдающих от ожирения в большей или меньшей степени. В подавляющем большинстве случаев, практически у 70% больных грыжи формируются в пояснично-крестцовом отделе позвоночника, у 30% они обнаруживаются в шейном отделе и менее чем в 1% – в грудном. Поэтому и острые боли, обусловленные их образованием и ростом, наблюдаются в основном области поясницы или шеи.

Отличительные симптомы
Острая боль в пояснице и шее чаще всего обусловлена формированием грыжи, но может возникать и по другим причинам. Поэтому прежде чем предпринимать меры для ее устранения, необходимо точно понять, что ее вызывает, так как аналогичные ощущения могут сопровождать стеноз позвоночного канала, спондилолистез, сколиоз и различные воспалительные заболевания опорно-двигательного аппарата.
Точно установить причину появления острой боли можно с помощью МРТ. Полученные снимки покажут, какие нарушения присутствуют в позвоночнике, их расположение и особенности. Но если острая боль присутствует уже сейчас, дифференцировать межпозвоночную грыжу от других патологий можно по наличию следующих «маркеров»:
- боль острая и резкая возникает или непосредственно во время физической активности, или сразу после нее;
- боль напоминает удар электрического тока: она появляется внезапно, при этом отдает в ногу, руки или плечевой пояс, голову (может иррадировать в бедро, коленную область, икру, стопу, плечо, кисть в зависимости от того, в каком межпозвоночном диске образовалась грыжа, и какие спинномозговые корешки она сдавила);
- боль провоцирует резкое ограничение подвижности в пораженном отделе позвоночника, из-за чего больной принимает вынужденное положение тела, в котором болевые ощущения наименее выражены, и старается сохранять абсолютную неподвижность (дыхание глубокое);
- боль носит корешковый характер, т. е. при движениях, смехе, кашле, чихании, смене положения тела она возникает по типу прострела;
- со временем острая боль стихает и переходит в ноющую, постоянную.

Эти признаки являются свидетельством того, что острая боль является следствием грыжи. В таких ситуациях требуется как можно скорее попасть на консультацию к неврологу для проведения обследования и назначения лечения, так как грыжи любого отдела позвоночника склонны постоянно увеличиваться в размерах и вызывать тяжелые неврологические нарушения, в частности корешковый синдром, а в очень запущенных случаях приводить к инвалидизации или даже инсульту.

Корешковый синдром – комплекс симптомов, возникающий на фоне компрессии спинномозговых корешков, включающий иррадиацию болей по ходу ущемленного нерва, нарушения чувствительности в зоне его иннервации, нарушения подвижности, сопровождающиеся атрофическими изменениями в мышцах.
Причины появления острой боли при грыже
Непосредственно сам межпозвоночный диск не может выступать в роли источника боли, так как в нем отсутствуют нервные окончания. Если вспомнить анатомию, то станет ясным, что диск представляет собой хрящевое образование, имеющее внутреннее желеобразное содержимое (пульпозное ядро) и наружную оболочку (фиброзное кольцо). Если последняя в результате протекающих дегенеративно-дистрофических изменений теряет способность удерживать пульпозное ядро и разрывается под его давлением, формируется грыжа с явным выпячиванием части пульпозного ядра за пределы диски.

Если фиброзное кольцо разрывается со стороны позвоночного канала, формируется задняя грыжа, представляющая наибольшую опасность и способная вызывать те самые острые боли. В случаях, когда наружная оболочка разрывается в сторону остистых отростков, говорят о передней межпозвоночной грыже, которая обычно не требует лечения вовсе.
Таким образом, причиной острой боли при межпозвонковой грыже не может становиться сам диск, так как он не иннервируется и даже не имеет прямого кровоснабжения. Она является следствием поражения сформировавшимся выпячиванием окружающих диск тканей, в частности глубоких связок и спинномозговых корешков. На фоне постоянного их раздражения развивается воспалительный процесс, который приводит к отечности тканей. Это в свою очередь провоцирует еще большую компрессию связок и нервов, что вызывает еще более острые боли, склонные усиливаться при малейших движениях.
Нервные корешки отходят от спинного мозга по всей его длине и расположены попарно на уровне каждого позвоночно-двигательного сегмента, отвечая за иннервацию конкретных органов или частей тела.
В ответ на сильные болевые приступы близлежащие мышцы спазмируются, что также приводит к ухудшению самочувствия и появлению характерных ноющих болей. Таким образом, формируется замкнутый круг, который без помощи профессионала разорвать довольно сложно. Если боль постоянная, мышцы также будут находиться в состоянии перманентного напряжения, т. е. спазма. Поскольку в сокращенном состоянии в них нарушается кровообращение, это приводит к возникновению дефицита в питательных веществах и накоплению продуктов обмена, одним из которых является хорошо знакомая спортсменам молочная кислота.

Следовательно, острая боль при грыже обусловлена сочетанием разных компонентов: компрессией связок и нервных корешков, воспалительным процессом, реакцией мышц. Поэтому чтобы эффективно бороться с болевым синдромом, нужно учитывать все причины его возникновения и воздействовать на них.
Первая помощь
В первую очередь при возникновении приступа острой боли в спине или шее необходимо прилечь и обеспечить себе полный покой. При этом тело будет стараться непроизвольно принять вынужденную позу, в которой интенсивность болевых ощущений будет наименее яркой. Не стоит этому сопротивляться.
При простреле или другой острой боли в пояснице или шее, обусловленной межпозвоночной грыжей, категорически запрещено в первые сутки выполнять любые прогревающие процедуры. Любое тепло, создаваемое бытовыми физиотерапевтическими приборами или грелками, будет способствовать более активному притоку крови к области воздействия. Но поскольку в первые сутки после появления острой боли отек тканей только находится в процессе нарастания, активизация кровообращения приведет к его существенному увеличению, а значит и резкому усилению болевых ощущений.
Чтобы уменьшить боли, можно использовать нелекарственные методы:
- кратковременное охлаждение области, в которой возникает боль;
- иммобилизацию;
- бытовые физиотерапевтические приборы, обладающие раздражающим действием.
Первое, что следует сделать при острой боли из-за грыжи диска, это приложить к месту ее возникновения холод, но только при условии отсутствия у больного острых и хронических заболеваний почек, гинекологических болезней. Охлаждение проводят по 5—10 минут несколько раз в день. Для этого потребуется плотная ткань, которую используют для оборачивания пузыря со льдом или другого холодного предмета. Благодаря таким процедурам удастся уменьшить выраженность отека и снизить интенсивность болевых ощущений.

Также следует постараться иммобилизовать больного. Для этого хорошо подходят специальные полужесткие корсеты или воротники. С их помощью удается уменьшить нагрузку на межпозвонковые диски и поддержать нормальное расстояние между позвонками. Кроме того, подобные ортопедические приспособления ограничивают подвижность и не позволяют совершать резкие движения, что также способствует снижению интенсивности острой боли при грыже.
Если диагноз «межпозвоночная грыжа» уже точно поставлен и подтвержден инструментальными методами диагностики, больные должны понимать, что приступы острой боли являются практически неизбежными. С помощью консервативного лечения можно снизить количество приступов и их интенсивность, но полностью вылечить грыжу без операции невозможно. Поэтому пациентам рекомендуется приобрести специальные приспособления, например иппликатор Ляпко или Кузнецова.
Их стоимость доступна для большинства людей, а оказываемое раздражающее действие способствует утиханию острой боли. Иппликаторы представляют собой специальные коврики разного размера, по всей поверхности которых расположены многочисленные колючки и иголки. После того, как больной ляжет на него, массирование кожи колючками приводит к оттоку крови из области воспаления к подкожно-жировой клетчатке и глубоким слоям кожи. Это способствует уменьшению интенсивности болевого синдрома.
Купирование боли медикаментами
Перед тем, как начинать использовать любые лекарственные средства, рекомендуется получить консультацию невролога и точно установить причину появления острых болей. Тем не менее если наличие межпозвоночной грыжи подтверждено или приступ застал внезапно, а возможности проконсультироваться у врача нет, можно самостоятельно использовать нестероидные противовоспалительные препараты (НПВС), которые, кроме обезболивающего действия, обладают и противовоспалительными свойствами, а также выпускаются в разных лекарственных формах:
- средства для перорального употребления (таблетки, капсулы, порошки);
- растворы для инъекций;
- средства для местного употребления (гели, мази, кремы).
При острых болях наиболее рационально делать внутримышечные инъекции растворов НПВС.

Наиболее выражены обезболивающие свойства, которые и важны при борьбе с сопровождающими грыжи болями, у препаратов на основе кеторолака, а самым сильным противовоспалительным действием отличаются средства на основе кетопрофена и мелоксикама. Несколько менее выраженными свойствами обладают препараты диклофенака, но в виду их доступности, они чаще всего используются пациентами для купирования острых болей в спине и шее. Но вводить диклофенак внутримышечно рекомендуется только разово или как максимум не дольше 3 дней.
Несмотря на то, что НПВС можно свободно купить в любой лекарственной форме в любой аптеке, самостоятельно назначать их себе не стоит, поскольку препараты этой группы отрицательно влияют на ЖКТ, особенно пероральные формы. Поэтому при наличии у больного язвенной болезни желудка или двенадцатиперстной кишки, эрозивного гастрита или других аналогичных заболеваний органов желудочно-кишечного тракта существует высокая вероятность получить вместо боли в спине или шее боль в животе и обострение имеющихся хронических патологий. В подобных ситуациях врачи знают, как нивелировать ульцерогенное побочное действие НПВС, и назначают их больным с межпозвоночными грыжами в комплексе с ингибиторами протонной помпы и другими препаратами, защищающими слизистые оболочки ЖКТ.
Как правило, для купирования острых болей достаточно 2—3 внутримышечных инъекций. Затем рекомендуется перейти на аналогичные препараты, но уже в форме таблеток или капсул. Также с первого дня борьбы с болевыми ощущениями можно пользоваться кремами, гелями или мазями на основе НПВС. При этом лучше воздержаться от использования средств для местного применения с согревающим действиям по описанным выше причинам в первые дни приступа.
Намного рациональнее не бороться с острыми болями при грыже, а целенаправленно лечить заболевание консервативным, а в тяжелых случаях и хирургическим путем.
Острые боли являются причиной для обязательного обращения к врачу и назначения соответствующего ситуации лечения. Только в таком случае можно рассчитывать не на временное облегчение состояния, а стабильное улучшение. С целью уменьшения болевого синдрома, предотвращения увеличения грыжи и снижения риска развития осложнений пациентам могут назначаться:
- комплексная медикаментозная терапия;
- блокады;
- физиотерапевтические процедуры;
- мануальная терапия.
Комплексная медикаментозная терапия
После диагностирования межпозвоночной грыжи и уточнения ее размеров, если состояние диска не вызывает серьезных опасений, пациенту назначается комплекс лекарственных средств, к числу которых принадлежат:
- Миорелаксанты – группа лекарственных средств, призванных устранить постоянную ноющую боль, которая является следствием спазма мышечных волокон. В результате мышцы расслабляются, кровоток в них нормализуется, продукты обмена и молочная кислота выводятся из организма, что в комплексе способствует улучшению самочувствия больного. В первые дни приступа показано введение миорелаксантов внутримышечно. Поскольку они не оказывают никакого влияния на слизистую оболочку желудка, их можно назначать курсами необходимой длительности.
- Кортикостероиды – препараты, обладающие мощным противовоспалительным действием. Их рекомендуется вводить короткими курсами, причем внутримышечно, так как они могут провоцировать развитие побочных эффектов. Но при этом кортикостероиды позволяют за короткие сроки уменьшить выраженность воспалительного процесса, что приведет к уменьшению отека тканей и, соответственно, болей.
- Витаминные препараты – лечение болей, особенно вызываемых компрессией нервных корешков, всегда подразумевает введение нейротропных витаминов (группы В). Они улучшают проводимость нервных импульсов, поэтому способствуют снижению риска развития нарушений чувствительности и других неврологических осложнений, хотя и не способны полностью их предотвратить.
Длительность медикаментозной терапии, ее состав и дозировки лекарственных средств для каждого больного подбираются в индивидуальном порядке на основании тяжести его состояния.
Блокады
Блокады являются крайним средством, которое может применяться при очень сильных болях, не устраняющихся другими методами. Они подразумевают введение раствора местного анестетика, например, лидокаина или новокаина (иногда в сочетании с кортикостероидами), непосредственно в область прохождения нерва. Процедура такого рода может выполняться только в медицинском учреждении квалифицированным медицинским персоналом, поскольку ее проведение требует наличия специальных знаний и навыков. В противном случае существует риск повреждения нерва и развития тяжелых осложнений, которые могут быть необратимыми.

Блокада может выполняться как при пояснично-крестцовой, так и при шейной межпозвоночной грыже. Благодаря ей удается быстро купировать даже мощные боли, поэтому пациент практически сразу же чувствует заметное облегчение состояния. Но подобные процедуры могут выполняться не чаще 4 раз в год.
Физиотерапевтические процедуры
Физиотерапия показана уже после стихания острой боли. В большинстве случаев процедуры связаны с тепловым воздействием, что приводит к активизации кровообращения в очаге поражения. Но если в острый период это приводит к ухудшению состояния, то после его окончания подобное действием способствует скорейшему устранению воспалительного процесса и окончательному стиханию болей.
Поэтому больным могут назначаться курсы:
- лазеротерапии;
- магнитотерапии;
- УВЧ;
- электрофореза и т. д.
Как правило, курс лечения включает 10—15 процедур, интервалы между которыми подбираются индивидуально.

Мануальная терапия
Сеансы мануальной терапии также оказывают положительное действие на состояние позвоночника при условии отсутствия острого воспалительного процесса. С ее помощью удается восстановить нормальное расстояние между позвонками, уменьшить давление грыжевого выпячивания на нервные корешки или даже полностью высвободить их, уменьшив неврологический дефицит.
Но проведение мануальной терапии можно доверять только высококвалифицированным специалистам, имеющим не только диплом о высшем медицинском образовании, но и лицензию на осуществление деятельности мануального терапевта. В противном случае неграмотно выполненная мануальная терапия может только нанести вред больному.

Как предотвратить появление острой боли?
При наличии межпозвоночной грыжи важно строго соблюдать рекомендации врача. Это позволит не только снизить интенсивность болевых ощущений, но и уменьшить риск их повторного возникновения. Также рекомендуется соблюдать несложные правила, помогающие осуществлять профилактику обострения грыжи:
- повысить уровень физической активности при «сидячей» работе (ежедневно совершать пешие прогулки, заниматься разрешенными видами спорта);
- следить за осанкой и избегать сутулости;
- не поднимать тяжелые предметы;
- избегать резких движений;
- следить за собственным весом и питанием с целью нормализации массы тела;
- посещать бассейн 2—3 раза в неделю;
- ежедневно выполнять рекомендованные лечащим врачом упражнения лечебной физкультуры.
Таким образом, острые боли при грыже межпозвоночного диска встречаются достаточно часто. Они требуют точного понимания природы их происхождения и грамотных действий. Самолечение в подобных ситуациях чревато быстрым прогрессированием патологии и развитием осложнений. Поэтому рекомендуется обращаться к неврологу и строго выполнять его назначения. Тем не менее консервативная терапия не всегда способна сдержать развитие грыжи. Поэтому если после 3-х месяцев непрерывного и правильно подобранного лечения приступы боли продолжают тревожить человека, пациенту рекомендуется хирургическое вмешательство, которое сегодня может проводиться даже через точечный прокол до 4 мм в диаметре.
Межпозвоночная грыжа поясничного отдела
Болезненные ощущения в поясной области периодически или постоянно беспокоят большинство людей, особенно, во второй половине жизни. Это связано с высокой нагрузкой на поясничный отдел позвоночника, малоподвижным образом жизни и лишней массой тела. Нарастающие изменения в позвоночнике сопровождаются болями, нарушениями чувствительности и движений – так формируется межпозвоночная грыжа поясничного отдела. Из этой статьи вы узнаете все о том, как начинается, протекает и проявляется данное заболевание, а также о методах его лечения. Большой опыт в лечении поясничной грыжи диска на любой стадии имеется у специалистов клиники «Парамита» в Москве.
Поясничная межпозвоночная грыжа – что это такое?
Межпозвоночный (межпозвонковый) диск – это амортизационное устройство, представляющее собой фиброзно-хрящевое кольцо, внутри которого расположено упругое студенистое пульпозное ядро. Межпозвоночная (межпозвонковая) грыжа – заболевание, при котором под действием различных факторов происходит разрыв фиброзного кольца, выход пульпозного ядра за пределы позвоночного столба, сдавливание им спинного мозга или корешков спинномозговых нервов.
Заболеваемость этой патологией за последние годы значительно увеличилась и составляет 150 человек на 100 тыс. населения. Чаще всего грыжа развивается в поясничном отделе позвоночника, так как именно на этот отдел приходится наибольшая нагрузка.
В поясничном отделе имеется 5 позвонков (L1 – L5), они самые крупные, а диски между ними достигают 4 см в диаметре и 7 мм в высоту. Грыжи обычно развиваются между 4 и 5 поясничными или между 5 поясничным и первым крестцовым позвонками (L4–L5 – 25%, L5–S1 – 42%). Между 3 и 4 поясничными позвонками грыжи встречаются только в 10% случаев. Код заболевания по Международной классификации болезней 10-го пересмотра (МКБ-10) – M51.
Грыжи поясничных дисков чаще развиваются в молодом и среднем возрасте на фоне различных заболеваний, травм и физических нагрузок. В пожилом возрасте упругость студенистого ядра снижается и оно гораздо реже выходит за пределы поясничного межпозвоночнеого диска. Но это вовсе не значит, что у пожилых людей поясничных грыж не бывает совсем.
Проводить лечение поясничной грыжи лучше на начальных стадиях, поэтому при появлении первых симптомов заболевания нужно сразу обращаться к врачу. Но и при запущенных случаях опытные специалисты смогут помочь пациенту.
Причины межпозвоночной грыжи поясничного отдела
Межпозвонковая грыжа поясничного отдела развивается при воздействии различных факторов, травмирующих и нарушающих питание хрящевых структур позвоночника. К таким факторам относятся:
- Дегенеративно-дистрофические (обменные) нарушения в позвоночнике – остеохондроз; нарушение кровоснабжения дисков приводит к их уплощению, растрескиванию и формированию грыжи. Такие нарушения бывают и у лиц молодого возраста с наследственной предрасположенностью к заболеванию.
- Травмы и заболевания позвоночника, нарушающие питание тканей, изменяющие форму и положение позвонков, травмирующие диски.
- Высокие физические нагрузки, постоянная вибрация, длительное пребывание в положении стоя или сидя. Профессиональные группы риска: грузчики, спортсмены-тяжеловесы, водители, повара, парикмахеры, офисные работники и др.
- Малоподвижный образ жизни – неразвитые мышцы спины не удерживают позвоночник; поясничная грыжа может развиваться при поднятии небольших тяжестей или неудачном повороте тела;
- Лишний вес – нагрузка на позвоночник усиливается, что приводит к обменным нарушениям и микротравмам.
- Нарушения осанки – позвонки искривляются, что является дополнительной травмой для дисков.
Психосоматика
Иногда причиной развития заболевания являются душевные травмы. Грыжи поясничного отдела чаще всего бывают связаны с нерешенными денежными проблемами, желанием поправить свое финансовое положение при отсутствии возможностей. Получается замкнутый круг. При этом разрушаются нервные связи, нарушается кровообращение в пояснице, поддерживается напряжение мышц спины, что и приводит к разрушению дисков.
Симптомы грыжи поясничного отдела позвоночника
Заболевание начинается медленно, в большинстве случаев бессимптомно или с минимальными проявлениями. Пусковым фактором (триггером) может быть любое резкое движение или подъем тяжести, приводящее к появлению острой боли.
Первые признаки
Начальные симптомы грыжи поясничного отдела позвоночника могут быть настолько незаметными, что не все обращают на них внимание. Но если прислушаться к своему организму, то можно заметить:
- ощущение усталости в пояснице при длительном нахождении в положении сидя или стоя;
- нарушение чувствительности – онемение кожи или ощущение ползания мурашек в области поясницы, паха, нижних конечностей;
- появление преходящих болей в пояснице;
- слабость в ногах, нарушение походки.
Явные симптомы
У одних пациентов явные симптомы межпозвоночной грыжи поясничного отдела носят периодический умеренный характер, у других же выраженный постоянный. Симптомы заболевания связаны со сдавливанием спинного мозга или корешков спинномозговых нервов. Характерные симптомы заболевания:
- Местный болевой синдром. Боли в поясничной области могут иметь разную продолжительность и характер. Встречаются острые, слабые, ноющие, давящие, жгучие боли, постоянные или преходящие. Они усиливаются при физическом напряжении, резких поворотах тела и т.д.
- Корешковые боли, связанные с ущемлением корешков спинномозговых нервов. При поражении разных поясничных дисков болезненность будет иметь разную локализацию:
- L1-L2, L2-L3 — грыжи встречаются очень редко; проявляются болями и выпадениями чувствительности на внутренней и передней поверхности бедра; могут появляться ранние симптомы нарушения функции тазовых органов;
- L3-L4 —болезненность распространяются по передней и внутренней поверхности бедра, переходят на голень и внутреннюю лодыжку; сопровождаются повышенной кожной чувствительностью и слабостью мышц в этой области;
- L4-L5 — боли распространяются от верхней ягодичной области на наружные отделы бедра и голени, отдают в тыл и 1 – 3 пальцы стопы; сопровождаются повышенной кожной чувствительностью и мышечной слабости в этих же отделах;
- L5-S1 — боль движется от середины ягодицы по задним и наружным поверхностям бедра и голени, отдает в пятку, а затем по наружному краю стопы в 4 – 5 пальцы; сопровождаются повышенной кожной чувствительностью и мышечной слабостью в этих же отделах.
- Симптомы, связанные со сдавливанием двигательных нервов – мышечная слабость, быстрая утомляемость при ходьбе, нарушение походки.
- Симптомы, связанные со сдавливанием вегетативных (иннервирующих внутренние органы, стенки кровеносных сосудов, потовые железы) нервов – бледность и потливость отдельных участков кожи, появление на ней сосудистых пятен.
Опасные симптомы поясничной грыжи
Самыми опасными являются симптомы последствия сдавливания спинного мозга – парезы и параличи, нарушение функции органов малого таза – недержание кала и мочи, нарушения репродуктивной функции.
Симптомы грыжи поясничного отдела позвоночника у мужчин
Помимо общих проявлений заболевания, характерных для мужчин и женщин, у мужчин могут появляться симптомы нарушения репродуктивной функции. Это связано с нарушением кровообращения и иннервации в органах малого таза и проявляется расстройством эректильной функции и преждевременной эякуляцией.
При запущенных заболеваниях может пострадать и сперматогенез – синтез и созревание сперматозоидов. Количество сперматозоидов уменьшается, они становятся менее подвижными, часто неспособными к оплодотворению – наступает бесплодие. Но при адекватном лечении восстановление репродуктивной функции в большинстве случаев возможно.
Симптомы грыжи поясничного отдела позвоночника у женщин
Нарушение кровообращения в малом тазу не может не сказаться и на состоянии женского здоровья. В зависимости от вида грыжи, ее размера могут появляться следующие симптомы:
- нарушения менструального цикла и как следствие – бесплодие;
- частые воспалительные процессы половых органов, в результате чего в них образуются спайки, препятствующие зачатию и вынашиванию беременности;
- трудности во время беременности и родов.
Но все это можно восстановить, если своевременно обращаться к врачу, выполнять все его назначения. Грыжа поясничного отдела не является препятствием к для рождения ребенка, но требует обязательного планирования беременности с проведением предварительного курса лечения и постоянного наблюдения во время беременности акушером-гинекологом и неврологом женской консультации. Родоразрешение чаще всего осуществляется методом кесарева сечения.
Чем опасна поясничная грыжа позвоночника
Опасность поясничной грыжи в том, что на начальных стадиях она протекает с минимальными признаками, а затем может мгновенно проявляться сильнейшими болями и нарушениями функции различных органов.
Стадии поясничной грыжи
В течении заболевания выделяют несколько стадий:
- Начальная – поясничные диски изменяются, истончаются. Симптомы: устает и побаливает поясница, мурашки по телу.
- Протрузия – растрескивание диска в поясничном отделе и смещение в сторону студенистого ядра. На этой стадии болезненность усиливается, возможно появление кратковременных корешковых болей из-за смещения диска. Больные переносят это состояние по-разному: у одних боли не слишком интенсивные и носят преходящий характер, у других – выматывающие местные и острые корешковые боли при грыже позвоночника резко снижают качество жизни.
- Разрыв поясничного диска, выпячивание студенистого ядра, сдавливание корешков нервов и спинного мозга. Появляются все характерные проявления позвоночной грыжи.
- Секвестрация – отделение от студенистого ядра отдельных сегментов (секвестров), проникновение их в позвоночный канал. Появляются симптомы раздражения и сдавливания спинного мозга: парезы, параличи, недержание кала и мочи, сексуальные нарушения.
По величине поясничные грыжи разделяют на маленькие (1 – 6 мм), средние (6 – 8 мм), большие (более 9 мм).
Возможные осложнения
При отсутствии адекватного лечения позвоночная грыжа поясничного отдела может иметь серьезные последствия:
- внезапное появления сильнейших болей в поясничном отделе (люмбаго) или по ходу седалищного нерва (ишиас); чудовищную боль невозможно снять домашними способами;
- парезы и параличи – частичное или полное обездвиживание;
- такие неврологические симптомы, как нарушения чувствительности по типу «седловидной блокады» на внутренней поверхности бедер, промежности и нижней части ягодиц за счет сдавливания чувствительных нервных волокон; опасный симптом, сигнал о том, что заболевание зашло далеко;
- нарушения функции малого таза, половых органов мужчин и женщин при травмировании конского хвоста – пучка спинномозговых нервов, отходящих от окончания спинного мозга.
Даже при кратковременном появлении одного из этих симптомов нужно немедленно обращаться за медицинской помощью. Если этого не сделать, симптоматика будет быстро нарастать и последствия в виде осложнений не заставят себя ждать. Помочь такому больному будет нелегко.
Что делать при обострении
У некоторых больных поясничная грыжа достаточно долго протекает без выраженных симптомов. Периодически симптомы или исчезают совсем (ремиссия), или нарастают (обострение). Особенностью такого течения является то, что с каждым обострением ухудшается состояние фиброзного кольца. В один прекрасный день вместо легкого обострения может срезу наступить паралич или сильнейшая, сбивающая с ног боль.
Виды межпозвоночных грыж поясничного отдела
Поясничные грыжи имеют определенную направленность. По тому, в каком направлении происходит выпячивание, поясничные грыжи делят на следующие виды:
- Задние (дорзальные) – в поясничном отделе это частый вид грыж:
- срединные (медианные) – могут быть очень большими, сдавливают спинной мозг;
- срединно-боковые (парамедианные) – вызывает ущемление двух корешков – на данном и нижеследующем уровнях; это не очень большие, но болезненные грыжи.
- Форамиальные – распространяются на отверстие, из которого выходят корешки спинномозговых нервов, всегда сопровождаются сильным болевым синдромом.
- Боковые (латеральные) – вызывает ущемление корешка на данном уровне, но менее сильное, чем форамиальные.
- Передние (вентральные) – выпячивание идет в противоположном направлении от спинного мозга; часто протекают бессимптомно; в поясничном отделе встречаются редко.
- Грыжи Шморля (вертикальные) – выпячивание проникает в выше или ниже расположенный позвонок. Протекает бессимптомно, но иногда может стать причиной разрушения позвонка.
Диффузная (распространенная) – разновидность грыжи с выпячиванием, распространяющимся на половину окружности диска. Секвестрированными называют поясничные грыжи, у которых часть грыжевого выпячивания отделяется и попадает в позвоночный канал.
Полную классификацию читайте в нашей статье “Виды грыж позвоночника”.
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.
Диагностика поясничной грыжи
Чтобы назначить правильное лечение, больному необходимо провести обследование и установить окончательный диагноз. С этой целью врач проводит осмотр пациента и назначает следующие инструментальные исследования:
- Магнитно-резонансная томография (МРТ) – идеальный метод для выявления грыжи поясничного отдела, позволяющий увидеть мягкие ткани – диски;
- Компьютерная томография (КТ) – позволяет рассмотреть состояние костных тканей позвоночника и по косвенным признакам определить наличие грыжевого выпячивания;
- Рентгенография позвоночника в двух проекциях – грыжу можно выявить только по косвенным признакам.
Какие типы межпозвоночных грыж сложнее всего лечатся


