Дорзальная (дорсальная) протрузия диска позвоночника: симптомы, лечение
Как возникает дорсальная протрузия диска
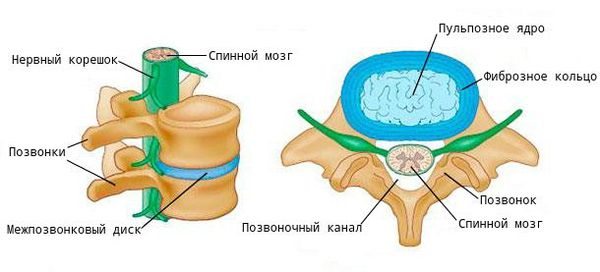
Межпозвоночные диски — это эластичные «прокладки» между позвонками. Они амортизируют нагрузку на позвоночник, делают его прочным и гибким одновременно. Каждый диск состоит из плотной оболочки — фиброзного кольца, и полужидкой «начинки» кольца — пульпозного ядра.
При нарушении обмена веществ и повышенной физической нагрузке состояние межпозвоночных дисков ухудшается. Они становятся хрупкими, теряют эластичность, уменьшается их высота. В результате в фиброзном кольце под давлением появляются трещины, в них начинает смещаться ядро. В результате диск выпячивается в спинномозговой канал. При дорзальной протрузии диск выпячивается в сторону спинномозгового канала, спинного мозга и нервных корешков.
Выпячивание диска чаще всего возникает в поясничном отделе, реже — в шейном или грудном отделах.
Симптомы дорзальной протрузии диска
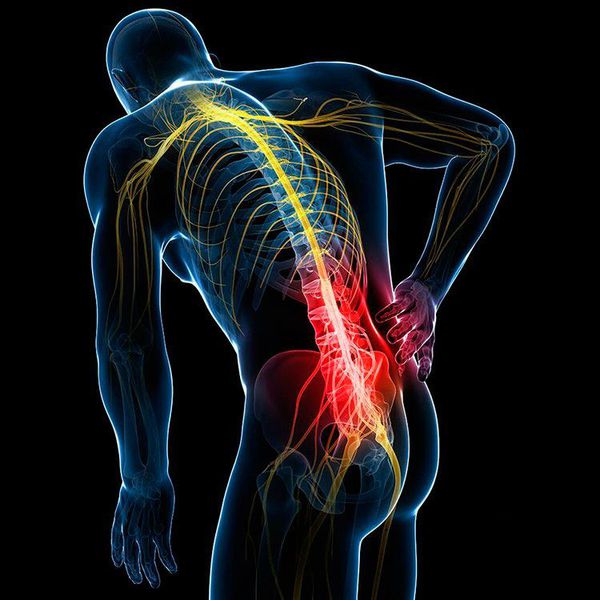
Дорзальная протрузия вызывает ноющую боль в области поражённого диска, в связках, сосудах и мышцах рядом с больным диском. Человек страдает от скачков давления, иногда он чувствует сильное сдавливание в солнечном сплетении.
Симптомы дорсальной протрузии в шейном отделе: головные боли, головокружения, боль в шее, затылке, руке и плече. Боль усиливается при сгибании и разгибании шеи. У больного появляется ощущение пульсации в голове, покалывание, онемение и слабость в руках.
При дорсальной протрузии в грудном отделе человек чувствует боль в груди, которая напоминает стенокардию или инфаркт миокарда.
Выпячивание диска в поясничном отделе сопровождается болью в пояснице и ногах. Человек чувствует скованность движений по утрам, слабость в ногах, покалывание в стопах, онемение пальцев ног, проблемы с мочеиспусканием.
Чем опасна дорсальная протрузия дисков
При разрыве фиброзного кольца протрузия приводит к межпозвоночной грыже. При этом полужидкое ядро попадает в полость спинномозгового канала и защемляет нервные окончания спинного мозга.
Дорзальная протрузия в шейном отделе нарушает кровоснабжение головного мозга. Она может сдавить позвоночную артерию, которая обеспечивает кровоснабжение 25 структур головного мозга. Грыжа в шейном отделе вызывает головокружения, ухудшение памяти, шейный радикулит.
Из-за межпозвоночной грыжи в грудном отделе развивается межрёберная невралгия.
Протрузия может вызывать онемение в области копчика. Грыжа в поясничном отделе провоцирует проблемы с органами малого таза, прострел в пояснице. Человеку из-за боли трудно ходить и даже сидеть.
В тяжёлых случаях грыжи при защемлении спинного мозга возникает паралич рук или ног.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Диагностика
Чтобы избежать осложнений дорсальной протрузии, при болезненных ощущениях в спине обратитесь к специалисту. Врач нашей клиники в Санкт-Петербурге осмотрит вас, опросит и поставит точный диагноз с помощью комплексного обследования. Наши врачи используют следующие методы диагностики:








Лечение дорзальной протрузии диска
Врачи клиник «Мастерская Здоровья» в Санкт-Петербурге лечат дорсальную протрузию безоперационными методами. Они снимают боль в спине, шее или груди и останавливают развитие болезни.
Врач составляет пациенту индивидуальный курс лечения с учётом стадии болезни, особенностей организма, возраста и пола. Лечение дорзальной протрузии диска займёт максимум 6 недель. Пациент проходит процедуры 2–3 раза в неделю. Боль в спине, груди или шее пройдёт после первой недели лечения. Курс включает минимум пять процедур из списка:



Лечение дорсальной протрузии в «Мастерской Здоровья» уменьшает выпячивание диска, снимает спазм сосудов, отёк и воспаление, освобождает зажатые нервные окончания. Процедуры нормализуют кровообращение и обмен веществ, укрепляют мышечный корсет. Человек снова свободно двигается, к нему возвращается крепкий сон.
После окончания курса врач выдаст пациенту список упражнений для самостоятельных занятий дома. Врач посоветует, что ещё делать для профилактики болезни.
Причины дорсальной протрузии
Выпячивание диска провоцируют травмы позвоночника, родовые травмы, нарушение обмена веществ, остеохондроз, нарушения осанки — сколиоз, кифоз, лордоз. Человек рискует приобрести протрузию, если мало двигается, не занимается спортом, курит и регулярно употребляет алкоголь, сутулится при ходьбе и сидя за компьютером, сильно солит еду.
Болезнь может появиться из-за работы в положении стоя, резких наклонов и поворотов, подъёма тяжестей, усиленных тренировок. Болезни подвержены женщины, которые носят высокие каблуки, и пожилые люди с остеопорозом.
Дорзальная циркулярная и диффузная протрузия диска
В зависимости от типа выпячивания диска различают диффузную и циркулярную протрузию.
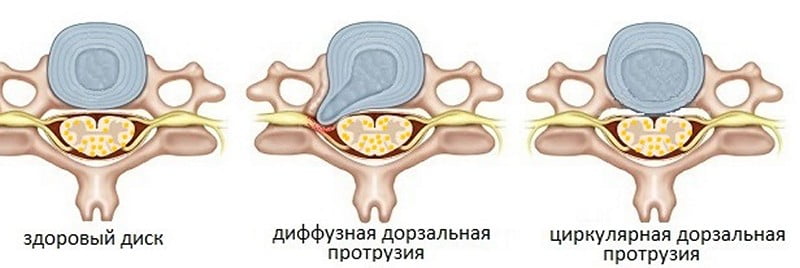
Диффузная протрузия межпозвонкового диска представляет собой неравномерное выпячивание в одну сторону. Это часто заканчивается разрывом фиброзного кольца и межпозвоночной грыжей.
При циркулярной протрузии диск равномерно выпячивается по кругу. Этот вид болезни часто переходит в хроническую форму, приводит к защемлению нервов.
Профилактика
Для улучшения состояния межпозвоночных дисков занимайтесь спортом: плаванием, йогой, бегом, пилатесом. Больше гуляйте на свежем воздухе, держите спину прямо при ходьбе и работе за компьютером. Ешьте больше продуктов с кальцием: рыбу, молоко, сметану, творог и другие молочные продукты. Полезно употреблять продукты с желатином: мармелад, фруктовое желе, студень. Откажитесь от алкогольных напитков, сигарет, жареных блюд, консервированных продуктов, острых приправ.
Автор:

Хиславская Елена Владимировна,
врач-невролог,
ведущий специалист “Мастерской Здоровья”
Дата публикации:
15.08.2018 г.
Дата обновления:
02.08.2021 г.
Протрузия поясничного отдела позвоночника. Чем опасна? Как лечить?
Что такое протрузия?
Позвоночный столб, пожалуй, самый сложный элемент опорно-двигательного аппарата, который все время претерпевает изменения под воздействием возрастных особенностей организма и ежедневной деятельности человека. В результате появляется та или иная патология позвоночника, которая не всегда проявляет себя симптоматически. Одна из таких патологий – протрузия межпозвоночных дисков поясничного отдела. Чаще всего этот недуг затрагивает именно поясничный отдел позвоночника, так как он является самым подвижным, и на него приходится основная нагрузка.
Ниже мы разберем, что такое протрузия поясничного отдела позвоночника – симптомы и лечение. На МРТ-снимках протрузия выглядит как выпячивание межпозвоночного диска за пределы тел позвонков. Эта патология встречается почти у 80% процентов населения, однако далеко не всегда проявляет себя симптоматически.
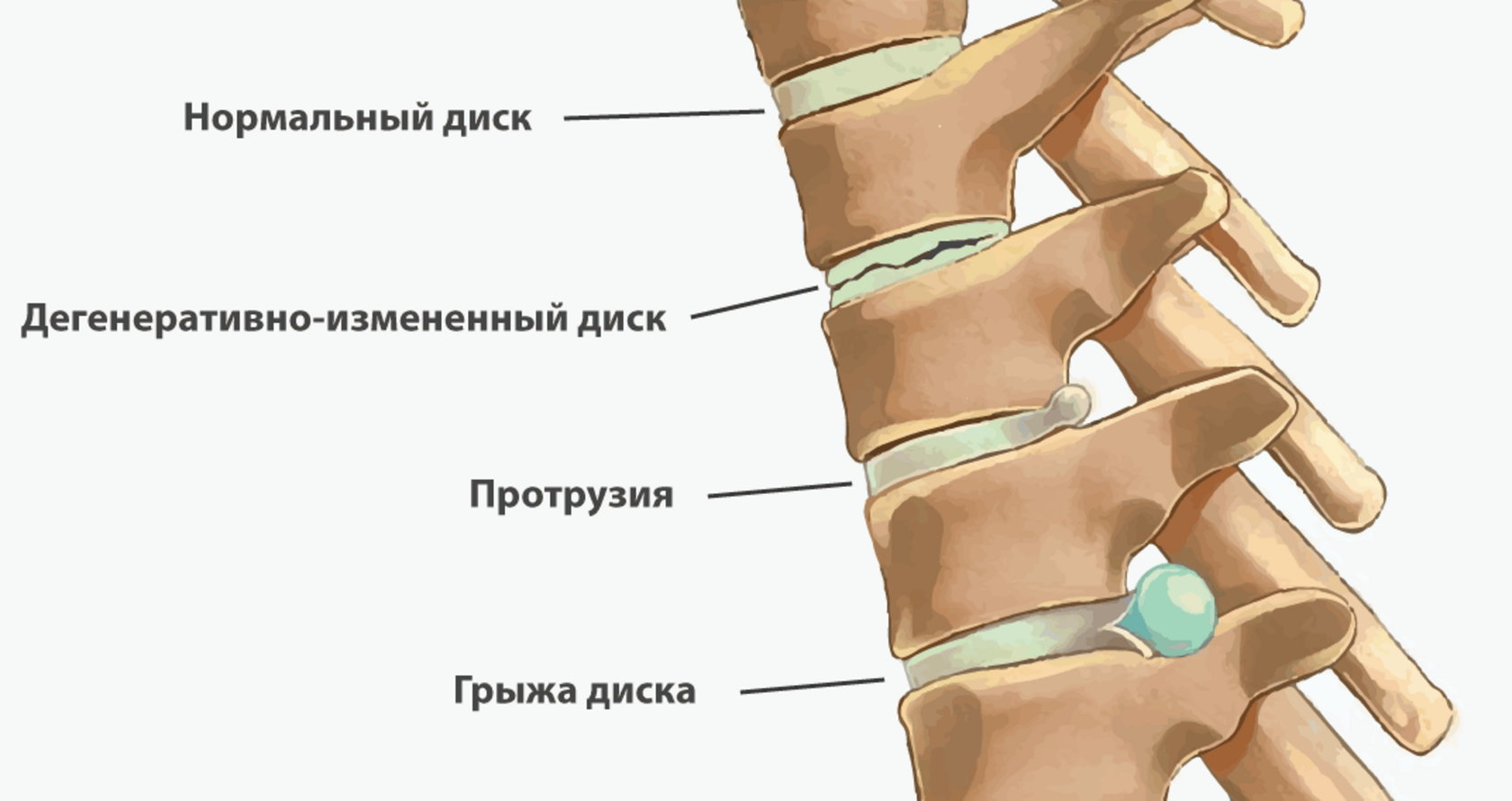 Рис. 1 Протрузия поясничного отдела позвоночника
Рис. 1 Протрузия поясничного отдела позвоночника
Виды патологии
Клинические проявления протрузии зависят от ее локализации и степени деформации межпозвоночного диска, на основании чего выделяют несколько классификаций данной патологии.
а) В зависимости от того, какой отдел позвоночника задействован, существует протрузия соответственно:
- шейная
- грудная
- поясничная
- крестцовая
б) По степени тяжести, где основным критерием выступает размер выпячивания диска:
- Легкая: патологию не всегда можно обнаружить даже с помощью МРТ-диагностики, так как степень выпячивания крайне мала, и оборудование с небольшой мощностью может «не заметить» его. Размер таких протрузий не превышает 1 мм.
- Умеренная: размер выпячивания может достигать 3 мм в длину.
- Тяжелая: при сохранении целостности фиброзного кольца, ограничивающего межпозвоночный диск (не путать с грыжей), протрузия больших размеров, которая хорошо заметна на МРТ, может достигать 6 мм.
в) По расположению протрузии по отношению к позвоночнику выделяют:
- Дорсальную протрузию, которая располагается позади позвоночного столба.
- Латеральную, находящуюся сбоку от позвононика.
- Медианную, проходящую в центре позвоночного канала.
- Фораминальную. В данном случае протрузия выходит в отверстия позвоночника, которые предназначены для нервных корешков. В результате чего происходит сдавление и позвоночного диска, и самих нервных корешков.
- Циркулярная протрузия, выходящая за пределы позвоночного канала по всей его окружности.
Причины
На сегодняшний день нельзя назвать одну конкретную причину, от чего появляются протрузии в позвоночнике. Но можно выделить ряд факторов, которые при определенных обстоятельствах увеличивают вероятность развития данной патологии у пациента. К косвенным причинам возникновения рассматриваемой патологии можно отнести:
- избыточную массу тела
- травмы позвоночника
- нарушение осанки
- значительные нагрузки на позвоночник (спорт, регулярные чрезмерные физические нагрузки, подъем тяжестей)
- малоподвижный образ жизни
- наследственную предрасположенность
Симптомы
Стоит отметить, что нередким является бессимптомное течение заболевания, когда пациент даже не подозревает о существовании такой патологии у себя, или же протрузия обнаружена случайно в ходе обследования по поводу сопутствующего заболевания. В любом случае это является поводом более внимательно отнестись к своему здоровью и исключить моменты, которые могут спровоцировать обострение. Ведь под воздействием внешних факторов (выраженная физическая нагрузка, переохлаждение) возможно резкое ухудшение самочувствия, при котором пациент вынужден обратиться за медицинской помощью, так как не всегда болевой синдром удается купировать самостоятельно.
Клиническая картина в большинстве своем зависит от локализации протрузии и ее размеров, а также от наличия сопутствующих заболеваний и воздействия патологии на прилежащий сосудисто-нервный пучок.
Ведущими симптомами можно назвать следующие: боль, нарушение движений и чувствительности, нарушение вегетативных функций.
Боль при протрузии поясничного отдела позвоночника носит непостоянный характер. Появление данного симптома в данном случае чаще всего пациенты связывают с вынужденным неудобным положением или с поднятием тяжести, значительно реже она появляется в покое. Причем боли такого характера могут купироваться самостоятельно, без дополнительного лечения.
Сложнее ситуация обстоит с дорсальными и фораменальными протрузиями, которые по причине непосредственной близости к нервным корешкам могут вызывать сильнейшие боли, не всегда купируемые анальгезирующими препаратами. В этом случае пациенту показана обязательная консультация нейрохирурга.
Нарушение чувствительности при протрузии поясничного отдела позвоночника проявляется покалыванием в пальцах рук, ног, ощущением бегающих мурашек по телу или же онемением конечностей. К более серьезным симптомам можно отнести полную потерю чувствительности, что встречается крайне редко.
Еще одним симптомом, характеризующим прогрессирование болезни, является нарушение движений. Сначала у пациента наблюдается снижение мышечного тонуса, мышечной силы и патологических неврологических рефлексов, вследствие чего может развиться мышечная атрофия.
Кроме того, у пациента можно наблюдать симптоматику нарушения вегетативных функций (повышенная потливость/сухость кожных покровов, гиперемия/бледность). А самыми отдаленными последствиями протрузий, проявляющихся сильным сдавлением нервных окончаний, является нарушение функций тазовых органов по типу недержания мочи и стула.
Клиническая картина протрузии поясничного отдела позвоночника включает в себя такие симптомы как:
- боль в поясничном отделе позвоночника ноющего характера, иррадиирующую в правую или левую ногу, в паховую область;
- ограничение движений в поясничном отделе позвоночника за счет выраженного болевого синдрома;
- повышение ригидности мышц спины, проявляющееся чувством скованности, напряженности мышц по ходу позвоночника;
- онемение кожи рук, ног, покалывающие боли в конечностях;
- нарушение работы тазовых органов.
Диагностика
Установить точный диагноз протрузии поясничного отдела позвоночника позволяет только наличие патологии на МРТ-снимках. Однако не стоит недооценивать необходимость первичного осмотра у невролога и сбор анамнеза. Потому что именно на этом этапе доктор на основании жалоб определяет объем обследования и ставит предварительный диагноз.
Для этого необходимо знать следующее:
- характер и выраженность болевого синдрома, в каком положении боль усиливается и ослабевает, связывает ли пациент появление боли с чем-либо (подъем тяжести, переохлаждение), как давно появились подобные жалобы, были ли какие-то к тому предпосылки;
- имеются ли у пациента обследования, сделанные ранее: рентген, МРТ, СКТ, где область обследования совпадает с той, в которой локализуются болевые точки;
- проверка патологических неврологических рефлексов, которая даст информацию о снижении чувствительности и движения, если такая проблема имеется;
- также стоит уточнить, какие препараты пациент принимал ранее, так как многие пробуют самостоятельно купировать боль до прихода к врачу, в этом вопросе важно понять эффективность назначенной ранее терапии;
- общий медицинский осмотр помогает выявить видимую патологию опорно-двигательного аппарата, к примеру, сколиоз или выраженный лордоз (патологическую выпуклость позвоночника вперед);
- немаловажно изучить, в каких условиях рос и развивался пациент, его профессиональную сферу, занятия спортом на протяжении жизни.
После подробного сбора анамнеза врач устанавливает предварительный диагноз и определяет для себя, с какими диагнозами (со схожей симптоматикой) он будет проводить дифференциальную диагностику, для чего и понадобится дальнейшее обследование.
Самым бюджетным и доступным методом диагностики является рентгенологическое обследование, но недостаток его заключается в малой информативности. Рентген-снимок фиксирует только костные образования, к которым не относятся межпозвоночные диски. Но это обследование позволяет нам увидеть наличие деструктивных изменений в позвоночнике, которые чаще всего предшествуют появлению протрузий и грыж.
Снимки МРТ позволяют определить размеры протрузии, ее точную локализацию и направление, расположение нервных корешков по отношению к фиброзному кольцу. Такое обследование дает четкую картину всех структурных элементов позвоночного столба. И лишь после получения снимка МРТ можно выбирать тактику лечения.
В том случае, если у пациента выявлены противопоказания к проведения магнитно-резонансной томографии, проводится компьютерная томография.
Лечение
Тактика лечения основывается на достижении основных целей:
- локализация очага воспаления
- купирование болевого синдрома
- улучшение кровообращения с целью улучшить обменные процессы
- восстановление двигательных функций и чувствительности, если заболевание осложнилось такой симптоматикой
Препаратами выбора являются нестероидные противовоспалительные средства (НПВС): препараты на основе Ацеклофенака, Мелоксикама, Ксефокама и пр. Они способствуют снижению активности воспалительного процесса. Следовательно, боль становится менее выраженной и постепенно купируется полностью. При назначении подобных лекарственных средств пациенту важно объяснить принцип их действия, так как зачастую при уменьшении боли через пару дней после начала лечения пациенты самостоятельно отменяют препарат, что в корне неверно. Отсутствие симптоматики – это не показатель того, что очаг воспаления полностью локализован. Лечение должно быть скорректировано лечащим врачом на повторном осмотре.
При назначении препаратов группы НПВС обязательной сопроводительной терапией являются ингибиторы протонной помпы (Омепразол, Нексиум), которые нужны для понижения кислотности желудка. Дело в том, что на фоне приема таких обезболивающих, есть вероятность обострения хронического гастрита, о наличии которого многие пациенты даже не догадываются.
Помимо этого показано назначение хондропротекторов для замедления деструктивных процессов, прогресс которых может привести к появлению грыжи – патологии более серьезной, чем протрузия. С этой же целью добавляют комплексы витаминов группы В.
Если пациент предъявляет жалобы на скованность мышц, тянущие боли по ходу позвоночника, что свидетельствует о повышенной ригидности, имеет смысл добавить миорелаксанты (Толперизон).
Консервативная терапия также включает в себя лечебную физическую культуру (ЛФК) и физиотерапию. Первая заключается в регулярном использовании умеренных дозированных нагрузок, которые способствуют улучшению тонуса мышц опорно-двигательного аппарата, снимают чрезмерное напряжение в поясничном отделе, в целом улучшая самочувствие пациента.
Физиотерапевтическое лечение представляет собой курс процедур ударно-волновой терапии с целью улучшения кровообращения в месте протрузии. Таким образом в очаге воспаления улучшается трофика и увеличивается интенсивность обменных процессов.
Еще одним популярным методом при данной патологии является массаж спины. Но стоит отметить, что в данном случае имеюся некие ограничения, так как состояние больного можно значительно ухудшить неправильным назначением. Массаж строго противопоказан в моменты обострения и в отдельных конкретных ситуациях. Суть лечения та же, что и при физиотерапии: уменьшить напряжение в поясничном отделе позвоночника, улучшить отток лимфы в месте воспаления и нормализовать мышечный тонус.
Выше мы уже упоминали необходимость консультации нейрохирурга в отдельных случаях для пациентов, у которых есть признаки протрузии поясничного отдела позвоночника. Напомним, что речь идет о видах патологии, при которых есть сдавление нервных корешков. Такого пациента может беспокоить острая боль, не купируемая анальгетиками, с иррадиацией в ногу или руку.
Стоит отметить, что пациента ждет не совсем традиционное оперативное лечение с удалением образовавшейся протрузии. Здесь хорошо зарекомендовали себя медикаментозные блокады, которые способствуют уменьшению болевого синдрома по ходу нервного корешка.
К наиболее продуктивным и эффективным способам устранения боли при протрузии поясничного отдела позвоночника также относят пункционные хирургические методы лечения. Когда пункционной иглой делают прокол по направлению к патологическому выпячиванию и с помощью специальных препаратов или радиочастотного воздействия уменьшают давление в межпозвоночном диске, что дает ему возможность принять изначальную форму. При этом студенистое ядро в центре между телами двух позвонков подлежит частичному разрушению холодной плазмой, лазером или электромагнитными волнами.
Подобное оперативное лечение проводят в отделении малоинвазивной нейрохирургии чаще всего под местным наркозом. Пациенты лечение переносят хорошо, восстановительный период довольно короткий и не требует особых усилий от больного. Однако для возрастных пациентов такая операция не подойдет, так как по причине возрастного старения фиброзное кольцо уже не так податливо к изменению размеров под воздействием вышеперечисленных факторов.
Профилактика
Профилактика протрузий поясничного отдела позвоночника – это совокупность полезных привычек самого пациента, направленных на снижение нагрузки на опорно-двигательный аппарат в целом, и отсутствие факторов, которые могут спровоцировать обострение. Здесь можно выделить пару советов, которые должны найти место и прочно закрепиться в жизни пациента, не желающего сталкиваться с подобной проблемой:
1) Контроль массы тела. Лишняя нагрузка на опорно-двигательную систему приводит к повышению рисков развития деструктивных процессов в ней.
2) Наблюдение у невролога один раз в год. Даже если пациент активно не предъявляет жалобы, своевременный профилактический осмотр поможет выявить патологию на ранних этапах. Не стоит забывать, что протрузии до определенного момента могут никак не проявлять себя клинически.
3) Дозированные умеренные физические нагрузки обязательно должны присутствовать в жизни человека. Поэтому даже при наличии сидячей работы не забывайте вовремя делать разминку и по возможности массаж спины один раз в год.
В заключении хотелось бы сказать, что даже при наличии протрузий в поясничном отделе позвоночника многим пациентам удалось подобрать такой режим, при котором есть возможность заниматься любимой работой, активными видами спорта, отдыхать без ущерба для своего здоровья. То есть вести полноценный образ жизни без колоссальных ограничений и при этом не чувствовать боли в спине.
Лечение и диогностика дорзального протрузия диска
Пост опубликован: 16.01.2019

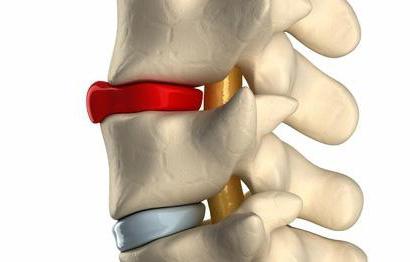
По статистике более 90% людей старше 18 лет имеют проблемы со спиной в той или иной степени и форме. Одной из самых распространённых заболеваний является протрузия межпозвоночного диска. Межпозвоночный диск — уникальная структура позвоночного столба, состоит из полужидкого пульпозного ядра (центр диска), которое окружено фибриновым кольцом и замыкательной пластиной (прочный слой соединительной ткани). Лечение дорзальных протрузий дисков необходимо в том случае, если изменение межпозвоночного диска сопровождается клинической картиной — болью, слабостью мышц и пр.
Протрузии и их виды
Протрузия – одна из форм дегенерации диска, при котором пульпозное ядро меняет свое расположение с центрального на периферическое, а именно к краю стенки диска и начинает выпирать за пределы нормального расположения.
Виды протрузий классифицируют по двум параметрам, что представлено в таблице.
По локализации в отделе позвоночника
Самой опасной разновидностью является дорзальная протрузия, так как может быть задет спинной мозг, защемлены или задеты нервные корешки и пучки нервов.
Симптомы
Симптомы дорзальной протрузии диска следующие:
- локальная боль в спине (чаще в пояснице или шее), которая может иррадиировать или перемещаться в верхние либо нижние конечности (учитывая отдел поражения);
- часто людей беспокоят слабость, скованность в мышцах, чувство онемения или жжения (покалывания) в руках и ногах;
- не редкими проблемами при подобных проблемах в поясничном отделе позвоночника являются нарушения функции органов малого таза.
Причины дорзальной протрузии
Данная патология может потревожить субъективно здорового человека. Спровоцировать слабость мускулатуры спины и повышение нагрузки на позвоночник может один из следующих факторов:
- сидячий и малоподвижный образ жизни;
- постоянная либо длительная работа за компьютером;
- травмы;
- профессиональный спорт;
- резкие движения и подъем тяжелых предметов без предварительной подготовки;
- остеохондроз;
- остеопороз;
- постоянное напряжение спины.
Также не стоит забывать о возрасте, избыточном весе, хронических болезнях, при которых нарушается кровообращение в соединительной ткани, инфекции спинного мозга и позвоночника, а также наследственную предрасположенность.
Диагностика
Для того чтобы определить, что делать, необходимо установить точный диагноз на основании клинических и инструментальных методов обследования, которые включают:
- осмотр врача;
- магнитно-резонансную томографию;
- мультиспиральную компьютерную томографию (альтернатива МРТ).
Лечение и профилактика

Основным методом лечения является консервативная терапия, без хирургического вмешательства. Как только врач верифицирует тип и локализацию протрузии, сразу подбирается план и схема лечения.
К перечню основных методов консервативного лечения относят:
- медикаментозное лечение (НПВС, хондропротекторы);
- ЛФК;
- физиотерапию;
- блокады;
- остеопатию;
- мануальную терапию.
Консервативный подход к лечению, как правило, дает хороший эффект. Но для того что бы избежать прогрессирования дегенерации диска и дальнейшей трансформации патологии в грыжу дополнительно необходимы следующие аспекты:
- Модификация образа жизни (отказ от вредных привычек; снижение массы тела и коррекция питания; систематические физические нагрузки для укрепления мышечного корсета спины).
- Удержание осанки.
- Исключение излишних перенагрузок на позвоночник.
И пусть остановить возрастные изменения дисков невозможно, но своевременное обращение к врачу за квалифицированной помощью увеличат шанс сохранить качество жизни и предотвратить развитие осложнений после того, как установлено, какая причина вызвала такие изменения в позвоночнике.
Дорзальная протрузия диска: что это такое, симптомы, лечение
Что такое дорзальная протрузия диска
Протрузией в целом называется патология, когда диск смещается с положенного ему места. Дорзальная протрузия означает, что выпячивание направлено к каналу спинномозгового вещества. Такой вид патологии опаснее других, поскольку по мере роста выпячивания ущемляются нервы и даже целые нервные пучки.
Поясничной, грудной или шейной протрузия называется из-за ее локализации в соответствующем отделе позвоночного столба. Стоит знать, что именно поясница больше всего подвержена подобного рода патологиям, поскольку на этот отдел приходится больше всего нагрузок.
Почему возникает
Дорзальная протрузия диска (что это такое, указано выше) может появляться по ряду причин. А именно:
- человек не обращает должного внимания на свою осанку – сидит за рабочим столом, сгорбившись, носит тяжести на одном плече, спит на слишком мягком или жестком матраце и пр., от чего возникают искривления позвоночника и благоприятная для патологий среда;
- травмы спины – переломы, ушибы, вывихи и смещения приводят к тому, что диск выпячивается;
- отсутствие физических нагрузок или их чрезмерное количество – несоблюдение нормы труда и отдыха, а также сидячий образ жизни негативно сказываются на состоянии здоровья;
- хронические заболевания, несвоевременно или неправильно вылеченные инфекции и воспаления;
- генетическая предрасположенность;
- и пр.
Факторов, провоцирующих дорзальную протрузию, достаточно много. Если такие присутствуют в вашей жизни, стоит проходить осмотр у врача раз в год в профилактических целях даже при отсутствии жалоб.
Клиническая картина заболевания
Проявления патологии разнообразны и сильно зависят от того, какая часть позвоночного столба поражена. Если в наличии дорзальные протрузии дисков в шейном отделе, человек столкнется с:
- болями в шее при попытке повернуть голову, а также при длительном нахождении в одной позе, к примеру за рабочим столом;
- головными болями;
- скачками давления;
- покраснением кожных покровов в пораженной области;
- нарушением чувствительности – участки онемения, ощущение покалывания и «мурашек» на коже;
- болевыми ощущениями в верхних конечностях;
- и пр.
Грудная протрузия встречается реже всего, поскольку этот отдел позвоночника не так подвижен, как остальные, а также не претерпевает таких нагрузок. Однако вместе с тем диффузная или дорзальная патология проявит себя такими симптомами:
- болевой синдром в руках и спине;
- онемение пальцев и рук в целом;
- боли в грудине и межреберная невралгия.
Дорзальные протрузии дисков поясничного отдела характеризуются:
- Болезненностью поясницы.
- Иррадиацией болей в ноги.
- Онемением стоп и пальцев на ногах.
- Проблемами с выделительной системой – недержание появляется в запущенных случаях.
Каждый вид дорзальной протрузии требует немедленного лечения. Все дело в том, что такая патология может привести к серьезным неврологическим проблемам, а также к развитию межпозвоночной грыжи. Она же, в свою очередь, способна стать причиной инвалидизации больного вследствие ущемлений спинного мозга.
Диагностика
Недостаточно узнать, что это такое, дорзальная протрузия диска, нужно еще и понимать, как осуществляется диагностика. Сначала пациента в клинике опрашивает и осматривает врач, после чего назначает МРТ или КТ. Первый способ является куда более предпочтительным в связи с его безопасностью и практически полным отсутствием противопоказаний. Результаты МРТ позволяют рассмотреть каждый позвонок и диск в отдельности, а также оценить, в каком состоянии находятся близлежащие ткани. По итогам такой процедуры и анализа результатов доктор подтверждает или опровергает диагноз.
Методы лечения
Дорзальная протрузия дисков C3-C5, как правило, лечится консервативным методом. Однако только приема медикаментов будет недостаточно, необходимо будет комбинировать типы лечения.
Особенности медикаментозного лечения
Прием медикаментов заключается в назначении пациенту:
- анальгетиков;
- противовоспалительных препаратов;
- хондропротекторов;
- витаминов и минералов;
- лекарств, направленных на улучшение кровообращения.
Как только острые боли проходят и к пациенту возвращается возможность нормально передвигаться, можно приступать к другим методам лечения.
Гимнастика и ЛФК
Полностью вылечить дорзальную протрузию межпозвонкового диска C5-C6 без лечебной физкультуры не удастся. Поэтому многое зависит от сознательности пациента и того, насколько часто и правильно он выполняет необходимые упражнения.
В целом, они направлены на то, чтобы растянуть позвоночник и обеспечить диску возможность встать на положенное ему место. Кроме того, физкультура позволяет улучшить кровообращение в организме, а также обеспечить дискам повышенный уровень питания.
Можно ли вылечить без операции
Дорзальную протрузию L3-S1 дисков можно лечить без операции, и это успешно осуществляется в 9 из 10 случаев. Однако если ситуация запущенная, без операции не обойтись. Будут применяться малоинвазивные методы, что значит, что не придется проходить длительный реабилитационный период.
Профилактика
Профилактировать любое заболевание куда проще, чем думать о том, как его вылечить. Профилактика дорзальной протрузии межпозвонкового диска C4-C5 и любой другой части позвоночного столба выполняется так:
- если у вас сидячая работа, позаботьтесь о должном количестве физических нагрузок – запишитесь в тренажерный зал, в бассейн или просто гуляйте по вечерам;
- если ваша работа или увлечение связаны с большими физическими нагрузками, поднимайте тяжести правильно, а также давайте организму возможность восстановиться;
- отдайте предпочтение сну на ортопедическом матраце;
- питайтесь правильно – лишний вес приводит к дополнительным нагрузкам на позвоночник, что способно увеличить риск появления протрузии;
- откажитесь от алкоголя и курения – вредные привычки ослабляют организм.
При возникновении жалоб на самочувствие обращайтесь к врачу-неврологу, не занимайтесь самолечением и не ждите, что болезнь пройдет сама. Запущенное заболевание куда сложнее вылечить, чем на ранней стадии.
Что такое спондилез поясничного отдела позвоночника, как его можно вылечить
Если очень часто мучают боли в спине, то стоит посетить врача, так как это может быть симптомом спондилеза поясничного отдела позвоночника. Что собой представляет заболевание, чем вызывается и как вылечится – рассмотрим в статье.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Под спондилезом понимается появление специфических образований и наростов тканей на позвоночнике. Они представляют собой выступы или шипы – остеофиты. Сами медики относят данную патологию к хронической форме.
Основные причины возникновения заболевания
Стоит рассказать о причинах, которые приводят к появлению заболевания. Основной предпосылкой появления спондилеза считается остеохондроз, который при обострении может провоцировать появление наростов. Чаще всего поражается четвертый или пятый позвонок, причем происходит не только деформация, но и разрушение поврежденных участков.
Основная причина появления и развития симптоматики – запущенный поясничный остеохондроз. Без правильного лечения в области поясничного отдела позвоночника начинаются патологические изменения. В частности, изменяются хрящевые ткани и теряют свою первоначальную форму межпозвоночные диски. Такие изменения негативно сказываются на:
- костной ткани;
- суставах;
- сосудах;
- нервных окончаниях.
Как правило, такое заболевание выявляют у людей, перешагнувших рубеж в 50 лет. Преимущественно это мужчины. Поражение поясничного отдела связано с тем, что именно эта область позвоночника чаще всего подвергается сильным нагрузкам.
Могут стать причиной заболевания и такие факторы, как:
- начало естественных возрастных изменений;
- получение различных травм спины;
- большой вес (пациент с поставленным диагнозом ожирение);
- нарушение обмена веществ;
- наследственная предрасположенность;
- наличие гиподинамии;
- нарушение осанки;
- несбалансированное питание.
Как определить начало заболевания
Основными симптомами, позволяющими определить начало заболевания относятся:
- сильная боль в области копчика и крестца;
- если очень часто ощущается онемение в области поясницы;
- становится тяжело двигаться;
- очень часто ощущаются мурашки, которые перемещаются по ногам;
- в области поясницы и ног происходит снижение температуры тела;
- при ходьбе или беге возникает сильная боль в области поясницы.
Эти и многие другие симптомы должны заставить вас отправиться к врачу на полное обследование.
Классические способы лечения
Среди классических методов, используемых при лечении спондилеза, используются:
- медикаментозные средства;
- специально разработанная лечебная гимнастика.
Рассматривая медикаментозные препараты, прописанные врачом, стоит сказать, что в основе своей они помогают эффективно снять боль и уменьшить воспаление, однако причина возникновения болезни не затрагивается. Более эффективен вместе с приемом лекарств может стать курс массажа, который периодически нужно проводить. Он позволяет снимать боли и улучшать кровообращение в поясничном отделе и в нижних конечностях.
Нужно использовать в качестве лечения специальную гимнастику, представляющую собой комплекс упражнений. Правильно назначенная физкультурная нагрузка позволит поддержать мышечный каркас в норме. Все это поможет эффективно снимать результаты рецидива заболевания. Для максимальной эффективности следует выполнять упражнения в положении лёжа или вставая на четвереньки. В отдельных случаях рекомендуют носить поддерживающий корсет.
Хорошо помогает курс физиотерапии. В этом случае врачом назначается электрофорез с использованием новокаина на больной области. Может быть рекомендовано воздействие диадинамических токов или обработка ультразвуком. Если имеется такая возможность, то могут назначить иглоукалывание и массаж определенного отдела позвоночника.
В особенно запущенном случае может быть хирургическое лечение. К нему прибегают и тогда, когда никакое лечение не приводит к выздоровлению. Как проходит сама процедура: хирург выполнит надрез только в пострадавшем месте, после чего удалит все выявленные остеофиты. Попутно произведут очистку освобожденных подвижных частей позвоночника. Если патология стала необратимой, то назначается замена полуразрушенных позвонков. При этом используют протезы, выполненные из искусственных материалов.
Народные методы лечения
Одним из эффективных способов лечения могут стать народные средства. Их целебные свойства, положительно сказывающиеся на воспалительные процессы, оценены даже врачами, которые рекомендуют использовать лекарства и народные методы в едином комплексе.
Высокую эффективность имеют следующие препараты народной медицины:
- Мази и отвары, приготовленные из побегов омелы белой. Благодаря им, можно снять боль и расслабить сведенные от напряжения мышцы. Можно принимать мази и для быстрого заживления ран, и в качестве хорошего обезболивающего, и для укрепления иммунитета.
- Приготовленный из корней петрушки отвар снимает болезненные ощущения. Его можно принимать каждый день.
- Чай, приготовленный из корней подсолнуха, поможет вывести соли из организма.
Хорошим средством для лечения и избавления от болезненных ощущений является использование медицинских пиявок, чья слюна и попадающий в кровь гирудин в значительной степени дает облегчение и улучшает самочувствие страдающего от спондилеза.
Не стоит забывать и о правильном питании. Нужно уменьшить количество соленых блюд, и включать в свой рацион продукты богатые кальцием. Сюда относят все кисломолочные продукты, сыры, овощи и орехи. Употребляйте большое количество разнообразных фруктов. При этом стоит помнить, что появившиеся образования в виде разросшейся костной ткани на позвоночнике можно убрать только хирургическим путем. А все остальные способы и рекомендации – это не более чем поддержание организма в норме, а также возможность снять болевые ощущения.
Спондилез пояснично крестцового отдела позвоночника
Заболеваний, поражающих опорно-двигательный аппарат и позвоночник огромное множество. Наибольшего внимания среди них заслуживает спондилез, так как именно он представляет наибольшую опасность для человека. Позвонки в результате заболевания подвергаются повреждениям и результатом являются серьезнейшие нарушения. Патология может локализоваться в любом отделе позвоночного столба, но наибольший процент случаев приходится на поясницу в силу максимальной нагрузки на данный отдел.
Причины
Спондилез — это возникновение костных наростов (остеофитов) на позвонках. Такие новообразования нарушают правильное положение каждого позвонка и удерживают их в нехарактерном положении. Из-за этого структура и деятельность позвонков и позвоночника в пояснично-крестцовом отделе сильно нарушается.
При этом наблюдается попытка организма приспособиться к новым обстоятельствам. Человек при этом чувствует болезненность, нарушение двигательной функции, позвоночник постепенно теряет свою подвижность и в отдельных случаях это приводит к инвалидизации. Остеофиты — это наросты, которые возникают в результате отложения солей.
На развитие заболевания оказывают влияние следующие факторы:
1. Неправильное или несбалансированное питание.
2. Избыточная масса тела.
3. Заболевания, связанные с нарушениями процессов обмена веществ.
4. Недостаток двигательной активности.
5. Непосильные физические нагрузки. Заболеванию подвержены профессиональные спортсмены, а так же люди, чья работа сопровождается вибрацией.
6. Хронические патологии внутренних органов.
7. Травмы и болезни позвоночника.
Основной причиной спондилеза принято считать сильные нагрузки на позвоночник или травмы. Наиболее вероятно развитие данной болезни у мужчин в возрасте от 40 лет. Среди заболеваний, которые могут спровоцировать развитие спондилеза, можно особенно выделить кифоз и сколиоз. Очень часто спондилез пояснично-крестцового отдела позвоночника возникает в результате изнашивания межпозвоночных дисков.
Симптомы
Как и большинство заболеваний опорно-двигательного аппарата, спондилез пояснично-крестцового отдела позвоночника коварен тем, что поначалу может долгое время себя ничем не проявлять. В самом начале ничего не подозревающий пациент ведет привычный образ жизни, не испытывая никакого дискомфорта. Лишь после того, как остеофиты начинают активно разрастаться и воздействовать на позвоночный столб, возникает болезненность в этом месте.
Боль тупая, носит умеренный характер, ее расположение — поясничный отдел. Характерно то, что при наклонах вперед, боль имеет свойство стихать. Это одно из самых ярких отличий спондилеза. Объясняется это тем, что в таком положении минимизируется нагрузка на позвоночник.
Со временем прогрессирования болезни поясница подвергается все большему напряжению, так может быть спровоцирован спазм сосудов. От этого боль становится все более выраженной, может отдавать в нижние конечности (преимущественно в одну ногу).
Так же иногда отмечается онемение ног. В пораженном отделе позвоночника появляется скованность, от этого сильно ограничиваются движения пациента.
Все указанные симптомы усиливаются к концу дня или в ночное время. Пациент не может разогнуть спину, это можно сделать только очень медленно. При спондилезе шейного или грудного отдела позвоночника пациент жалуется на боль в шее, которая может иррадиировать в лопатку или в руку. Так же ограничиваются движения головой, особенно ее повороты в стороны.
В положении лежа человек чувствует себя значительно лучше — нагрузка на позвоночник минимизируется, отсюда и ослабевание симптоматики. Среди более редких симптомов: боль в сердце или в голове, звон в ушах, расстройства зрения (кратковременные, усиливающиеся при запрокидывании головы), болезненность при движении плечами.
Диагностика
Обнаружение заболевания на ранней стадии возможно только при проведении рентгенологических исследований. Иногда этого бывает недостаточно и может потребоваться комплексное обследование: в отдельных случаях только так можно поставить правильный диагноз.
При проведении рентгенографии очень важно, чтобы снимки делались в боковых и стандартных проекциях. Остеофиты, если они имеются, обязательно можно будет рассмотреть на таких изображениях. Кроме того, нужно визуализировать, какие именно участки позвоночника подвержены патологии.
Если картина не слишком ясна, то в дополнение назначается компьютерная томография. Своевременная и правильная диагностика позволяет выявить болезнь на ранней стадии и начать адекватное лечение.
Лечение
Так же как и диагностика, лечение позвоночника тоже должно быть комплексным. Благодаря этому можно добиться отличных результатов и предотвратить необратимые изменения. Терапия, ее интенсивность и продолжительность напрямую зависит от локализации патологии, стадии заболевания и степени повреждения нервной системы.
Медикаментозная терапия
Она, в первую очередь, направлена на купирование болевого синдрома с целью обеспечить пациенту нормальный уровень жизни. Кроме того, и это тоже немаловажно, надо одновременно принимать препараты, снимающие воспалительный процесс с поврежденных окончаний нервных волокон.
Для этого назначаются противовоспалительные средства. Их цель снять воспаление, боль и отечность. Среди подобных препаратов отлично зарекомендовали себя Нимесулид и Диклофенак.
Для того чтобы заболевание перестало прогрессировать и процессы повреждения хрящей остановились, нужно принимать хондропротекторы. Благодаря ним так же запускаются процессы регенерации хрящевой ткани и улучшения кровообращения.
Физиотерапия
Отдельные ее процедуры — это великолепное средство предотвращения возникновения остеофитов на позвонках. В частности, широкое распространение получила специальная гимнастика, которая подбирается индивидуально для каждого пациента. Особенно эффективна она при чередовании с сеансами массажа. После таких манипуляций не только снимаются болевые ощущения, но и нормализуется двигательная активность позвоночника.
Гимнастика эффективна так же тем, что специальные упражнения позволяют усилить мышечный корсет, который будет поддерживать позвоночник в нужном положении. А уже при правильном положении позвоночника отдельные позвонки будут сохранять правильную подвижность.
Очень важно, чтобы комплекс упражнений при спондилезе спондилез пояснично-крестцового отдела позвоночника не включал в себя движений с запрокидыванием головы назад и чрезмерными перегибами поясницы.
Иглоукалывание
Иглоукалывание, проведенное грамотным специалистом, позволяет быстро избавиться от боли и дискомфорта в пораженной области позвоночника. Даже самый острый приступ боли легко снимается при проведении сеанса такой процедуры. Эффективен этот метод так же при защемлении нервов и в период острого воспалительного процесса.
Только совокупность всех этих методов позволяет поддерживать самочувствие пациента на должном уровне, а так же свести к минимуму появления деформационных процессов в позвоночнике.
Прогноз для жизни пациента, как правило, благоприятный, особенно если заболевание удалось диагностировать на ранней стадии, когда еще не произошло необратимых процессов. Спондилез пояснично-крестцового отдела позвоночника развивается очень медленно, поэтому медикаментозно его можно очень долго удерживать на одном уровне, исключая прогресс. Здесь самое главное — точное соблюдение врачебных рекомендаций и профилактика.
Профилактика
Очень важно избегать переохлаждений организма в холодное время года. Немаловажное значение играет нормализация массы тела, ведь избыток веса дает колоссальную нагрузку на позвоночник. Для того чтобы привести в порядок своей вес, рекомендуют придерживаться специальной диеты.
Гимнастика должна стать обязательной, и делать ее придется каждый день. При этом она не должна содержать никаких силовых нагрузок.
Только неукоснительное соблюдение всех предписаний лечащего врача поможет нормализовать свое состояние при спондилезе пояснично-крестцового отдела позвоночника и вести полноценную жизнь. Так как данное заболевание можно классифицировать как хроническое, визиты к врачу должны производиться на регулярной основе. Во время таких обследований проводится рентгенография, корректируется выбор лекарственных препаратов.
Поясничный спондилез – симптомы и лечение
Что такое поясничный спондилез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пинаева Н. В., невролога со стажем в 23 года.


Определение болезни. Причины заболевания
Поясничный спондилёз — осложнение дегенеративных заболеваний позвоночника, которое проявляется изменениями костно-связочных структур поясничного отдела.
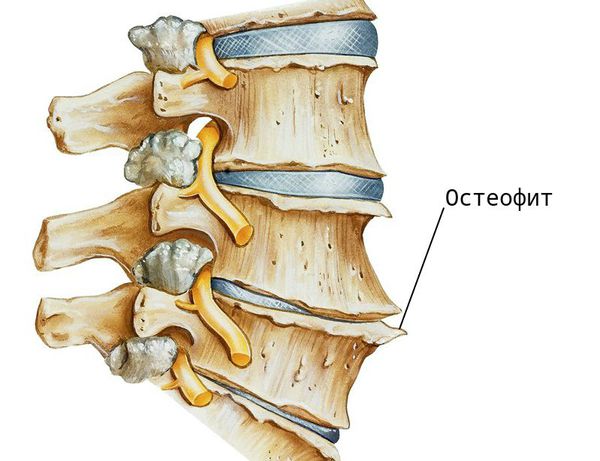
При заболевании на поверхности костной ткани образуются остеофиты — наросты в виде выступов и шипов. К основным причинам их появления относятся деформирующие нагрузки и нарушение обмена кальция в костной ткани.
Заболевание ограничивает движение в поражённом сегменте и причиняет боль. Её характер может быть различным: от периодического дискомфорта в области поясницы и парестезий (“мурашек“ в ногах, “ложной хромоты“) до частых простреливающих приступов и полной обездвиженности нижних конечностей. Эти симптомы могут возникать и при других заболеваниях, поэтому для постановки диагноза следует обратиться к специалисту — врачу-неврологу.
Согласно исследованию, проведённому в Германии в 2007 году:
- боль в спине регулярно испытывают 31,7 % населения, а хотя бы раз в течение года — 76 %;
- примерно 7 % людей на момент исследования страдали от выраженной боли в спине, а у 9 % она значительно затрудняла движения;
- боли в спине хотя бы раз в течение жизни испытывали 85,5 % опрошенных;
- боли в поясничном отделе позвоночника составляют 52,9 % от всех болей в спине [1] .
В России боли в нижней части спины составляют до 76 % всех случаев обращений за медицинской помощью и 72 % дней временной нетрудоспособности [2] .
У кого чаще всего обнаруживают такую болезнь
Как правило, спондилёз поражает людей старше 40 лет (преимущественно мужчин), однако в последнее время заболевание всё чаще встречаются среди молодёжи. Это вызвано тем, что всё больше молодых людей страдает от патологического искривления позвоночника. В группе риска по развитию спондилёза находятся спортсмены, парикмахеры, продавцы, строители, фермеры, музыканты и люди, чья деятельность связана не только с поднятием тяжестей, но и с вынужденной неудобной позой.
Основные факторы развития спондиллёза:
- Питание — недостаток фруктов и овощей при избытке жиров и углеводов.
- Малоподвижный образ жизни в сочетании с эпизодическими физическими нагрузками. Во время сезонных работ на даче или при редких посещениях спортивного зала могут возникнуть микротравмы, которые приводят к разрушению связочного аппарата. В дальнейшем для компенсации этого дефекта разрастается костная ткань.
- Врождённые заболевания суставов, травмы, метаболические, аутоиммунные и эндокринные расстройства, такие как сахарный диабет, ревматоидные нарушения и снижение функции яичников при менопаузе.
Кроме того, в организме постоянно идут два противоположных процесса: образование новых клеток и отмирание старых. Соответственно, спондилёз возникает, если механическое воздействие на хрящ больше, чем он может выдержать, и/или он разрушается быстрее, чем восстанавливается.
Симптомы поясничного спондилеза
Клиническая картина
Основной симптом спондилёза — боль в области поражённых позвонков. На начальных стадиях она возникает нечасто и проходит самостоятельно или при незначительном терапевтическом воздействии. В дальнейшем пациенту может потребоваться интенсивное лечение с большими дозами лекарственных препаратов.
Другой тревожный симптом — хруст при движениях в поражённых сегментах. Он появляется из-за патологического соприкосновения сочленений и костных разрастаний.
Деформирующий спондилёз
На запущенных стадиях в результате грубой деформации позвоночника возникает ограничение движений, вплоть до их отсутствия в поражённых отделах и частичного или полного обездвиживания конечности.
Давление костно-мышечных структур на нервные корешки часто уменьшает или наоборот усиливает чувствительность. При этом возникает онемение или ощущение, похожее на ожог крапивы.
Патогенез поясничного спондилеза
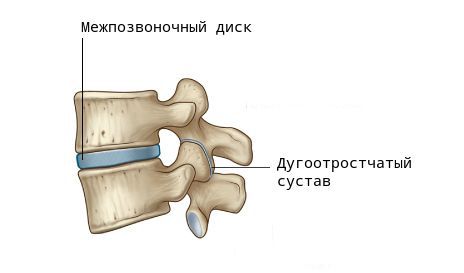
При ходьбе, беге, прыжках и других движениях возникают толчки и сотрясения, воздействующие на позвоночник. В норме межпозвоночные диски (МПД) и мелкие дугоотростчатые (фасеточные) суставы смягчают их и обеспечивают подвижность шейного и поясничного отделов.
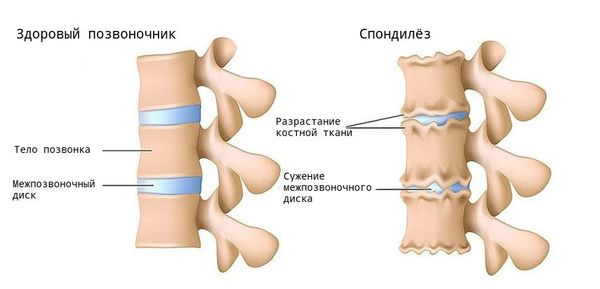
Но уже после 20 лет в сосудах начинаются возрастные изменения, постепенно ухудшается кровоснабжение. МПД теряют эластичность, нарушаются механизмы их регенерации [5] . Кроме того, в хряще (диске) снижается уровень гликозамингликанов: хондроитинсульфата, кератансульфата, гиалуроновой кислоты. Это приводит к постепенному обезвоживанию хряща, вторичному “сморщиванию” и последующему разрушению. Такой диск хуже выдерживает нагрузку, сдавливается и не выполняет свои функции.
Помимо этого, при деградации хрящевой ткани, нарушается выделение цитокинов — молекул, обеспечивающих передачу сигналов между клетками. В результате образуются аутоантитела (соединения, которые борются против клеток организма), и возникает местное воспаление. В ответ на это костная ткань разрастается — формируются остеофиты. Организм “выращивает” их для защиты, чтобы ограничить движения в позвоночнике и уменьшить нагрузку. Выраженные остеофитные комплексы могут обездвижить некоторые отделы, а их воздействие на окружающие мягкие ткани вызывает боль.
Классификация и стадии развития поясничного спондилеза
Виды спондиллёза по происхождению:
- травматический;
- дегенеративный;
- воспалительный.
Степень тяжести спондилёза оценивают по критериям Minesterium fur Gesundheitswesen. Важный показатель для оценки — высота МПД (у плотнение дисков со временем приводит к её уменьшению):
- 0-я стадия — норма, МПД не уменьшены;
- 1-я стадия — минимальный спондилёз, незначительное снижение высоты МПД и/или малые (до 2 мм) единичные передние или боковые остеофиты;
- 2-я стадия — умеренный спондилёз, снижение высоты МПД (не менее 50 % от высоты одного из смежных незатронутых дисков) и/или остеофиты размером 3-5 мм передний или боковой, 1-2 мм задний;
- 3-я стадия — тяжёлый спондилёз, значительное снижение высоты МПД (> 50 %), и/или крупные остеофиты (> 5 мм передний или боковой, > 2 мм задний).
Осложнения поясничного спондилеза
Чем опасно заболевание
Самое распространённое осложнение поясничного спондилёза — это деформация позвоночного столба, которая приводит к выраженному ограничению движений в нём. Часто пациенты не могут совершить даже элементарные действия, например наклонить туловище вперёд и в сторону или самостоятельно завязать шнурки.
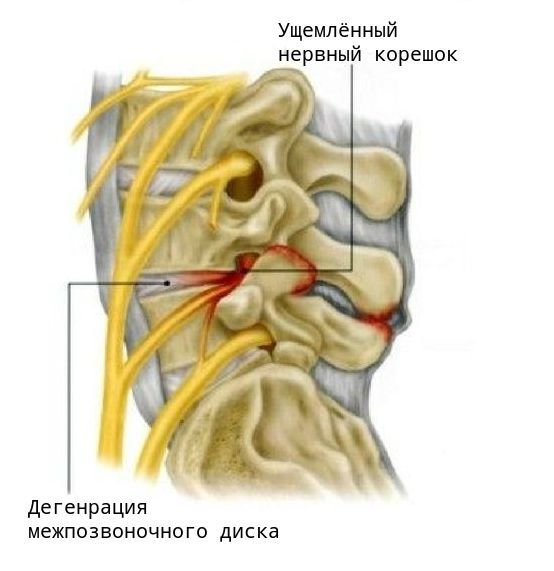
Но самое грозное осложнение спондилёза — это корешковый синдром, возникающий в результате сдавливания спинномозговых корешков . В зависимости от степени поражения корешка это могут быть различные чувствительные, двигательные и трофические нарушения, вплоть до полной парализации конечности и нарушения функций тазовых органов.
Первым и наиболее характерным проявлением корешкового синдрома является боль в месте сдавления корешка и по ходу соответствующего ему нерва. Болевые ощущения распространяются от позвоночника к ноге. Боль обычно интенсивная, пронизывающая и, как правило, односторонняя. Она возникает в виде “прострелов” в области позвоночника с “отдачей” в разные части тела, либо может быть постоянной, усиливающейся при неосторожном движении, наклоне, подъёме тяжести, даже при кашле или во время чихания.
Приступ боли при корешковом синдроме может быть спровоцирован физическим или эмоциональным напряжением, переохлаждением. Другие проявления синдрома — нарушения чувствительности по ходу определённого нерва, снижение силы мышц и их гипотрофия.
Диагностика поясничного спондилеза
Основной метод диагностики — это рентгенография: на снимках заметно снижение высоты позвоночных дисков, деформация, наличие остеофитов. В зависимости от степени развития заболевания эти признаки прогрессивно увеличиваются.
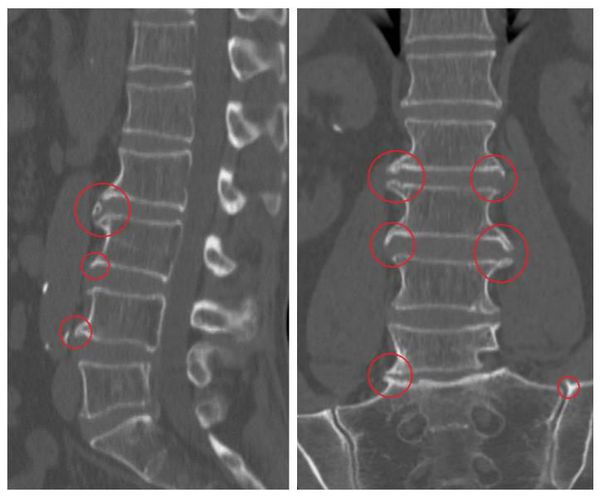
Диагностика спондилёза не вызывает сложностей, гораздо труднее определить первичную причину патологии. Для этого проводят следующие обследования:
- анализ крови на воспалительные, ревматические, эндокринологические и обменные процессы;
- при поражении нервных корешков рекомендовано проведение магнитно-резонансной томографии (МРТ) позвоночника, а также электронейромиографии (ЭНМГ) вовлечённых конечностей.
В зависимости от стадии заболевания рентгенологические признаки выражены в разной степени:
- Сомнительные рентгенологические признаки.
- Минимальные изменения (небольшое снижение высоты дисков, единичные остеофиты).
- Умеренные проявления (умеренное снижение высоты дисков, множественные остеофиты).
- Выраженные изменения (практически полное отсутствие диска, грубые остеофитные комплексы).
Лечение поясничного спондилеза
Консервативные методы лечения при спондилёзе позвоночника
Лечение спондилёза можно разделить на две группы, которые будут зависеть от фазы заболевания:
1. Острая. Медикаментозное лечение спондилёза позвоночника проводится нестероидными противовоспалительными препаратами (НПВС), миорелаксантами и витаминами группы В. Терапия может приводить к побочным эффектам со стороны желудочно-кишечного тракта, поэтому необходимо принимать препараты, регулирующие кислотность (омез, омепразол, нольпаза и др.). На данной стадии эффективным будет физиотерапевтическое лечение: магнитотерапия, лазеротерапия, лечение электрическим током, рефлексотерапия.
2. Хроническая. При хронической боли в спине к лечению добавляют антидепрессанты, слабые опиоиды (Трамадол), препараты капсаицина [6] . Применение антидепрессантов обусловлено тесной связью между хронической болью и депрессией: по разным данным, депрессией страдают 30-87 % пациентов.
Также рекомендованы следующие методы:
- Лечебная физкультура (ЛФК) при спондилёзе. Не стоит путать её с фитнесом или со спортом — спортивные нагрузки и некоторые упражнения не всегда полезны для организма. Индивидуальный комплекс упражнений составляет врач ЛФК, делая акцент на укрепление и растяжение мышц. Если возможности подобрать данный комплекс с дипломированным специалистом нет, то можно проконсультироваться с неврологом по основным полезным и нежелательным видам физической активности.

- Хондропротекторы. Существует целый ряд препаратов, содержащих в себе основные компоненты хрящевой ткани: хондроитины, глюкозамины, гиалуроновую кислоту. В нашей стране и странах СНГ популярен препарат Алфлутоп с экстрактом из морских организмов. По заявлению производителей, он стимулирует регенерацию интерстициальной ткани и тканей суставного хряща. (В некоторых российских исследованиях есть данные об ослаблении болевого синдрома или полном его устранении, уменьшение контрактур при внутримышечном использовании [9] . Однако клинических доказательств эффективности препарата недостаточно, а эксперты отмечают, что хондропротекторы не имеют значительного преимущества в сравнении с плацебо [4] — Прим. ред.).
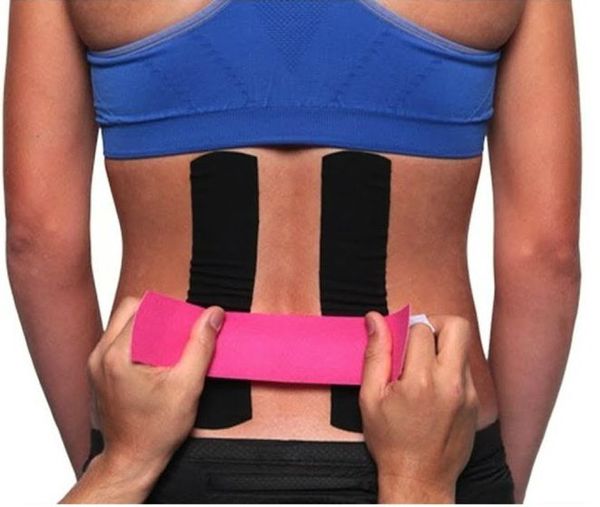
- Кинезиотейпирование — наложение специального эластичного пластыря (тейпа) на поражённые участки тела. Эластичный тейп, приклеенный к коже, приподнимает её и приводит к образованию складок. Таким образом, увеличивается расстояние между кожей и мышечной тканью. Происходит уменьшение давления на сосуды, расположенные в этой области, их просвет расширяется, это вызывает улучшение местного кровообращения и лимфооттока [10] . (Согласно данным современных исследований, метод кинезиотейпирования не приносит существенной пользы, либо его эффект слишком мал, чтобы быть клинически значимым [11] — Прим. ред.).
Для улучшения состояния важно лечить сопутствующие патологии, которые способны вызывать обострение спондилёза.
Ношение бандажа при болезнях позвоночника
Бандажом обычно называют ортопедические приспособления для беременных и назначаемые пациентам после операции. Их применение при спондилёзе не несёт лечебного эффекта, так как они недостаточно фиксируют позвоночник.
Ношение ортопедического корсета показано в острый период, при болевом синдроме и после операции. Однако необходимо избегать длительного применения, так как это может вызвать атрофию мышц от бездействия, уменьшить их опорную функцию и усугубить симптомы в дальнейшем. Ношение корсета, как и другое лечение, назначает врач.
Мануальная терапия
Мануальная терапия может использоваться для уменьшения боли в комплексном лечении спондилёза и устранения блока в позвоночно-двигательном сегменте [3] .
При выраженном спондилёзе мануальная терапия противопоказана, так как может травмировать нервные структуры: нервные корешки и спинной мозг. Выбор конкретной техники проводится индивидуально лечащим врачом в зависимости от ситуации пациента [8] .
Иглоукалывание
Иглорефлексотерапия применяется для усиления лекарственной терапии в составе комплексного лечения. Её эффективность подтверждена клиническими исследованиями, однако они проводились на ограниченных группах пациентов и недостаточно контролировались, поэтому об окончательной доказанности метода говорить нельзя [3] [12] .
Диета
Для профилактики развития спондилёза рекомендуется питание, сбалансированное как по составу, так и по калорийности. Применение только диетотерапии может помочь при избытке или дефиците веса, но выраженного эффекта на развитие спондилёза не окажет. Эффективен комплекс мероприятий: ортопедическая коррекция, лечебная физкультура и лечение сопутствующих заболеваний [3] .
Операция по удалению остеофитов
В случае неэффективности консервативной терапии проводят хирургическое лечение — операцию на позвоночнике. Необходимость операции и тактику проведения определяет нейрохирург, к которому направляет лечащий врач.
Хирургическое вмешательство показано, если:
- есть явные признаки защемления нервного ствола межпозвонковым диском или костным отростком;
- определено сдавление спинного мозга;
- без операции произойдет непоправимое повреждение участков нервной системы;
- хроническая боль не устраняется другими методами.
Важно знать, что операция не приведёт к полному излечению, она только предотвратит дальнейшее ухудшение. Возможны следующих типы хирургических вмешательств:
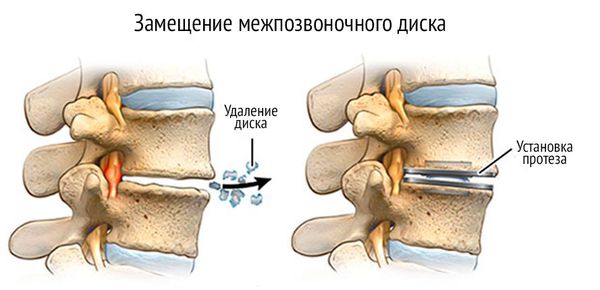
- Передняя дискэктомия — частичное или полное удаление поражённого межпозвоночного диска. Метод применяют, если деформированный межпозвоночный диск давит на нерв.
- Декомпрессионная ламинэктомия — удаление дужки одного или нескольких позвонков с целью уменьшения давления костной ткани на спинной мозг.
- Протезирование позвоночного диска — метод, при котором изношенный диск заменяют искусственным. Поврежденный диск удаляется и при помощи специальных высокоточных инструментов, а в межтеловый промежуток вставляется имплант.
После операции важную роль играет лечебная физкультура. Она помогает преодолеть атрофию мышц и нормализует кровообращение. Комплекс упражнений ЛФК подбирают в зависимости от степени и характера оперативного вмешательства и времени, прошедшего после него, а также возраста больного и состояния его сердечно-сосудистой системы.
Прогноз. Профилактика
Болевой синдром даже на ранних стадиях значительно снижает качество жизни, а со временем прогрессирующие корешковые синдромы, уменьшение гибкости и ограничение движений в позвоночнике могут стать причиной инвалидности.
На данный момент не существует способа полностью излечить дегенеративные заболевания позвоночника. Снятие болевого синдрома — это лишь временное симптоматическое облегчение. Основная же задача заключается в приостановлении дальнейшего процесса разрушения.
Добиться этого можно лишь регулярными лечебно-профилактическими мероприятиями:
- вести здоровый образ жизни (не нагружать позвоночник, правильно и полноценно питаться, умеренно заниматься физкультурой и спортом);
- своевременно обращаться к врачу и соблюдать его рекомендации;
- при необходимости проходить профилактические курсы лечения.


