Синдром крестцово-подвздошного сочленения (боли в крестцово-подвздошном суставе)
Что такое крестцово-подвздошное сочленение (КПС)?
О так называемом крестцово-подвздошном сочленении, сокращенно КПС, большинство людей узнают лишь тогда, когда начинаются боли в нижней части спины. Этот сустав величиной с ладонь соединяет в тазу нижний отдел позвоночника с обеими тазовыми костями. Положение в теле дало суставу его название: этот сустав находится между тазовой костью (Ilium) и крестцом (Sakrum) и поэтому его часто называют тазово-крестцовым суставом. Крестцово-подвздошное сочленение – это не только наименее известный сустав нашего тела, но и самый малоподвижный. В отличие от «типичных» суставов, таких как коленный, локтевой или же плечевой, КПС имеет сравнительно малый диапазон движения. Это тугой сустав с узкой полостью. Две граничащие друг с другом поверхности сустава соединяются каждая со связками из волокнистого хряща. При беге или при других видах спорта вроде футбола или гандбола, которые включают интенсивные беговые нагрузки, при отталкивании стопы действуют огромные силы. При этом КПС выступает как своего рода противоударный амортизатор, который смягчает входящие нагрузки и направляет их дальше в позвоночник. Даже малейшие смещения в этой чувствительной структуре по имени КПС при определенных обстоятельствах могут вызвать сильные боли в спине: диагноз – блокада КПС. При рождении ребенка КПС матери имеет совершенно специальное значение. Благодаря нутационному движению (мелкие движения крестцовой кости по отношению к тазовой) и связанное с этим растяжение лонного сочленения увеличивается тазовое кольцо. Это важно для прохождения головки плода при родах.

Очень часто боли исходят из крестцово-подвздошного сочленения (КПС)
Практически каждый человек (90%) хотя бы раз в жизни страдает от мучительного феномена болей в спине. Примерно каждый третий немец более или менее регулярно жалуется на боли в спине. При этом боли в нижнем отделе позвоночника наиболее частые. Во многих случаях боли исходят из крестцово-подвздошного сочленения (КПС). Примерно от 60 до 80% всего населения хотя бы один раз в жизни испытывает блок КПС с локальными мышечными спазмами в прилегающем пояснично-крестцовом отделе позвоночника (ПКО) и в ягодицах. Блок КПС может случиться в любом возрасте и затрагивает как мужчин, так и женщин в равной мере.
Сустав КПС также может быть затронут артрозом
Так как связки очень тугие, а суставные поверхности способны выносить лишь небольшую нагрузку, это приводит к чрезмерным нагрузкам (например, в спорте), при тянущих и давящих воздействиях на связочный аппарат сустава (например, при подъеме тяжестей или лишнем весе), из-за неправильной позы сидя или других факторов может привести к раздражению, изнашиванию или другим острым или хроническим воспалениям этих суставных поверхностей. Мы в таких случаях говорим о синдроме крестцово-подвздошного сочленения. При резких движениях, падениях (сюда же относится и внезапный шаг ногой «в пустоту») или при скручивании таза могут случиться вывихи и переломы крестцово-подвздошного сочленения. Кроме того, суставы КПС очень часто бывают затронуты при болезни Бехтерева. Сустав КПС также может быть затронут артрозом. А еще в суставе может случиться так называемый блок КПС. В этом случае происходит защемление в суставе.
Изменения или заболевания позвоночника сами по себе могут повышать нагрузку на КПС и вызывывать боли, например, соскальзывание позвонков, нестабильность, межпозвоночная грыжа, артроз, особенно после операций на позвоночнике. Кроме того, переломы костей, опухоли или инфекции также могут быть причиной.
Симптомами могут быть не только боли в спине
Ведущий симптом при блоке КПС – это боль в спине, которую часто описывают как глубоко поясничную (глубоко люмбальную). Актуальные исследования относят около 25% всех хронических болей спины на КПС. Хронические боли в КПС пациенты локализовывают преимущественно как боли в боковых частях таза и/или в паховой области. Некоторые пациенты говорят о болях в нижней части живота, которые возникают из-за напряжения крестцово-подвздошной мышцы. Часто боли отдают в область ягодиц, в пах и в пояснично-крестцовый отдел. Также наблюдаются такие неприятные ощущения как чувство «ползания насекомых по коже». Даже боли в колене могут быть симптомом блока КПС. Боли в спине, вызванные заболеваниями КПС, в течение дня нарастают. Особенно болезненны подъем, повороты, подъем тяжелых предметов и долгое стояние.

Диагноз синдром КПС
Именно потому, что синдром КПС не вызывает однозначных типичных жалоб, диагноз зачастую ставится поздно, и больной долго не получает никакого лечения или получает неподходящее лечение. Другими словами: диагностика заболеваний КПС требует глубоких профессиональных знаний. Именно поэтому блоком КПС должен заниматься врач-специалист по заболеваниям позвоночника. Осмотр тела пациента включает тест на болезненность при простукивании.
Метод исследования – это так называемые симптомы Меннеля. Пациент лежит на животе, врач рукой фиксирует крестцово-подвздошный сустав. Другой рукой он поднимает ногу пациента. Если пациент при этом чувствует боль, то симптом Меннеля позитивный и указывает на синдром КПС.
Кроме того, существует также тест Патрика, когда пациент лежит на спине. Пациент подводит правую пятку к левому колену и опускает согнутую правую ногу вправо. Затем тест проводится на другую сторону. При болях или ограниченной подвижности это указывает на участие тазобедренного или крестцово-подвздошного суставов.
Такие методы визуализации как КТ или МРТ могут помочь поставить диагноз.
Но только их недостаточно. Последнее разъяснение, идет ли речь о синдроме КПС, дает целенаправленное введение обезболивающих, а именно напрямую в крестцово-подвздошное сочленение. Если боль быстро исчезла, то это явно указывает на заболевание.
Существует много возможностей снять блок сустава
В большинстве случаев жалобы на состояние КПС проходят быстро и сами собой. Поэтому зачастую достаточно на несколько дней снизить физическую нагрузку и принимать обезболивающие. Принципиально можно сказать, что есть много путей снять блок КПС. Начальное физиотерапевтическое лечение с применением специальных упражнений для КПС – это разумное начало терапии. Также лечение теплом может оказаться полезным и смягчить жалобы со стороны КПС. Специально подготовленные врачи или физиотерапевты могут с помощью мануальной терапии снять блокаду сустава. При этом применяются две различные методики. При мобилизации (разработке сустава) подвижность затронутого сустава улучшается с помощью его осторожного вытяжения. При манипуляции лечат вновь возникший синдром КПС путем коротких силовых воздействий (импульсов) на сустав. Манипуляции в Германии могут проводить только врачи.
При так называемой инфильтрационной терапии врач вводит обезболивающие медикаменты (локальный анестетик) прямо в место возникновения боли. Локальный анестетик вводится или в связочный аппарат крестцово-подвздошного сустава или напрямую в суставную щель. Наряду с местной анестезией (инфильтрация) могут быть введены противовоспалительные и обезболивающие глюкокортикоиды, например, кортизон. Денервация под контролем преобразователя изображений позволяет успокоить раздраженные нервы (ветви спинального нерва). И наконец, последнее по очереди, но не по важности: если все эти меры не помогают или помогают недостаточно, значит, в современную концепцию лечения входит обездвижение затронутого болезнью сегмента.
Прогноз – так вы нарастите здоровую мускулатуру
Когда после успешного лечения боль прошла, то пациент, естественно, спрашивает себя: «А что же теперь? Могу ли я жить прежней жизнью?» И тут надо сказать следующее: после лечения пациент должен усвоить долгосрочное поведение в повседневной жизни и на отдыхе, которое дружественно к его спине. Только в этом случае эффект, достигнутый медицинским лечением, станет долгосрочным. Решающая роль принадлежит лечебной гимнастике.
Правильные упражнения способствуют наращиванию здоровой мускулатуры. Прежде всего рекомендовано развивать мускулатуру, стабилизирующую таз. Больные должны регулярно двигаться, чтобы активизировать выработку суставной смазки. Тот, кто долго сидит за письменным столом, должен приобрести стул с подвижной спинкой, регулярно вставать и растягивать позвоночник. Идеальный помощник – медицинское приложение на вашем компьютере.

Автор
Др. мед. Мунтер Сабарини
Врач-специалист, нейрохирургия
Avicenna Klinik в Берлине охотно поможет вам
С 2000 года клиника Avicenna Klinik находится в Берлине. Наши врачи, каждый в своей области (нейрохирургия, спинальная хирургия, анестезиология, ортопедия) имеют минимум 25 лет международного опыта.
Если вы хотите обратиться в нашу клинику с сильными болями в спине, межпозвоночной грыжей или с подозрением на грыжу, используйте следующий контакт:
Avicenna Klinik
Paulsborner Str. 2
10709 Berlin
Телефон: +49 30 236 08 30
Факс: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de
Вы можете позвонить нам в любое время, написать E-Mail или заполнить формуляр с просьбой перезвонить. Каждый пациент получает время для приема у врача в нашей клинике, который в любом случае является специалистом по заболеваниям позвоночника (нейрохирург). На основе данных МРТ (привезенных вами с собой или сделанных в нашей клинике) и подробного обследования врач обсудит с вами различные варианты терапии или операции. Вы также можете использовать опыт наших врачей только для получения их (второго) мнения.
Если вы решите пройти лечение и/или операцию у нас в Берлине, мы постараемся организовать ваше пребывание настолько приятным, насколько это возможно. В нашей клинике вы, как человек и пациент, находитесь в центре внимания. У нас вас ждет самое современное оборудование везде – от операционных до палат для пациентов.
Самые современные, щадящие, минимально инвазивные методы лечения – это ключевой элемент в нашей клинике. Совместно мы пытаемся найти подходящее лечение при ваших жалобах. Только после подробного разговора с пациентом, обследований и диагностики начинается собственно лечение. Таким образом, каждый пациент получает свое индивидуальное лечение.
Таким же важным, как оптимальное медицинское обслуживание, является для нас и индивидуальная человеческая забота. Во время пребывания в стационаре наш обслуживающий медицинский персонал находится в распоряжении пациентов круглосуточно. Кроме того, наши сотрудники могут общаться с пациентами на многих языках: английском, арабском, болгарском, русском, польском, турецком и французском. Мы заботимся о вашей безопасности, уважаем ваши пожелания, традиции и религию.
Наш коллектив состоит из высококвалифицированных специалистов. Все вместе они работают над тем, чтобы вы как можно быстрее вновь обрели здоровье.
Клиника имени Авиценны
Неважно, что спровоцировало у вас боли в спине, Грыжа межпозвоночного диска, Стеноз спинального канала, Соскальзывание позвонков (листез) или Перелом позвонка: у нас вы найдете подходящее вам лечение.
Сакроилеит
Сакроилеит – воспаление крестцово-подвздошного сустава. Сопровождается болями в нижней части спины. В зависимости от причины, характера и распространенности воспалительного процесса выделяют несколько форм сакроилеита, различающихся по симптомам и течению. Причиной развития сакроилеита может стать травма, длительная перегрузка сустава (например, при беременности, ношении тяжестей, сидячей работе) врожденные пороки развития (подвывих тазобедренного сустава), опухолевые процессы, обменные нарушения, а также различные инфекции, как неспецифические, так и специфические (сифилис, туберкулез, бруцеллез). Кроме того, сакроилеит может наблюдаться при целом ряде аутоиммунных заболеваний. При асептических сакроилеитах лечение консервативное, при гнойных – чаще хирургическое.
МКБ-10
- Классификация
- Неспецифический (гнойный) сакроилеит
- Сакроилеит при туберкулезе
- Сакроилеит при сифилисе
- Сакроилеит при бруцеллезе
- Асептический сакроилеит
- Сакроилеит неинфекционной природы
- Цены на лечение
Общие сведения
Сакроилеит (от лат. крестец os sacrum + подвздошная кость os ilium) – воспалительный процесс в области крестцово-подвздошного сустава. Может быть самостоятельным заболеванием или симптомом других болезней инфекционного или аутоиммунного характера. Обычно сакроилеит развивается с одной стороны. Двусторонний сакроилеит может наблюдаться при бруцеллезе (реже – при туберкулезе) и является постоянным симптомом при болезни Бехтерева. План лечения и прогноз зависит от формы и причин развития сакроилеита.
Крестцово-подвздошный сустав – малоподвижное сочленение, посредством которого таз соединяется с позвоночником при помощи ушковидных суставов, расположенных на боковых поверхностях крестца. Сустав удерживается за счет самых прочных связок человеческого тела – межкостных крестцово-поясничных связок, коротких широких пучков, которые с одной стороны прикрепляются к крестцу, а с другой к подвздошной бугристости.
Крестец – это второй снизу отдел позвоночника (ниже него находится копчик). У детей крестцовые позвонки располагаются отдельно друг от друга. Затем в возрасте 18-25 лет эти позвонки срастаются между собой, образуя единую массивную кость. При врожденных аномалиях развития (спина бифида) сращение может быть неполным.

Классификация
В зависимости от распространенности воспалительного процесса выделяют следующие виды сакроилеита: синовит (воспаление синовиальной оболочки), остеоартрит (воспаление суставных поверхностей) и панартрит (воспаление всех тканей сустава).
В зависимости от характера воспаления различают:
- неспецифический (гнойный) сакроилеит;
- специфический сакроилеит (при сифилисе, туберкулезе и бруцеллезе);
- асептический (инфекционно-аллергический) сакроилеит, развивающийся при аутоимунных заболеваниях;
- сакроилеит неинфекционной природы, обусловленный дегенеративно-дистрофическими процессами в области сустава (после травм, при перегрузках, обменных нарушениях и пороках развития) или воспалением крестцово-поясничной связки.
Неспецифический (гнойный) сакроилеит
Причиной возникновения сакроилеита может стать прорыв гнойного очага, остеомиелит или непосредственное инфицирование сустава при открытой травме. Гнойный сакроилеит обычно односторонний. Начало сакроилеита острое, наблюдается бурное течение с ознобом, значительным повышением температуры тела и резкими болями внизу живота и в спине на стороне поражения. Состояние больного с сакроилеитом быстро ухудшается, развивается тяжелая интоксикация.
Из-за боли пациент с сакроилеитом принимает вынужденное положение, сгибая ноги в тазобедренных и коленных суставах. При пальпации выявляется резкая болезненность в области крестцово-подвздошного сустава. Боли усиливаются при разгибании ноги на стороне поражения и давлении на крылья подвздошных костей. В анализах крови при гнойном сакроилеите определяется увеличение СОЭ и выраженный лейкоцитоз.
При слабо выраженных местных клинических проявлениях на ранних стадиях сакроилеит иногда принимают за острое инфекционное заболевание (особенно – у детей). Постановка диагноза сакроилеит также может быть затруднена из-за не слишком явной рентгенологической картины или позднего появления выраженных изменений на рентгенограмме. На рентгенограмме при сакроилеите может выявляться расширение суставной щели, а также умеренный остеопороз в области суставных отделов подвздошной кости и крестца.
Гной, скапливающийся в полости сустава, может прорываться в соседние органы и ткани, образуя гнойные затеки. В случае если затек формируется в полости таза, при ректальном исследовании определяется эластическое болезненное образование с участком флюктуации. При формировании затека в ягодичной области возникает отек и болезненность в области ягодицы. При проникновении гноя в позвоночный канал возможно поражение спинномозговых оболочек и спинного мозга.
Лечение гнойного сакроилеита проводится в условиях хирургического отделения. На ранних стадиях назначаются антибиотики, проводится дезинтоксикационная терапия. Формирование гнойного очага при сакроилеите является показанием для резекции сустава.
Сакроилеит при туберкулезе
Сакроилеит при туберкулезе наблюдается достаточно редко, как правило, протекает подостро или хронически. Инфекция обычно распространяется из первичного очага, который находится либо в крестце, либо в области суставных поверхностей подвздошной кости. Поражение может быть как односторонним, так и двусторонним.
Пациенты с сакроилеитом предъявляют жалобы на боли неясной локализации в области таза, а также по ходу седалищного нерва. У детей возможны отраженные боли в коленном и тазобедренном суставе. Наблюдается скованность, поскольку больные сакроилеитом стараются щадить пораженную область при движениях. В ряде случаев возможны вторичные деформации в виде сколиоза и уменьшения поясничного лордоза. При пальпации выявляется умеренная болезненность. Местная температура повышена при туберкулезном сакроилеите. Через некоторое время возникает инфильтрация мягких тканей над очагом воспаления.
В ¾ случаев туберкулезный сакроилеит осложняется формированием натечных абсцессов в области бедра. При этом почти половина натечников сопровождается образованием свищей. На рентгенограмме при сакроилеите определяется выраженная деструкция в области подвздошной кости или крестца. Секвестры могут занимать треть и более пораженной кости. Контуры сустава размыты, края изъедены. В некоторых случаях наблюдается частичное или полное исчезновение суставной щели.
Лечение сакроилеита проводится в условиях туберкулезного отделения. Выполняется иммобилизация, назначается специфическая консервативная терапия. В отдельных случаях туберкулезного сакроилеита показана хирургическая операция – резекция крестцово-подвздошного сочленения.
Сакроилеит при сифилисе
При вторичном сифилисе сакроилеит развивается редко и обычно протекает в виде артралгии, быстро проходящей под влиянием специфической антибиотикотерапии. При третичном сифилисе может наблюдаться гуммозный сакроилеит в виде синовита или остеоартрита. Отмечаются нерезкие боли (преимущественно ночные) и некоторая скованность из-за того, что пациент щадит пораженную область.
При синовите изменения на рентгенограмме не выявляются. При остеоартрите рентгенологическая картина может значительно различаться – от незначительных изменений до частичного или полного разрушения суставных поверхностей. Лечение сакроилеита специфическое, в условиях кожно-венерологического отделения. Следует отметить, что в настоящее время третичный сифилис встречается очень редко, поэтому такой сакроилеит относится к категории мало распространенных.
Сакроилеит при бруцеллезе
Обычно поражение суставов при бруцеллезе носит преходящий характер и протекает в виде летучих артралгий. Однако в некоторых случаях наблюдается стойкое, длительное, трудно поддающееся лечению воспаление в виде синовита, перепараартрита, артрита или остеоартрита. При этом сакроилеит наблюдается достаточно часто (42% от общего числа поражений суставов).
Сакроилеит при бруцеллезе может быть как односторонним, так и двусторонним. Пациент с сакроилеитом предъявляет жалобы на болезненность в крестцово-подвздошной области, усиливающуюся при движениях, особенно – при разгибании и сгибании позвоночника. Отмечается ригидность и скованность. Выявляется положительный симптом Ласега (симптом натяжения) – появление или усиление боли по задней поверхности бедра в момент, когда пациент поднимает выпрямленную ногу. На рентгенограмме при бруцеллезном сакроилеите изменений нет даже при наличии выраженной клинической симптоматики.
Лечение сакроилеита обычно консервативное. Проводится специфическая терапия с использованием нескольких антибиотиков, назначается вакцинотерапия в сочетании с противовоспалительными и симптоматическими средствами. При подостром и хроническом сакроилеите показана физиотерапия и санаторно-курортное лечение.
Асептический сакроилеит
Асептический сакроилеит может наблюдаться при многих ревматических заболеваниях, в том числе – при псориатическом артрите и болезни Рейтера. Двусторонний сакроилеит имеет особое диагностическое значение при болезни Бехтерева, поскольку рентгенологические изменения в обоих крестцово-подвздошных сочленениях в этом случае выявляются на начальных стадиях – еще до формирования сращений между позвонками. Характерная для сакроилеита рентгенологическая картина в таких случаях обеспечивает раннюю постановку диагноза и позволяет начать лечение в максимально благоприятный для этого период.
На первой стадии сакроилеита на рентгенограмме определяется умеренный субхондральный склероз и расширение суставной щели. Контуры сочленений нечеткие. На второй стадии сакроилеита субхондроз становится выраженным, суставная щель сужается, определяются единичные эрозии. На третьей формируется частичный, а на четвертой – полный анкилоз крестцово-подвздошных суставов.
Клинические проявления сакроилеита неяркие. Сакроилеит при болезни Бехтерева сопровождается слабой или умеренной болью в ягодицах, отдающей в бедро. Боли усиливаются в покое и ослабевают при движениях. Пациенты отмечают утреннюю скованность, исчезающую после физической нагрузки.
При выявлении характерных для сакролеита изменений на рентгеновских снимках проводится дополнительное обследование, включающее в себя специальные функциональные пробы, рентгенографию позвоночника и лабораторные исследования. При подтверждении диагноза сакроилеит назначается комплексная терапия: нестероидные противовоспалительные препараты, лечебная физкультура, физиотерапия, санаторно-курортное лечение.
Сакроилеит неинфекционной природы
Строго говоря, неинфекционные поражения крестцово-подвздошного сочленения не являются сакроилеитом, поскольку таких случаях наблюдаются либо артрозные изменения крестцово-подвздошном суставе, либо воспаление крестцово-подвздошной связки. Однако в клинической практике в подобных случаях нередко выставляется диагноз «сакроилеит неясной этиологии».
Такие патологические изменения могут быть обусловлены предшествующими травмами, постоянной перегрузкой сустава вследствие беременности, занятий спортом, ношения тяжестей или сидячей работы. Риск развития данной патологии возрастает при нарушении осанки (увеличении угла пояснично-крестцового перехода), клиновидном диске между крестцом и пятым поясничным позвонком, а также при незаращении дуги пятого поясничного позвонка.
Пациенты предъявляют жалобы на приступообразную или спонтанную боль в области крестца, обычно усиливающуюся при движениях, длительном стоянии, сидении или наклонах кпереди. Возможна иррадиация в поясницу, бедро или ягодицу. При осмотре выявляется слабая или умеренная болезненность в области поражения и некоторая скованность. В отдельных случаях развивается утиная походка (расшатывание из стороны в сторону при ходьбе). Патогномоничным является симптом Фергасона: пациент встает на стул сначала здоровой, а затем больной ногой, после чего сходит со стула, опуская сначала здоровую, а потом больную ногу. При этом возникает боль в области крестцово-подвздошного сочленения.
При артрозе на рентгенограмме наблюдается сужение суставной щели, остеосклероз и деформация сустава. При воспалении связки изменения отсутствуют. Лечение направлено на устранение воспаления и болей. Назначаются НПВП и физиотерапевтические процедуры, при выраженном болевом синдроме выполняются блокады. Больным рекомендуют ограничить физическую нагрузку. Беременным, страдающим сакроилеитом, показано ношение специальных бандажей для разгрузки пояснично-крестцового отдела.
Сакроилеит крестцово-подвздошного сочленения: общие сведения и обзор ключевых методов лечения
Сакроилеит крестцово-подвздошного сочленения – это локализованное воспаление, сопровождаемое болезненным дискомфорт в спине.
Причины возникновения и особенности патологии определяют несколько разновидностей, каждая из которых отличается симптоматической картиной и интенсивностью развития. Важно отметить, что сохраняется вероятность выявления воспаления в ситуации, когда у пациента имеется аутоиммунное заболевание различного типа.

Лечение носит преимущественно консервативный характер, однако, при интенсивном развитии гнойной формы может применяться оперативное вмешательство.
Общие сведения
Согласно медицинской практике, патология встречается в качестве симптоматического проявления, а в редких случаях – как отдельное заболевание.
Среди диагностированных случаев, воспаление является односторонним, однако, двусторонние могут встречаться при наличии бруцеллеза. Отдельно стоит заметить, что рассматриваемый вид патологического воспаления входит в перечень ключевой симптоматики болезни Бехтерева.
Особенности стратегии, а также прогнозы на выздоровление напрямую зависят от диагностируемой формы патологии и, конечно, с учетом причин ее развития.
Крестцово-подвздошный сустав – это малоподвижное соединение, выступающее в качестве ключевого звена между тазом и позвоночником. Сохранение естественного положения сустава достигается за счет прочности и надежности связочного аппарата.
Причины сакроилеита
В качестве причин воспаления, происходящего в суставных тканях, может выступать огромное количество факторов, среди которых:
- перенесенные физические травмы;
- повышенная нагрузка на отдел ОДА, вызванная профессиональными особенностями и прочими факторами;
- наличие врожденных отклонений в развитии тазобедренного сустава;
- сбой в обменных процессах;
- развитие новообразований, локализованных в области сочленения;
- инфекционные поражения;
- патологические изменения в тканях позвоночного столба;
- нарушения иммунитета.
Симптомы сакроилеита
Симптоматика является вариативной, однако, предполагает общие показатели. Степень проявления каждого симптома может быть различной и изменяться в соответствии с темпами развития и характером воспаления.
Среди общих симптомов сакроилеита выделяют:
- наличие и постепенное нарастание проявления интоксикации организма;
- значительное повышение температуры тела;
- появление дискомфорта в области ниже поясницы или живота;
- стремительное ухудшение самочувствия;
- скованность, сложность выполнения движений, в особенности, выпрямления/сгибания ноги со стороны поряженного сустава;
- изменение особенностей походки;
- ограничение подвижности сочленения с возможными проявлениями судорог.
Классификация сакроилеита
Согласно передовому опыту отечественных и зарубежных врачей, на практике различают два проявления:
- одностороннее;
- двустороннее.
С точки зрения клинической медицины, важно заметить, что патология преимущественно не является изолированным недугом. В большей части известных случаев, она развивается на фоне различного рода отклонений, что позволяет условно выделить несколько разновидностей сакроилеита крестцово-подвздошного сочленения.
Гнойный сакроилеит
Причиной развития является чрезмерное скопление гноя и его распространение по тканям. Поражение такого типа является преимущественно односторонним.
Начало воспаления характеризуется как острое, течение сопровождается ознобом и значительным увеличением температуры тела в совокупности с резкой болью, локализованной в нижней части живота и отдающей в спину. Общее самочувствие пациента достаточно интенсивно ухудшается, наблюдается развитие тяжелой формы интоксикации.
Испытываемые ощущения заставляют пациента принять определенное положение, предполагающее сгибание ног в тазу и коленях.
При первичной диагностике наблюдаются болезненные ощущения при пальпации в области развития проблемы, усиливающиеся при выполнении разгибания нижних конечностей.
Незначительные проявления симптомов на первичных стадиях развития патологии создают риск неправильной диагностики, что обусловлено течением острых инфекционных поражений.
Требуется обязательное хирургическое вмешательство. Все манипуляции сопровождаются использованием медикаментов (на ранних этапах – антибиотики в совокупности с препаратами для устранения интоксикации).
Туберкулезный сакроилеит
Сочетание с туберкулезом является достаточно редкой ситуацией, протекающих в подострой или даже хронической форме. Инфекционное поражение распространяется из первичного очага, локализированного либо в крестце, либо на поверхности сустава. Встречаются случаи как одностороннего, так и двустороннего поражения.
Болезнь представленного типа предполагает наличие таких жалоб от пациентов, как неясные ощущения, локализированные в области таза. В детском возрасте встречаются случаи, когда боль отражается в суставах нижних конечностей (тазобедренном и коленном). Могут присутствовать вторичные деформации.
В более чем 50% случаев, туберкулезная форма осложняется абсцессами, локализованными в области бедра. По итогам рентгенологического исследования прослеживается выраженная деструкция, локализованная в области подвздошной кости/крестца.
Устранение симптоматики реализуется в условиях туберкулезного стационара и предполагает иммобилизацию больного, сопровождающуюся специфическими консервативными методами. В редких случаях показано хирургическое вмешательство.
Сифилисный сакроилеит
Вторичный сифилис и сакроилеит – не часто встречающееся в медицинской практике сочетание, протекающее в форме артралгии, быстро излечиваемой действием антибиотиков.
Третичный сифилис зачастую сопровождается гуммозным сакроилеитом, выраженным синовитом или остеоартритом. У пациента могут наблюдаться относительно нерезкие боли в ночные часы, а также незначительная скованность, связанная с обереганием области локализации.
Рентгенограмма не дает желаемого результата, так как изменения с ее помощью – не выявляются.
Выздоровление реализуется в условиях кожно-венерологического отделения.
Бруцеллез характеризуется преходящим характером поражения тканей, что говорит о возможном появлении летучих артралгий. В ряде клинических случаев могут наблюдаться стойкие, длительные и при этом, трудно поддающиеся купированию воспалительные процессы, выражающиеся синовитом или артритами.
Тандем с бруцеллезом может иметь различную форму. Пациенты с такого рода диагнозом жалуются на наличие боли, сконцентрированной в области сочленения, которая может значительно усиливаться при выполнении различного рода движений.
Требуется консервативный подход, предполагающий сочетание специфической терапии с применением комплекса антибиотиков, вакцинацией и назначением ряда медикаментозных препаратов.
Асептический сакроилеит
Вполне обычное явление для ревматических заболеваний, в частности, артрита псориатического типа.
Рентгенологическое исследование обеспечивает возможность постановки диагноза на первых стадиях прогрессирования, что гарантирует успешные прогнозы на выздоровление.
Первичные стадии предполагают умеренное расширение щели сустава, с нечеткими контурами сочленения.
Вторая стадия предполагает ярко выраженность симптоматической картины, сопровождаемую сужением суставной щели и образованием единичных эрозий.
Третья и четвертая стадия предполагает частичный и полный анкилоз соответственно.
Симптомы сакроилеита представленного вида являются неяркими. Боли могут быть незначительной или умеренной интенсивности, отдающие в бедро, нарастание которых приходится на состояние покоя, а снижение – лишь при повышении двигательной активности.
Диагностическое обследование может потребовать дополнительные специфичные методы, в число которых входит лабораторное исследование.
Неинфекционный сакроилеит
Поражения крестцово-подвздошного сочленения неинфекционного происхождения не относятся к понятию «сакроилеит», однако, медицинская практика допускает постановку такого диагноза.
Изменения такого типа могут иметь ряд предпосылок, определить точный перечень которых – непросто. Вероятнее всего, патологии вызваны перенесенными травмами или систематическими перегрузками.
Среди жалоб отмечают спонтанные болезненные приступы, локализация которых приходится на область крестца. При совершении движений может наблюдаться усиление неприятных ощущений.
Основное направление лечения – устранение воспаления и болевых ощущений. В качестве терапевтических методов могут использоваться физиотерапевтические процедуры, прием комплекса медикаментозных препаратов и прочие решения, способные ускорить восстановление.
Особенности течения патологических процессов у детей
В раннем возрасте зачастую случается неверная диагностика с отсылкой на инфекционное поражение или острый аппендицит.
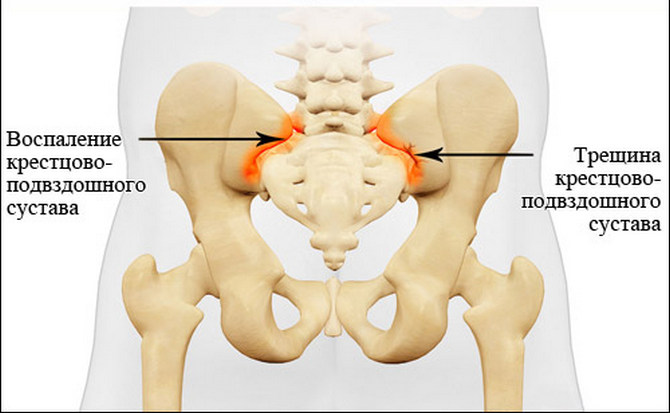
У детей могут наблюдаться такие симптомы сакроилеита, как:
- нарушение работы ЖКТ;
- достаточно сильная боль в спине, отдающая в суставы нижней конечности;
- спазмы спинного мышечного каркаса;
- умеренное повышение температуры тела.
Кроме того, стоит обратить особое внимание на проявление симптоматики, характерной для интоксикации организма, предполагающей:
- озноб;
- повышенное потоотделение;
- потерю аппетита;
- головные боли и нарушения работы вестибулярного аппарата;
- замедление мыслительной деятельности.
Диагностика сакроилеита
Вся диагностическая методика рассматриваемого заболевания заключена в изучении клинических проявлений, выявляемых в ходе осмотра пациента. Уточняющим дополнением могут послужить результаты дополнительных методов исследования, важнейшим среди которых принято считать рентген.
В качестве диагностических критериев определяют:
- интенсивность и характер проявления имеющихся симптомов;
- ночные пробуждения из-за испытываемого дискомфорта;
- наличие/отсутствие боли в грудном отделе позвоночного столба;
- изучение имеющихся воспалений;
- анамнез пациента, с учетом разноплановых факторов.
Главными клиническими признаками при этом остаются:
- степень ограничение подвижности в области пораженной зоны;
- изменения, нарушения осанки и интенсивность их проявления.
Степени сакроилеита
Определение степени патологии происходит с учетом собранного анамнеза, а также полученных результатов рентгенологического исследования, позволяющих определить не только очаг, но и интенсивность распространения воспаления.
Рассмотрим основные показатели, характерные для каждой степени.
1 степень сакроилеита
Симптоматика слабо выражена. На снимке невозможно отследить какие-либо изменения.
2 степень сакроилеита
Очертания сустава крайне нечеткие, можно даже сказать размытые.
Наблюдается существенное уплотнение костной ткани, многочисленные эрозии.
3 степень сакроилеита
Сужение суставной щели заметно усиливается, признаки анкилоза усиливаются (потери подвижности).
При гнойном типе поражений, костная ткань теряет плотность, создавая предпосылки для развития остеопороза.
4 степень сакроилеита
Щель сустава полностью пропадает, случается окончательное сращение костных тканей, сопровождаемое деструкцией их структуры.
Очертания сустава становятся крайне неровными.
Лечение сакроилеита
Главная цель – устранение причины развития воспаления.
Работа с пациентом предполагает применение в основном консервативных методов, однако, может использоваться и хирургические вмешательства (при гнойных формах), предполагающие вскрытие гнойного очага и удаление пораженных тканей.
Используемые методы, объем и длительность лечебных процедур определяются по результатам подтверждения диагноза, в индивидуальном порядке, с учетом имеющихся особенностей конкретного больного.
Медикаментозное лечение сакроилеита
Применяются различные группы препаратов, в числе которых могут быть обезболивающие, гормональные/негормональные противовоспалительные средства (НПВС), иммуномодуляторы, а также антибиотики широкого спектра и хондропротекторы.
Особое внимание необходимо уделить хондропротекторам, действие которых позволяет ускорить регенерацию и обеспечить качественное восстановление суставных тканей.
Физиотерапия
Физиотерапевтические методики применяются исключительно в совокупности с использованием медикаментозных препаратов. Комплекс такого рода позволяет ограничить изменения, происходящие в тканях сустава, что также способствует сохранению его подвижности.
Острый и подострый период предполагает применение таких методик, как электрофорез и ультрафонофорез, реализуемые с применением лекарственных средств.
Среди прочих процедур, применяемых в ходе восстановления, можно отметить воздействие магнитами, лазерным или инфракрасным излучением, массажи, и прочие специфичные терапии (грязелечение, парофинотерапия и пр.).
Опасность и прогнозы
Болезнь крайне редко выступает в качестве самостоятельной патологии, являясь в большинстве известных случаев симптомом. Отсутствие своевременной диагностики может привести к резкому ухудшению подвижности позвоночного столба. Существуют реальные риски достижения ситуации полной неподвижности и инвалидизации пациента.
Своевременное устранение патологически опасных для суставных тканей причин и применение правильной терапии предначертает благоприятные прогнозы.
Методика и сроки лечения определяются с учетом имеющейся клинической картины и особенностей конкретного пациента.
Профилактика сакроилеита
Всем известно, что заниматься лечением любого заболевания стоит своевременно, на первичных этапах его прогрессирования, а лучше – задолго до его появления, что может быть реальным благодаря соблюдению профилактических мер, к которым принято относить:
- слежение за общим состоянием здоровья, отслеживание самочувствия;
- своевременное, полноценное лечение инфекций различного типа;
- предохранение организма от получения перегрева/переохлаждения;
- создание условий для укрепления и поддержания оптимального уровня иммунитета.
Помните о пользе ведения активного образа жизни, следите за сбалансированностью ежедневного рациона питания и наслаждайтесь всеми прелестями жизни, без необходимости борьбы с различными заболеваниями.
Откажитесь от самолечения и при появлении каких-либо симптомов, пожалуйста, обращайтесь за квалифицированной медицинской помощью.
Сакроилеит
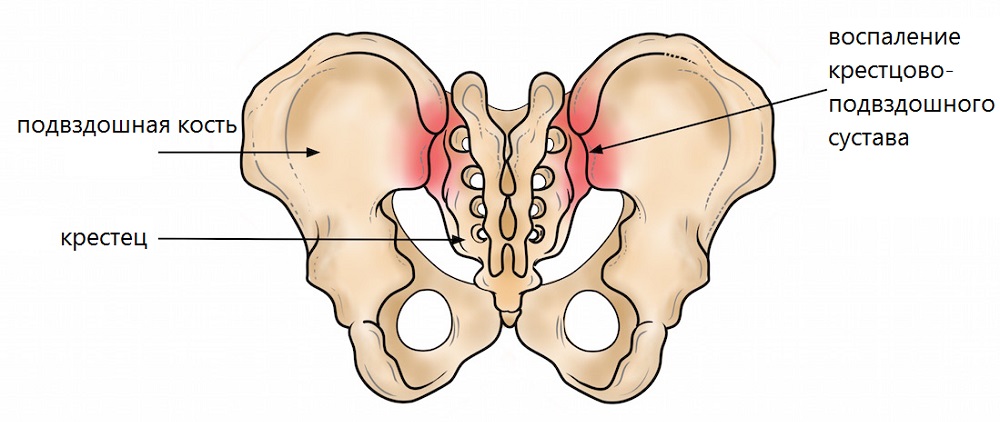
Сакроилеит — это состояние, характеризующееся воспалением крестцово-подвздошного сустава и болью. Крестцово-подвздошный сустав (КПС) является одним из самых больших суставов в человеческом теле. Дисфункция КПС может приводить к боли в ягодицах и пояснице. Данный сустав соединяет тазовые кости с крестцом.
- Часто это диагноз исключения.
- Иногда его достаточно трудно диагностировать, потому что его симптомы похожи на симптомы других состояний, связанных с болью в пояснице.
- Сакроилеит часто упускается из виду как источник боли в пояснице или ягодицах.
- Может иметь дегенеративную природу, но это достаточно редкое явление.
- Может быть вторичным проявлением ревматических, инфекционных, лекарственно-индуцированных или онкологических заболеваний.
Некоторые конкретные примеры недегенеративных состояний, которые могут привести к сакроилеиту, — это анкилозирующий спондилит, псориатическая артропатия, болезнь Бехчета, гиперпаратиреоз и различные пиогенные источники.
Клинически значимая анатомия
Крестец сочленяется с подвздошными костями, что помогает распределить вес тела на таз. Капсула сустава КПС относительно тонкая и часто образует дефекты, которые позволяют жидкости, такой как суставной выпот или гной, просачиваться в окружающие структуры.
- Это истинный диартродиальный сустав, суставные поверхности которого разделены суставным пространством, содержащим синовиальную жидкость; сустав окружен фиброзной капсулой.
- КПС обладает уникальными характеристиками, которые обычно не встречаются в других диартродиальных суставах.
- Состоит из фиброзного хряща в дополнение к гиалиновому хрящу и характеризуется прерывистостью задней капсулы, с гребнями и впадинами, которые минимизируют движение и повышают стабильность.
- Данный сустав обильно снабжен ноцицепторами и проприоцепторами. Получает свою иннервацию от вентральных ветвей L4 и L5, верхнего ягодичного нерва и дорсальных ветвей L5, S1 и S2.
Этиология
Различные состояния могут приводить к воспалению КПС, что нередко сопровождается выраженной болью.
Друзья, совсем скоро состоится семинар Марины Осокиной «Женское здоровье: возможности восстановительного фитнеса и физической терапии». Узнать подробнее…
- Остеоартрит может вызвать дегенерацию сустава, характеризующуюся дисфункцией сочленения и нарушением его подвижности, что иногда приводит к возникновению сакроилеита.
- Спондилоартропатии могут вызывать выраженное воспаление КПС, например анкилозирующий спондилит, псориатический артрит, артрит вследствие хронического воспалительного процесса в кишечнике.
- Беременность является еще одной причиной воспаления КПС. Это связано с гормоном релаксином, который приводит к расслаблению, растяжению и возможному расширению сустава. Увеличение веса во время беременности также оказывает дополнительную механическую нагрузку на сустав, что приводит к его износу.
- Травма может вызвать прямой или косвенный стресс и повреждение КПС.
- Пиогенный (гнойный) сакроилеит является наиболее частой причиной острого сакроилеита.
- Боль может исходить из сустава, но может также быть связана с задними крестцовыми связками.
Эпидемиология
Сообщения о распространенности боли вследствие поражения крестцово-подвздошного сустава широко варьируют.
- Некоторые исследования сообщают о распространенности от 10% до 25% у людей с болью в пояснице.
- У лиц с подтвержденным диагнозом локализация боли была в области ипсилатеральной ягодицы (94% случаев) и по средней линии поясницы (74%).
- В 50% случаев отраженная боль локализуется в нижней конечности, в 6% случаев — в поясничной области, в 4% — в паху, в 2% — в нижней части живота.
- Симметричный сакроилеит встречается более чем в 90% случаев анкилозирующего спондилита и в 2/3 случаев реактивного артрита и псориатического артрита.
- Данное состояние протекает сравнительно легче при одностороннем поражении. Это наблюдается при реактивном артрите, псориатическом артрите, артрите вследствие хронического воспалительного процесса в кишечнике и недифференцированной спондилоартропатии.
- Госпитальная распространенность заболеваний КПС составляет 0.55%, преобладает женский пол (82.35%), средний возраст 25,58 года. Гинеко-акушерские события являются преобладающими факторами риска (47.05%). Этиологией заболевания являются бактериальный артрит (82.3%), преимущественно пиогенный (70.58%), остеоартрит (11.7%) и анкилозирующий спондилит (5.9%).
Характеристики/Клиническая картина
Сакроилеит обычно проявляется болью в пояснице. Пациенты могут сообщать о
- Боль в одной или обеих ягодицах, боль в тазобедренном суставе, боль в бедре или даже голени.
- Боль усиливается после длительного сидения или при вращательных движениях.
- Дискомфорт во время пребывания в положении лежа или сидя; боль может усиливаться при подъеме по лестнице или в гору.
- Снижение качества сна.
- Боль при смене положения или при переходных движениях (например, переход из положения сидя в положение стоя или из положения лежа на спине в положение сидя).
- Боль (это варьируется в широких пределах) обычно описывается как острая и колющая, но также может быть описана как тупая и ноющая.
В процессе сбора анамнеза важно выяснить как можно больше деталей. Например, спросите об истории воспалительных заболеваний.
- Проведите тщательную оценку для выявления системных симптомов, таких как лихорадка, озноб, ночная потливость и потеря веса. Эти симптомы указывают на более серьезный процесс, указывающий на вероятное системное заболевание. Пациенты сообщают о болях в пояснице (ниже L5), болях в ягодицах и/или тазовой области и заднебоковой области бедра, которые могут распространяться вниз по одной или обеим ногам.
Дифференциальная диагностика
Диагностика острого сакроилеита часто является довольно сложной задачей как из-за относительной редкости этого заболевания, так и из-за разнообразного характера боли, часто имитирующей другие, более распространенные патологии. Вновь возникшая интенсивная боль является основным клиническим проявлением острого сакроилеита.
- Анкилозирующий спондилит.
- Тендинит тазобедренного сустава.
- Перелом бедренной кости.
- Синдром грушевидной мышцы.
- Бурсит большого вертела.
Диагностические процедуры
Различные воспалительные состояния могут вызывать или способствовать возникновению боли в суставе.
- При подозрении на воспалительное заболевание необходимо выполнить полный анализ крови (он должен включать скорость оседания эритроцитов, С-реактивный белок, антинуклеарные антитела, человеческий лейкоцитарный антиген (HLA-B27) и ревматоидный фактор). Хотя рак является гораздо менее распространенной причиной сакроилеита, при подозрении на онкологический процесс подумайте об анализе крови на онкомаркеры.
- Рентгенологические исследования. Традиционная рентгенография остается первой линией визуализации, несмотря на ее низкую чувствительность и специфичность при раннем начале заболевания. Результаты рентгенографии включают склероз концевых пластин (особенно на стороне подвздошной кости), нерегулярные суставные концевые пластины, расширение суставных пространств.
- Компьютерная томография. КТ — исследования обеспечивают большую чувствительность, точность и детальную информацию по сравнению с обычной рентгенографией.
- Ядерная медицина. Сканирование костей демонстрирует повышенную радиоизотопную активность КПС и помогает локализовать источник боли. Она также полезна при исключении стрессовых переломов и других костных патологий.
Оценочные шкалы
- Индекс нарушения дееспособности Освестри (ODI) наиболее эффективен при стойкой, тяжелой инвалидности.
- Опросник Роланда-Морриса больше подходит для выявления легкой и умеренной инвалидности.
- Краткий опросник боли Макгилла.
- Также может быть уместной оценка боли и профессиональной активности.
Обследование
- Хотя это не всегда очевидно, в процессе осмотра может быть выявлена асимметрия таза.
- Измерение конечностей может исключить разницу в длине ног. Осмотрите позвоночник на предмет любых аномальных искривлений или ротационных отклонений.
- Амплитуда движений, силовые и неврологические тесты в норме, хотя пациент может испытывать боль во время проведения некоторых из этих тестов.
Специальные провокационные тесты могут быть очень полезны для воспроизведения боли пациента:
- Воспроизведение боли при пальпации КПС (пальпации зоны Фортина).
- FABER-тест — воспроизведение боли при сгибании, отведении и наружной ротации бедра.
- Тест дистракции КПС — воспроизведение боли при компрессии передних верхних подвздошных остей.
- Тест компрессии КПС — воспроизведение боли при надавливания на гребни подвздошных костей.
- Тест Гаенслена — воспроизведение боли при сгибании здоровой ноги и свешивании со смотрового стола пораженной ноги. При этом можно давить внизу на пораженную ногу, это приведет к еще большему разгибанию бедра и вызывает напряжение в одноименном КПС.
- Тест траста бедра — воспроизведение боли при сгибания бедра под 90 градусов и приложении к нему давления, направленного в КПС.
- Тест траста крестца — воспроизведение боли у пациента, находящегося в положении лежа на животе, при надавливании на крестец вертикально вниз.
- Вероятность возникновения боли, опосредованной КПС, возрастает по мере увеличения числа положительных провокационных тестов.
Лечение
- На ранних стадиях лечения могут назначаться тепло, холод или их комбинация.
- НПВП могут быть назначены во время острой фазы заболевания. По мере того, как оно становится хроническим, их эффективность снижается.
- С диагностической и терапевтической целью могут быть выполнены внутрисуставные инъекции анестетика/стероида. Если симптоматика сохраняется (от 6 до 8 недель) без улучшения по крайней мере на 50%, можно повторить введение препарата.
- Физическая терапия является эффективным средством для работы с дисфункцией КПС — если боль вызвана гипермобильностью сустава, то физическая терапия позволяет стабилизировать и укрепить пояснично-тазовую мускулатуру, если боль вызвана неподвижностью, то физическая терапия может помочь увеличить амплитуду движений в КПС.
- Если предыдущие методы лечения не дают адекватного облегчения, то в некоторых случаях рекомендуется выполнение радиочастотной абляции.
- При неэффективности указаных мероприятий может быть выполнена операция (фиксация КПС).
Физическая терапия
На ранней стадии мы можем использовать тазовый пояс (во время физических упражнений и повседневной активности). Это обеспечивает компрессию КПС и снижают их подвижность у «гипермобильных» пациентов. Пояс должен располагаться сзади поперек основания крестца и спереди под передними верхними подвздошными остями. Пояс также можно использовать в хронических случаях.
На этой стадии пациент должен избегать таких движений, как наклоны, скручивания и боковые наклоны в крайние положения. Необходимо поддержание правильной осанки, поэтому рекомендуется использовать опору под поясницу для офисного кресла и транспортного средства.
Как только острые симптомы уменьшаются, пациент может переходить к упражнениям на мобильность и специальным стабилизирующим упражнениям. Для поддержания подвижности КПС и нижней части спины можно использовать упражнения на растяжку. Эти упражнения включают в себя боковые сгибания, подтягивания коленей к груди и наклоны таза с целью растяжения паравертебральных мышц, ягодичных мышц и КПС.
Для пациентов с дисфункцией КПС могут быть полезны специальные стабилизирующие упражнения для таза, постуральное обучение и тренировка мышц туловища и нижних конечностей. Поперечные мышцы живота, многораздельные мышцы поясницы и мышцы тазового дна — это мышцы, которые больше всего нуждаются в тренировке. Тренировка поперечной мышцы живота независимо от других мышц живота эффективна для обеспечения большей стабилизации КПС и предотвращения слабости, которая может вызвать боль в пояснице. Поэтому необходимо научить пациента сокращать поперечные мышцы живота и многораздельные мышцы. Кроме того, в программу тренировок следует включить упражнения на специфическое совместное сокращение поперечной мышцы живота и многораздельных мышц. Лучшее положение для обучения пациента совместному сокращению этих мышц — это положение на четвереньках. Как только пациент сможет правильно выполнять мышцы в этом положении, можно переходить к более интенсивным вариантам тренировок.
Другие примеры упражнений могут включать в себя: модифицированные приседания, боковые наклоны с отягощением и мягкие упражнения на растяжку. Укрепление мышц тазового дна также важно, поскольку эти мышцы противодействуют боковым движениям тазовых костей, что стабилизирует положение крестца. Активация поперечных мышц живота и мышц тазовой диафрагмы уменьшит вертикальные силы сдвига на КПС и повысит его стабильность. После реабилитации для предотвращения рецидивов заболевания назначаются аэробные упражнения, такие как легкий бег трусцой и водная аэробика.
Если у пациента есть несоответствие длины ног или измененный паттерн ходьбы, наиболее надежным лечением будет исправление основного дефекта.
Заключение
Сакроилеит лучше всего лечится в составе мультидисциплинарной бригады, которая может включать физического терапевта и ревматолога.
Обучение пациентов — это ключ к хорошим результатам. Пациенты должны быть информированы о том, что данное состояние является доброкачественным и лечится консервативно.
Необходимо поощрять их регулярно выполнять физические упражнения и рационально питаться (существует большое доказательств того, что люди, которые долго остаются физически активными, имеют отличное качество жизни). Также следует отказаться от вредных привычек.
Большинство пациентов с сакроилеитом имеют хорошие результаты. Однако восстановление может занять 2-4 недели. Рецидивы встречаются часто, правда если пациенты не меняют свой образ жизни (некоторые исследования свидетельствуют о частоте рецидивов более 30%).
Грудной остеохондроз причины, симптомы, методы лечения и профилактики
Грудной остеохондроз — заболевание хронического типа. Оно характеризуется дистрофическими изменениями хрящей между позвонками. При этом высота позвоночных дисков уменьшается, межреберные нервные окончания сдавливаются.
Причины
Существует несколько причин прогрессирования болезни:
- наследственность;
- переноска тяжестей;
- сидячий образ жизни;
- искривленный позвоночник;
- физические повреждения грудного отдела позвоночника;
- использование обуви с высоким каблуком при вынашивании ребенка или плоскостопии;
- употребление спиртных напитков, курение, прием наркотиков;
- интенсивные физические нагрузки;
- нарушение кровообмена в области спинного мозга;
- дистрофический процесс костных тканей;
- переохлаждение;
- истончение межпозвоночных дисков, грыжи;
- поражение хрящевой ткани;
- избыточная масса тела;
- нарушенный обмен веществ.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Сентября 2021 года
Содержание статьи
Симптомы грудного остеохондроза
При развитии остеохондроза грудного отдела позвоночника изменяется состав хрящевых тканей. Выделяют следующие симптомы:
- чувство сдавливания в области груди, которое провоцирует затрудненное дыхание;
- периодическое онемение тела;
- пониженная температура ног;
- дискомфорт при повороте туловищем;
- чувство зуда и жжения в верхних и нижних конечностях;
- ломкие ногти;
- нарушения работы желудочно-кишечного тракта;
- дисфункция половых органов;
- тошнота или рвота;
- частые приступы головной боли;
- невралгия межреберного характера;
- болезненные ощущения в левой области грудной клетки;
- дискомфорт в передней части живота;
- изжога;
- острые болезненные ощущения в области печеночной системы;
- напряжение мышечных тканей в области груди;
- учащенное сердцебиение;
- усиленная работа потовых желез.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Если мы берем грудной отдел, то боль в спине может быть симптомом легочной патологии или патологии молочных желез. И врач, и пациент должны помнить, что необходимо проводить дифференциальную диагностику.
Разновидности
В зависимости от характера боли выделяют следующие виды остеохондроза грудной клетки.
Дорсаго
Резкие болезненные ощущения при движении после длительного отдыха. Боли провоцируют проблемы с дыханием. Дорсаго сопровождается напряжением мышечных тканей, скованностью движений в грудном и шейном отделе.
Дорсалгия
Боль развивается постепенно. Дискомфорт усиливается во время вдохов и поворотов туловища. Болезненные ощущения в области спины чаще прогрессируют в ночное время суток и исчезают в процессе ходьбы. Синдром длится до трех недель. Длительное пребывание в одном положении провоцирует усиление болезненных ощущений.
Стадии развития грудного остеохондроза
Выделяют 4 стадии.
- Первая. В межпозвоночном диске становится меньше влаги, в нем образуются трещины. Появляются неяркие болезненные ощущения, которые исчезают после кратковременного отдыха.
- Вторая. Уменьшается высота диска, появляются трещины. Пульпозное ядро заполняет свободное пространство в позвонке, но не выделяется наружу. Мышечные ткани находятся в постоянном напряжении. Появляются сильные болезненные ощущения, которые угасают на короткое время после отдыха.
- Третья. Трещина касается края позвонка, пульпозное ядро выделяется наружу. Это провоцирует образование межпозвонковой грыжи. Появляются постоянные болезненные ощущения.
- Четвертая. Разрастается соединительная ткань. Она блокирует соседние позвонки. Костная ткань компенсирует уменьшенную прослойку, начинает разрастаться. Прогрессируют остеофиты.
Осложнения
Без лечения увеличивается сдавливание нервных окончаний. Это приводит к:
- заболеваниям желудочно-кишечного тракта;
- поражению почек;
- межпозвонковой грыже;
- снижению подвижности;
- хроническим болям;
- нарушению работы сердца;
- ухудшению репродуктивной функции;
- пневмосклерозу.
Диагностика
Для диагностики грудного остеохондроза запишитесь к невропатологу. Врач поочередно прощупает позвонки для поиска болевой точки. Чтобы подтвердить диагноз, пациента направят на рентгенографию, компьютерную или магнитно-резонансную томографию. А при жалобах на головные боли и дезориентации в пространстве — на электромиографию. Чтобы определить уровень кальция в организме, назначат анализ крови. Чтобы исключить стенокардию — ЭКГ.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение грудного остеохондроза
Курс лечения зависит от индивидуальных особенностей развития болезни. Используют мануальную терапию, физиотерапевтические процедуры, массаж, вносят корректировки в рацион питания. Также врач составляет комплекс физических упражнений для повышения тонуса мышечных тканей, назначает ЛФК.
Физиотерапия при грудном остеохондрозе
В терапии остеохондроза грудного отдела хороший эффект оказывает:
- электрофорез;
- фонофорез для улучшения венозного оттока;
- магнитотерапия;
- лечение ультразвуком;
- володолечение: подводный душ-массаж, лечебные ванны (скипидарные, радоновые, сероводородные);
- подводное вытяжение позвоночника.
Иглоукалывание
В биологически активные точки вводят одно- или многоразовые тонкие стерильные иглы. Их оставляют на определенное время, а для усиления воздействия вращают или нагревают. Иглоукалывание избавляет от боли и воспаления, устраняет застойные явления, нейтрализует отёк спинномозговых нервов и окружающих тканей, облегчает спазм, улучшает кровообращение, повышает двигательную активность.
Фармакопунктура
Это лечебное воздействие на рефлексогенные точки с использованием лекарственных препаратов. Медикаменты в минимальных дозах вводят в очаговую зону поражения.
В зависимости от терапевтических задач используют следующие препараты:
- миорелаксанты. Снижают тонус скелетной мускулатуры, нормализуют двигательную активность;
- анальгетики и нестероидные противовоспалительные. Оказывают обезболивающее и противовоспалительное действие;
- спазмолитики. Расширяют кровеносные сосуды, снижают тонус и активность гладких мышц;
- ангиопротекторы и корректоры микроциркуляции. Активизируют обменные и регенерационные процессы в тканях, улучшают трофику;
- витамины. Нормализуют питание в тканях, обеспечивают нормальное развитие иммунной системы;
- гомеопатические средства. Восстанавливают функции опорно-двигательного аппарата, активизируют защитные силы организма.
Массаж при грудном остеохондрозе
Если состояние пациента позволяет, массаж в шейно-грудном отделе позвоночника проводят в остром периоде. Процедура улучшает кровообращение, укрепляет мышечный корсет, увеличивает мышечную работоспособность и уменьшает сдавление позвоночной артерии, снабжающей головной мозг. Массаж подбирают с учетом стадии заболевания.
Медикаментозное лечение
Препараты при остеохондрозе грудной клетки подбирают с учетом тяжести симптомов, механизмов возникновения боли и стадии болезни. В медикаментозной терапии применяют:
- нестероидные противовоспалительные таблетки. В зависимости от темпов регресса болезненных ощущений назначают курсом, после чего переводят на мазевые и гелевые формы”;
- анестетики. Для местной анестезии и обезболивания проводят внутривенное капельное вливание;
- диуретики. Препараты избавляют от отёков, ослабляют симптоматику заболевания, благотворно влияют на функцию миокарда;
- миорелаксанты. Основное действие — уменьшают повышенный тонус мышц скелета, усиливают произвольные сокращения, снимают спазм, обладают незначительным обезболивающим эффектом.
В некоторых случаях целесообразно назначение антидепрессантов, противосудорожных препаратов, стероидных гормонов, витаминов группы В, сосудистых и ноотропных лекарств, корешковых блокад.
Уколы при грудном остеохондрозе
Уколы в позвоночник назначают в случае острой боли, так как они быстрее воздействуют на нервные окончания. В область позвоночника вводят анестетики и глюкокортикостероиды. Общеукрепляющий и противовоспалительный эффект достигается внутримышечным введением “Анальгина”, “Ибупрофена”, “Мидокалма”, “Кеторолака”. После того, как состояние пациента стабилизируется, переходят на таблетки, мази, гели.
Грудной остеохондроз – что это? Его признаки и лечение
Что такое грудной остеохондроз?

Заболевание остеохондрозом является самым распространенным заболеванием из всех болезней позвоночника. Так как остеохондроз непосредственно являет собой дистрофически-дегенеративное поражение дисков, расположенных между позвонками, то, как следствие, это приводит к необратимому изменению их в структуре, а также в форме самих дисков, составляющих грудной отдел позвоночника.
С увеличением возраста человека указанные изменения в его позвоночнике развиваются всё больше, и к возрасту примерно 40-45 лет остеохондрозом позвоночника болеют почти все. Сам по себе остеохондроз грудного отдела позвоночника развивается гораздо реже, чем, например, поясничного или шейного отделов позвоночника, так как позвонки в нём гораздо менее подвижны, чем в иных позвоночных зонах. Кроме того, область спины в зоне грудной клетки имеет более развитый корсет из мышц, осуществляющий поддержку позвоночника в грудном отделе гораздо лучше, чем в других
Что собой представляет этот грудной остеохондроз?
Грудной остеохондроз непосредственно представляет собой расслоение дисков между позвонками с одновременным уменьшением их толщины и, как следствие, последующим защемлением нервных окончаний, находящихся в межреберной зоне грудной клетки человека.
Однако ещё раз отметим, что ввиду того, что физиологическая фиксация ребрами у человека является довольно жёсткой, отдел позвоночника в области груди меньше всех подвержен заболеванию остеохондрозом. Именно грудной остеохондроз – явление редкое относительно, например, остеохондроза шейного или поясничного.
Обычно при остеохондрозе грудного отдела позвоночника в процесс патологии вовлекаются диски между позвонками грудного отдела, включающего в себя двенадцать грудных позвонков. Но наиболее часто при остеохондрозе грудного отдела патологические изменения происходят с верхнегрудными позвонками. Существует несколько степеней поражения грудным остеохондрозом, и далее мы их рассмотрим поподробнее.
Предрасполагающие факторы развития грудного остеохондроза
Точные причины возникновения остеохондроза грудного отдела современной наукой до конца пока не установлены. На данный момент принято выделять в медицине следующие предрасполагающие факторы, или так называемые факторы риска, из-за которых в позвоночнике возникает остеохондроз грудного отдела:
- наследственная предрасположенность;
- чрезмерная физическая нагрузка в данном отделе позвоночника;
- травмирование позвоночника, как-то, например, падения или ушибы в грудном отделе;
- изменения, возникающие с возрастом, в межпозвоночных дисках, и приводящие к уменьшению гидратации в тканях дисков;
- нарушения кровоснабжения в области грудной клетки.

Причины, способствующие заболеванию грудным остеохондрозом
В основной степени развитию заболевания остеохондрозом вообще способствует гиподинамия, то есть недостаток мышечных нагрузок, приводящий к ослаблению функций мышечного корсета и, как следствие, к повышению нагрузок на межпозвоночные диски и связки.
Дополнительными причинами развития грудного остеохондроза являются:
- переохлаждения организма;
- наличие хронических стрессовых ситуаций;
- перенесённые инфекции;
- тяжёлые условия физического труда;
- возникшие гормональные нарушения в организме;
- нарушение процесса обмена веществ в организме;
- наличие врождённых дефектов позвоночника, а именно его грудного отдела.
В ходе воздействия совокупности указанных факторов, или иногда даже и одного, в дисках между позвонками с течением времени развиваются дистрофически-дегенеративные необратимые процессы:
- пульпозное ядро межпозвоночного диска постепенно начинает терять жидкость, которая выделялась им для обеспечения смазывающей функции, что в конечном счёте значительно снижает амортизационную функцию этого диска;
- фиброзное кольцо самих позвонков ввиду повышения нагрузки на него становится более уязвимым, что в свою очередь ведёт к его постепенному разрушению.
Симптомы и признаки грудного остеохондроза позвоночника

Клинические симптомы грудного остеохондроза полностью зависят от таких факторов:
- возраста больного;
- степени поражения заболеванием;
- стадии остеохондроза грудного отдела позвоночника: ремиссии или обострения.
Основными признаками остеохондроза грудного отдела являются:
- боль в грудной клетке в области позвоночника, так называемое – дорсаго;
- болезненное повреждение нервных окончаний спинного мозга – радикулопатия;
- абдоминальный синдром;
- кардиальный синдром или изменения сердечной мышцы, с характерными болями, сохраняющимися даже под воздействием нитроглицерина;
- пульмональный синдром, в виде застоя в лёгких с признаками гипоксии, то есть удушья.
Повышения температуры тела у больного при грудном остеохондрозе не наблюдается, что также является прямым дифференциально-диагностическим признаком. Дорсалгия в области грудной клетки как один из основных симптомов остеохондроза указывает на возникновение трещин в фиброзном кольце и деформации пульпозного ядра. При проведении пальпаций боли этой области грудной клетки лишь усиливаются, симптомы нарастают.
Кроме того, характерными симптомами грудного остеохондроза при компрессионной миелопатии, то есть деформации нервных окончаний, являются:
- ощущение «мурашек» – парестезии;
- боли по ходу сдавленного нерва – относятся к частым симптомам;
- уменьшение чувствительности температуры и от прикосновений;
- нарушения двигательной функции позвоночника – тоже один из характерных симптомов.
Обнаружив подобные симптомы, необходимо обратиться к специалисту. Особенно опасно появление симптомов в комплексе и их интенсивность. При этом лечить симптомы, не искореняя причин и факторов заболевания нецелесообразно.
Степени заболевания грудным остеохондрозом
Каждая степень заболевания грудным остеохондрозом характеризуется своей патологией, которой присущи лишь свои клинические признаки. Современной медициной выделяются четыре степени остеохондроза грудного отдела (аналогично – поясничного и шейного остеохондроза) и, соответственно, четыре периода его развития. Рассмотрим их подробнее.
Первая степень, для которой характерным является то, что внутри фиброзного кольца возникают трещины, в которые впоследствии проникает пульпозное ядро. Данный период развития заболевания грудным остеохондрозом характеризуется следующими признаками:
- появление болей в позвоночнике, не выходящих за пределы локализации поражения;
- указанные боли могут носить как постоянный характер, так и выражаться прострелами;
- может возникать судорожное сокращение мышц в грудном отделе, сопровождаемое болями в сердечной области.
Вторая степень развития грудного остеохондроза характеризуется патологическим возникновением повышенной межпозвоночной подвижности со следующими клиническими проявлениями:
- появляются подвывихи в грудном отделе позвоночника;

- боли усиливаются во время движения;
- появляется дискомфорт при длительно сохраняющейся позе.
Третья степень характеризуется разрывом фиброзного кольца и выходом пульпозного ядра за его пределы. В этом периоде заболевания остеохондрозом грудного отдела позвоночника начинают появляться межпозвоночные грыжи, клинические признаки которых являются довольно тяжёлыми. А именно – нервно-сосудистые, мышечно-тонические и рефлекторно-дистрофические.
Помимо указанного, для третьей степени остеохондроза грудного отдела характерна смена следующих состояний позвоночника:
- слабая фиксация положений позвоночника;
- ограничение подвижности позвоночного отдела, проявляющееся в виде кифоза или сколиоза.
Четвертая степень – дистрофически-дегенеративный процесс затрагивает уже все структуры, находящиеся в окружении позвоночника. В этот патологический процесс вовлечены жёлтые, межостистые и иные связки, а в структурах, окружающих позвоночный столб, возникает фиброз. В этом периоде заболевания грудным остеохондрозом клинически наблюдается так называемое состояние ремиссии.
Осложнения
При дальнейшем прогрессировании заболевания грудным остеохондрозом, возможно развитие сопутствующих осложнений, как-то:
- воспаление нервных окончаний спинного мозга;
- возникновение межпозвоночных грыж;
- развитие вегетососудистой дистонии;
- развитие грыжи Шморля;
- заболевание спондилоартрозом;
- патологическое разрастание костных наростов – остеофитов;
- существенное уменьшение спинномозгового канала.
Следует отметить, что степень тяжести возникающих осложнений при грудном остеохондрозе полностью зависит от темпа прогресса процесса возникшей болезни и, конечно же, от эффективности методов лечения остеохондроза грудного отдела позвоночника.
Диагностика и её методы

На практике применяется несколько методов для диагностики грудного остеохондроза. Из них самым распространённым является рентгенологическое исследование, результаты которого достаточно информативны. Признаками грудного остеохондроза, выявляемыми при данном исследовании, являются следующие:
- нарушены контуры дисков между позвонками;
- края покровных пластинок приобрели волнообразный характер;
- межпозвоночные диски изменили свою форму;
- появились остеофиты – костные патологические разрастания в позвоночнике;
- увеличились и заострились крючковидные отростки позвонков;
- тела грудных позвонков изменили свою нормальную форму;
- существенно снизилась высота дисков между позвонками;
- образовались грыжи дисков между позвонками.
В некоторых случаях практикуется метод диагностики грудного остеохондроза позвоночника посредством рентгенконтрастного исследования, определяющего следующие признаки этого недуга:
- в случае запущенной патологии контрастное вещество заполняет диск между позвонками полностью;
- с помощью контрастного вещества видны контуры пульпозного ядра, носящие неровный характер;
- при разрушении межпозвоночного диска в значительной степени контрастное вещество проникает за его пределы, вплоть до проникновения в позвоночный канал.
Только правильная диагностика позволяет определить правильное лечение.
Лечение остеохондроза
Проведение лечения грудного остеохондроза возможно одним из следующих способов, применяемых с учётом результатов диагностики грудного остеохондроза, а именно:
- консервативно-традиционное лечение позвоночника;
- лечения грудного остеохондроза с помощью вытяжения;
- оперативно-хирургическое вмешательство.
Лечение грудного остеохондроза, называемое консервативным, является комплексным для лечения любого вида остеохондроза: медикаменты, физиотерапия, лечебная физкультура. Нестероидные противовоспалительные лекарственные препараты направлены на купирование болевых ощущений позвоночника, которыми известен грудной остеохондроз. Следует заметить, что эти медикаментозные препараты очень хорошо устраняют воспалительные процессы, а также возникшую отёчность, способствуя снижению процесса сдавливания нервных корешков. В более сложных случаях заболевания грудным остеохондрозом, лечащий врач может назначить дополнительно ещё ряд лекарств, например, какие-то сильнодействующие обезболивающие и миорелаксанты, которые блокируют появление мышечных спазмов.
Когда боль отступает или её удалось купировать, то есть во время ремиссии, назначается лечение физиотерапией, а также, помимо того, ЛФК и массаж. Все это важные составляющие комплексного лечения. Одним из основных физиотерапевтических средств лечения и профилактики заболевания является импульсная магнитотерапия посредством специальных лечебных аппаратов для клинического и домашнего использования.
Только магнитотерапия особых параметров разрешена к применению в период обострений, существуют лечебные аппараты для борьбы как с острой, так и с хронической болью. Данная система подходит и для лечения пояснично-крестцового и шейного отдела.
Помимо вышеперечисленного, для лечения грудного остеохондроза вполне может успешно применяться и тракционное лечение, то есть лечение грудного остеохондроза посредством специального вытяжения. При этом методе околопозвоночные мышцы, ткани и связки подвергаются вытяжению, что приводит к увеличению межпозвоночного расстояния. Даже и полутора миллиметров уже будет достаточно для уменьшения отёчности, устранения сдавливания, а также снятия напряжения в прилегающих к позвоночнику мышцах. В любом случае главный принцип консервативного лечения – его комплексность. Лечением придется заниматься длительно и регулярно, только так можно надеяться на результаты.
А вот хирургическое вмешательство как вид лечения остеохондроза целесообразно лишь тогда, когда вышеуказанные методы лечения грудного остеохондроза не дают желаемого результата.
Остеохондроз грудного отдела: описание, симптомы, лечение
Малоподвижный образ жизни, травмы или чрезмерные физические нагрузки вызывают заболевания опорно-двигательного аппарата. Чтобы избежать осложнений, важно начинать лечение на ранней стадии процесса. Для этого необходимо знать о причинах и симптомах патологии.
Описание болезни, в чем ее опасность
Остеохондроз грудного отдела позвоночника – это хроническое заболевание, при котором в хрящах, расположенных в межпозвонковом пространстве, начинаются изменения дистрофического характера. Патология выражается уменьшением высоты дисков и сдавливанием межреберных нервных окончаний.
Грудной остеохондроз проходит несколько стадий прогрессирования.
Для первой характерно иссушение межпозвонкового диска, снижение упругости и эластичности, появление трещин. Боль слабо выражена и проходит после того, как человек немного отдохнет.
На второй стадии диск уменьшается в высоте, ниша в позвонке заполняется пульпозным ядром, но оно не выходит за ее границы. Мышцы испытывают постоянное напряжение. Человек жалуется на сильную боль, которая утихает после нахождения в состоянии покоя.
Третья стадия характеризуется выходом пульпозного ядра за края, трещина достает позвоночного края. Как следствие, формируется межпозвонковая грыжа. Боль становится постоянной.
На четвертой стадии обнаруживается разрастание соединительной ткани, которая давит на близлежащие позвонки. Для компенсации уменьшенной прослойки начинается разрастание костной ткани. Появляется все больше и больше наростов (остеофитов).
Виды грудного остеохондроза и осложнения
По характеру болевых ощущений различают два вида грудного остеохондроза:
дорсаго, для которого свойственна острая резкая боль в виде прострела, локализованная в грудном отделе позвоночника. Состоянию сопутствуют напряжение мышц, проблемы с движением в шее и грудном отделе;
дорсалгию, при которой болезненность нарастает медленно. Вдохи и повороты туловища, а также продолжительное нахождение в одной позе усиливают неприятные ощущения. Ночью дискомфорт углубляется, а во время пеших прогулок исчезает.
При отсутствии адекватной терапии все больше сдавливаются нервные окончания. В итоге остеохондроз грудного отдела позвоночника может дать осложнения:
болезни органов пищеварения;
непроходящие болевые ощущения;
сбои в сердечной деятельности;
снижение способности к зачатию;
нарушение в работе легких, вызванное разрастанием соединительной ткани.
Почему возникает патология грудного отдела позвоночника
Данный отдел позвоночника испытывает среднюю нагрузку и ограниченную подвижность. Однако патология является распространенной. Болезнь может спровоцировать одна из причин или их сочетание:
травмы и повреждения;
излишняя нагрузка на отдел, в том числе в детстве;
возрастные изменения, связанные со снижением питания тканей дисков между позвонками;
заболевания эндокринологического профиля, особенно в период климакса;
возрастное нарушение усвоения кальция;
избыточная масса тела;
проблемы с сосудами, атеросклеротические отложения в сосудах грудного отдела;
слабый мышечный корсет.
Как проявляется патология
Симптомы грудного остеохондроза представлены болевым синдромом и повышением тонуса мышц. Боль может быть как непродолжительной с прострелами, так и длительной ноющей. Отдача может чувствоваться в передней поверхности грудной клетки, под ребрами и в плече. Боль усиливается при долгом нахождении в одной позе.
Характерным признаком патологии выступает чувствительность при пальпации остистых отростков позвонков грудного отдела.
Симптомы остеохондроза грудного отдела позвоночника схожи с проявлениями других заболеваний и включают:
дискомфорт в области сердца, напоминающий боли при стенокардии;
болезненность во время дыхания, одышку, проявляющиеся также при пневмонии, туберкулезе, обструктивной болезни легких;
боль в эпигастральной области, под ребрами, похожую на признаки болезней ЖКТ.
Методы лечения грудного остеохондроза
При жалобах следует обращаться к врачу-неврологу. Терапия включает прием лекарств, прохождение физиопроцедур, лечебную физкультуру и массаж.
Из медикаментов врачи назначают:
средства для устранения очага воспаления в позвоночнике: таблетки Диклофенак, Мелоксикам, Би-ксикам, Амелотекс, Нимесил, Кеторолак;
лекарства для понижения мышечного тонуса и риска сдавливания чувствительных корешков спинного мозга: Мидокалм, Баклосан, Тизанидин;
нейропротекторы, призванные помочь восстановлению нервных волокон: Циннаризин, Нейрорубин.
Выбор и дозировку подбирает врач, который учтет лекарственную переносимость, сопутствующие патологии и вес пациента.
Важно соблюдать рекомендованную продолжительность лечения во избежание рецидивов. Купить назначенные препараты можно недорого в интернет-магазине. На сайте круглосуточно доступна информация о цене, препаратах в наличии, действующих акциях и скидках.
Бронировать лекарства можно прямо сейчас, на выбор покупателям предлагается доставка и самовывоз.
диадинамотерапию, то есть лечение электрическим током для расслабления мышц и уменьшение болевых ощущений;
электрофорез с обезболивающими;
магнитную терапию для снятия дискомфорта и отечности.
Массаж должен делаться аккуратно, с применением растирающих приемов. Тщательной обработке должны подвергаться области под лопатками и между ребрами. Для появления эффекта необходимо не менее 10-15 сеансов.
Во время лечебной физкультуры уклон делается на упражнения, укрепляющие мышечный корсет, шею и поясницу.
Местно назначаются мази и гели с противовоспалительным действием (Найз, Диклофенак, Вольтарен, Кетопрофен), разогревающие пластыри, аппликатор Кузнецова.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.



