Спондилоартроз
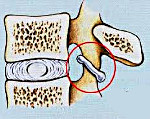
Спондилоартроз – это дегенеративное заболевание, поражающее все структуры дугоотростчатых суставов, включая хрящ, подлежащую кость, капсулу, связки и околосуставные мышцы. Является разновидностью остеоартроза. Проявляется болью, усиливающейся при движениях. При выраженном спондилоартрозе могут выявляться неврологические нарушения. Диагноз выставляется на основании рентгенографии, КТ, МРТ, радиоизотопного сканирования и других исследований. Лечение обычно консервативное: ЛФК, блокады, физиотерапия. В отдельных случаях показаны хирургические вмешательства.
МКБ-10

- Причины спондилоартроза
- Патанатомия
- Симптомы спондилоартроза
- Диагностика
- Лечение спондилоартроза
- Цены на лечение
Общие сведения
Спондилоартроз – артроз, возникающий в области дугоотростчатых (фасеточных) суставов позвоночника. Развивается в результате возрастных изменений, травм, пороков развития и постоянной чрезмерной нагрузки на позвоночник из-за излишнего веса, длительного пребывания в вынужденном положении, тяжелого физического труда, гиперлордоза, сколиоза или кифоза. Спондилоартроз нередко наблюдается одновременно с остеохондрозом. Возможны также сочетания со спондилезом, грыжей диска и другими заболеваниями позвоночника дегенеративно-дистрофического характера.
Поражает преимущественно пожилых, но может выявляться и в молодом возрасте. По данным некоторых исследователей спондилоартроз диагностируется у 85-90% пациентов старше 60 лет и иногда обнаруживается у людей в возрасте 25-30 лет. Специалисты отмечают, что при стандартных клинических исследованиях спондилоартроз иногда остается нераспознанным, поскольку для постановки точного диагноза в ряде случаев требуется использование специальных методик. Лечение спондилоартроза осуществляют ортопеды-травматологи и врачи-вертебрологи. При наличии неврологической симптоматики требуется участие неврологов.

Причины спондилоартроза
Причиной развития патологии являются дегенеративно-дистрофические изменения позвоночника, обусловленные как естественными процессами старения, так и различными негативными факторами. Решающее значение в возникновении спондилоартроза имеет постоянная функциональная перегрузка фасеточных суставов, связанная с излишним весом, повышенными физическими нагрузками и нарушением соотношений между отдельными анатомическими элементами позвоночника.
Раннее начало спондилоартроза часто наблюдается при такой аномалии развития, как переходные крестцово-подвздошные позвонки (люмбализация и сакрализация). При люмбализации дополнительный VI поясничный позвонок становится причиной увеличения «плеча рычага» для поясницы, что приводит к повышению нагрузки на пояснично-крестцовое сочленение. При односторонней сакрализации нагрузка на позвоночник распределяется неравномерно, и это провоцирует развитие спондилоартроза на противоположной стороне.
Кроме того, стать причиной раннего развития спондилоартроза могут такие врожденные пороки развития позвоночника, как нарушение суставного тропизма (патология, сопровождающаяся асимметрией парных фасеточных суставов), нарушение формирования дуг позвонков, а также нарушение слияния дуг и тел позвонков. Стоит отметить, что малые аномалии развития позвоночника широко распространены и выявляются примерно у половины жителей Земли.
В числе травм, увеличивающих вероятность развития спондилоартроза, – как тяжелые травматические повреждения (компрессионные переломы позвонков), после которых могут изменяться анатомические соотношения между отдельными структурами позвоночника, так и незначительные поражения (травматические подвывихи фасеточных суставов). Последние нередко возникают у нетренированных людей в возрасте старше 30 лет при разовых интенсивных физических нагрузках. Причиной такой травмы позвоночника может стать, например, поднятие тяжестей во время переезда или работы на даче либо эпизодические занятия спортом на отдыхе или при попытке «оздоровить организм».
Нетравматическим фактором, увеличивающим вероятность возникновения спондилоартроза, по мнению специалистов в сфере травматологии и ортопедии, является спондилолистез (соскальзывание вышележащего позвонка кпереди), при котором возникает перегрузка задних отделов позвоночника. Спондилоартроз также может развиваться в результате нестабильности позвонков (избыточной подвижности позвоночного сегмента при движениях) вследствие травмы, остеохондроза или оперативного вмешательства на позвоночнике.
При кифозе спондилоартроз, как правило, выявляется не в зоне искривления кзади, то есть, в грудном отделе, а в зоне компенсаторного гиперлордоза в поясничной области. Это связано с тем, что повышенная нагрузка на фасеточные суставы возникает при чрезмерном изгибе позвоночника кпереди. При сколиозе из-за бокового искривления позвоночного столба от перегрузки страдают фасеточные суставы с одной стороны, поэтому спондилоартроз носит распространенный односторонний характер.
Развитию спондилоартроза способствуют нарушения осанки, длительные статические перегрузки (например, при работе стоя в наклоне или сидя за компьютером), плоскостопие, избыточный вес и нарушения обмена веществ. Определенную роль в возникновении спондилоартроза играют занятия некоторыми видами спорта (например, тяжелой атлетикой), а также недостаточная физическая активность и слабо развитый мышечный корсет.
Патанатомия
Особенности статики позвоночного столба таковы, что самыми перегруженными в большинстве случаев оказываются нижняя часть поясницы и верхняя часть крестца. Поэтому на данном уровне одновременно часто выявляются остеохондроз, спондилоартроз, спондилолистез и другие патологии позвоночника. Чаще всего артроз дугоотростчатых суставов обнаруживается на уровне пятого поясничного – первого крестцового позвонков. Несколько реже страдает сегмент между четвертым и пятым поясничными позвонками.
Симптомы спондилоартроза
Основным симптомом заболевания является боль, которая возникает при движениях, наклонах и поворотах туловища и исчезает или уменьшается в покое. В отличие от боли при грыже диска или остеохондрозе болевой синдром при спондилоартрозе чаще носит локальный характер, не сопровождается иррадиацией в конечность, слабостью и онемением руки или ноги. При прогрессировании спондилоартроза к болям добавляется утренняя скованность, беспокоящая пациентов в течение 20 минут – 1 часа после начала движений.
Возникающие при спондилоартрозе подвывихи фасеточных суставов вызывают тупую локальную боль и дискомфорт в области пораженного сегмента. Эти проявления нарастают при длительном пребывании в одной позе, поэтому пациенты стараются часто менять положение тела. Подвывихи могут вправляться самостоятельно или при проведении мануальной терапии, восстановление положения суставных поверхностей нередко происходит со щелчком. На поздних стадиях спондилоартроза в зоне поражения формируются разрастания остеофитов, вызывающие компрессию нервных корешков и стеноз позвоночного канала. В подобных случаях появляются нехарактерные для спондилоартроза симптомы ишиалгии – иррадиирующие боли, сопровождающиеся слабостью и онемением конечности.
При осмотре пациентов, страдающих спондилоартрозом, выявляется некоторая скованность и ограничение движений в пораженном отделе. При глубокой пальпации определяется болезненность в проекции мелких суставов позвоночника. В ряде случаев отмечаются боли и напряжение в области экстравертебральных и паравертебральных мышц. Данные симптомы особенно ярко выражены в период обострения спондилоартроза.
Шейный спондилоартроз проявляется периодическими ноющими болями в шее, усиливающимися при движениях. По мере развития заболевания боли могут начать иррадиировать в затылочную область (обычно при поражении сегмента СI-CII, верхнюю конечность, область лопатки, межлопаточную область или надплечье. Разрастание остеофитов при шейном спондилоартрозе иногда сопровождается развитием корешкового синдрома и синдрома позвоночной артерии.
Для поясничного спондилоартроза характерны хронические рецидивирующие ноющие боли в поясничной области. Болевой синдром обычно сочетается с ощущением скованности, возникает после длительного пребывания в статической позе (например, сидя за компьютером или за рулем автомобиля) и при начале движений после состояния покоя. Иногда боль проходит после выполнения разминочных движений. При прогрессировании заболевания боль может начать иррадиировать в область бедра и ягодицу.
Частным случаем спондилоартроза является болезнь Келлгрена – полиостеоартроз с одновременным поражением дугоотростчатых и периферических суставов. В основе заболевания лежит генерализованная хондропатия. Отмечается наследственная предрасположенность, женщины страдают чаще мужчин. Отличительным признаком данного заболевания является раннее возникновение артрозов (до 40-50 лет) и поражение четырех или более групп суставов (стоп и кистей, тазобедренных, коленных, суставов поясничного и шейного отделов позвоночника).
При болезни Келлгрена развивается характерная дископатия – изменение межпозвонкового диска, сопровождающееся истончением фиброзного кольца, смещением пульпозного ядра к периферии и формированием протрузии или грыжи диска. Кроме того, у пациентов с болезнью Келлгрена выявляется плоскостопие, множественные тендиниты и тендопатии с поражением ахиллова сухожилия и сухожилий мышц вращательной манжеты плеча, а также стилоидит, трохантерит и эпикондилиты.
Диагностика
Диагноз спондилоартроз уточняют при помощи рентгенографии позвоночника, данных МРТ и КТ позвоночника. Для выявления воспалительного процесса в области дугоотростчатых суставов применяют радиоизотопное сканирование позвоночника. Для исключения синдрома позвоночной артерии при шейном спондилоартрозе используют МСКТ-ангиографию, МРТ сосудов и дуплексное сканирование артерий головы и шеи. В некоторых случаях выполняют диагностические блокады – значительное уменьшение или исчезновение болей после блокады смесью новокаина и стероидных гормонов свидетельствует о наличии спондилоартроза.

Лечение спондилоартроза
Лечение заболевания направлено на ликвидацию болевого синдрома, оптимизацию нагрузки на позвоночник и предотвращение дальнейшего прогрессирования болезни. При сильных болях назначают НПВП, при выраженных мышечных спазмах – миорелаксанты центрального действия. Используют местные противовоспалительные средства (мази, крема, гели). При упорном болевом синдроме проводят блокады фасетчатых суставов смесью анестетиков (новокаина или лидокаина) и глюкокортикоидных препаратов. Процедура осуществляется под контролем аппарата для КТ-флюороскопии или рентгенографии. Помимо лекарственных средств для устранения болевого синдрома при спондилоартрозе применяют фонофорез с гидрокортизоном, ионогальванизацию с лидокаином или новокаином, модулированные токи и магнитотерапию.
Вне обострения больным спондилоартрозом назначают ЛФК для уменьшения поясничного лордоза, коррекции положения таза и укрепления мышечного корсета позвоночника. Используют физиотерапию (амплипульс, диадинамические токи, ультразвук) и электростимуляцию. При наличии противопоказаний к ЛФК и при лечении больных пожилого возраста основной акцент делают на физиотерапевтические мероприятия, в ряде случаев для разгрузки позвоночника используют специальные корсеты. В последние годы при лечении пациентов всех возрастных категорий активно применяют хондропротекторы, замедляющие дегенерацию хрящевой ткани (глюкозаминсульфат и хондроитин сульфат).
При неэффективности консервативной терапии спондилоартроза осуществляют хирургические вмешательства, в ходе которых между остистыми отростками пораженных позвонков устанавливают специальный имплантат (спейсер, дистрактор), способствующий разгрузке дугоотростчатых суставов, натяжению задней и желтой продольных связок и задних отделов фиброзного кольца. Результатом операции становится устойчивое расширение межпозвонковых отверстий и позвоночного канала.
Лечение спондилеза грудного отдела позвоночника
Спондилез – дегенеративный процесс, который поражает анатомические структуры позвоночника. Это состояние, которое обычно развивается с возрастом, когда кости постепенно изнашиваются от длительного использования, что приводит к образованию костных шпор (остеофитов). Спондилез – общий термин, используемый для описания общего ухудшения состояния позвоночника.
При рентгенологических исследованиях у более 80% людей старше 40 лет отмечаются признаки спондилеза. Считается, что большинство случаев связано с генетической предрасположенностью и наличием перенесенных травм .
Спондилез в грудном отделе позвоночника развивается значительно реже, чем в поясничном или шейном отделах, что связано с анатомической ригидностью этой области позвоночника. Тем не менее, необходима своевременная диагностика и лечение спондилеза грудного отдела позвоночника, что позволяет избежать неврологических осложнений.
Что такое грудной спондилез?
Основное определение спондилеза грудного отдела позвоночника заключается в том, что это состояние, которое может привести к сужению спинномозгового канала в верхней и средней части позвоночного столба, что приводит к компрессии спинного мозга и нервных корешков. В долгосрочной перспективе эта компрессия может привести к повреждению этих структур, вызывая такие симптомы, как слабость и онемение в верхних конечностях, нарушение ходьбы и даже боли, которые иррадиируют в руки.
Боль в спине является одним из наиболее распространенных видов боли, которые беспокоят людей при старении. Эти болевые проявления часто появляются из-за естественного ухудшения состояния костей позвоночника в результате возрастного изнашивания опорно – двигательного аппарата.
Грудные позвонки находятся в середине позвоночника, и объем движений в этом отделе позвоночного столба значительно меньше, чем в шейном и поясничном отделах.
Дегенерация торакального отдела позвоночника не так распространена, как в шее или пояснице. Основной причиной дегенерации являются возрастные факторы риска. Позвоночный столб состоит из нескольких костных сегментов, разделенных подушечками хряща( дисками), которые смягчают удары позвонков друг о друга и снижают общую нагрузку на позвоночник . Эти гелеобразные хрящевые подушечки называются дисками, и со временем естественные инволюционные изменения в организме приводят к обезвоживанию хрящевой ткани дисков и потере функциональности, что приводит к появлению боли в спине. Существует также риск формирования протрузий или грыж дисков, так как спондилез постепенно прогрессирует.
Уменьшение толщины защитного хряща также позволяет позвонкам сближаться друг с другом, что приводит к прогрессирующему повреждению структур позвоночника.
Спондилез грудного отдела позвоночника может также приводить к состоянию, называемому спинальным стенозом, при котором возникает сужение позвоночного канала, что приводит к компрессии нервных структур с развитием боли и другой неврологической симптоматики. Развитие костных шипов ( остеофитов ) может приводить к давлению на спинномозговые нервные корешки , что также приводит к боли.
Причины и симптомы грудного спондилеза
Причины спондилеза грудного отдела позвоночника
Возраст является основной причиной торакального спондилеза. Большинство случаев спондилеза грудного отдела позвоночника развиваются у лиц старше 45 лет. Из-за естественного инволюционного процесса старения, диски в позвоночнике начинают изнашиваться и теряют свою прочность и функции. Это может привести к разрыву фиброзного кольца дисков и формированию грыж дисков или протрузий. Эти деградирующие диски не выполняют свои амортизационные функции, что приводит к чрезмерной нагрузки на суставы, мышцы, связки и к появлению болей в спине.
Симптомы
Поскольку функционально грудной отдел позвоночника не так нагружен, как шейный и поясничный отдел, торакальный спондилез развивается как эффект дегенерации позвоночника в других отделах. Некоторые из распространенных симптомов торакального спондилеза:
- Боль в верхней части спины, особенно утром, когда человек встает
- Скованность в середине или верхней части спины
- Онемение и покалывание в верхних и нижних конечностях
- Слабость мышц
- Дискоординация
- Проблемы с ходьбой
Диагностика торакального спондилеза
Специалистами, которые занимаются диагностикой и лечением спондилеза грудного отдела позвоночника, являются – неврологи, нейрохирурги, ортопеды, врачи физиотерапевты, врачи ЛФК.
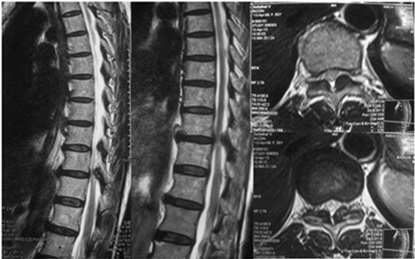
Торакальный спондилез можно диагностировать с помощью физикального осмотра и методов медицинской визуализации :
- Врач проведет сбор анамнеза и истории болезни, а также подробное физическое обследование позвоночника и неврологические тесты.
- Для подтверждения диагноза могут быть назначены методы визуализации, такие как рентген, компьютерная томография или МРТ грудного отдела позвоночника, что позволит определить степень дегенерации грудного отдела позвоночника
Лечение спондилеза грудного отдела позвоночника
Консервативное лечение
Симптомы при спондилезе грудного отдела позвоночника могут варьироваться от легкого и эпизодического дискомфорта, до интенсивного и хронического болевого синдрома. Спондилез поражает фасеточные суставы в позвоночнике, значительно снижая мобильность в двигательных сегментах . К счастью, большинство людей с грудным спондилезом не нуждаются в хирургическом вмешательстве. Наиболее распространены следующие консервативные методы лечения
• Иглоукалывание – популярный метод лечения, используемый для облегчения боли в спине и шее. Крошечные иглы, размером с человеческий волос, вставляются в определенные точки на теле. Каждая игла может быть закручена, электрически стимулирована или нагрета для усиления эффекта лечения. Считается, что акупунктура действует (частично), за счет стимуляции выработки организмом определенных химических веществ, которые помогают уменьшить боль.
• Постельный режим: в тяжелых случаях спондилеза может потребоваться постельный режим (не более 1-3 дней). Долгосрочного постельного режима необходимо избегать, так как увеличивается риск тромбоза глубоких вен.
Использование корсетов: временная фиксация (1 неделя) может помочь облегчить симптомы, но долгосрочное использование корсета не рекомендуется. Корсеты, которые носят длительное время, ослабляют мышцы спины и могут увеличивать боль, если не носить постоянно. Физическая терапия ( ЛФК) более полезна, так как она усиливает мышцы.
• Мануальная терапия: хиропрактики считают, что здоровая нервная система является синонимом здорового тела. Подвывих или нарушение соосности позвонка могут привести к расстройству нервной системы и развитию боли в спине и шее. Спинальные манипуляции, которые врач мануальный терапевт проводит руками, позволяют устранить подвывихи и увеличить мобильность двигательных сегментов.
• Модификация образа жизни: снижение и поддержание здорового веса, употребление полезных питательных продуктов, регулярные физические упражнения, избегание курения являются важными «здоровыми привычками», помогающими функционированию позвоночника в любом возрасте.
Медикаменты
- Мышечные релаксанты: Миорелаксанты помогают облегчить мышечный спазм и боль.
- Наркотики (опиоиды) могут назначаться на короткие промежутки времени для уменьшения острой боли.
- НПВП: нестероидные противовоспалительные препараты (НПВП) облегчают воспаление, которое часто способствует развитию т боли.
Не рекомендуется самостоятельно принимать НПВП, особенно длительно, так как это может привести к серьезным побочным эффектам и неблагоприятному воздействию на организм.
• Физическая терапия – сочетает в себе пассивное лечение с лечебными упражнениями. Пассивные методы лечения включают тепло / лед, ультразвук и электрическую стимуляцию для облегчения мышечного спазма и боли. Терапевтические упражнения позволяют пациенту повысить гибкость и диапазон движений при наращивании мышечной силы.
Пациенты не должны бояться физической терапии. Даже пациенты, испытывающие боль и нарушения при ходьбе, обнаружили, что изометрические упражнения имеют определенную эффективность.
• Спинномозговые инъекции: существует множество типов спинальных инъекций, включая эпидуральное введение стероидов и инъекции в фасеточные суставы. Эти инъекции используют сочетание местных анестетиков и стероидных препаратов для уменьшения воспалительного процесса в нервных тканях и, тем самым, часто помогают уменьшить боль.
•Гидротерапия: благодаря использованию смягчающего воздействия воды, гидротерапия может лечить различные костные и суставные боли. Она отличается от плавания тем, что включает упражнения, которые пациент делает в теплой воде, обычно при температуре от 35-37 градусов.
•Тейпинг: Это метод, который используется для предотвращения травм или реабилитации. Специалисты ЛФК специально обучены тому, как эффективно наносить ленту на кожу, чтобы сохранить устойчивость определенных мышц или костей. Преимущества использования этого метода лечения включают:
- Предотвращение травматизма
- Возможность быстрее вернуться в спорт или к работе
- Защита поврежденных мягких тканей, таких как связки, сухожилия или фасции
- Улучшение подвижности
- Уменьшение боли
- Снижение риска повторного повреждения
- Улучшение устойчивости суставов
- Уменьшение отека
•Постуральная перестройка: если симптомы являются результатом многолетней плохой осанки, перестройка позвоночных костей в сочетании с постуральными упражнениями может помочь уменьшить боли в спине. Часто это включает в себя оценку текущей позы, помогая выявлять любые плотные или слабые мышцы, которые могут вызывать боль в спине. Далее врач дает советы о том, как можно внести изменения в осанке – в положении сидя, стоя и управляя объектами должным образом. Также проводится подбор упражнений с растяжением и укреплением мышц спины, что помогает улучшить осанку.
•Воздействие на мягкие ткани: включает в себя оценку и лечение любого повреждения мягких тканей, вызывающего боль и нарушений функций. Мягкие ткани включает связки, сухожилия, мышцы и фасции. Виды лечения мягких тканей включают миофасциальный релизинг, массаж, теплотерапию, растяжение и электротерапию.
Преимущества лечения мягких тканей включают:
- Более быстрое восстановление после травмы
- Снижение риска повторного повреждения
- Увеличение функциональных возможностей
- Ускоренный процесс заживления
- Повышение мобильности
- Увеличение мышечной силы
- Уменьшение отека
- Увеличение длины мягких тканей
- Увеличение диапазона движений
- Уменьшение боли
Хирургическое лечение
Очень немногим пациентам со спондилезом грудного отдела позвоночника требуется операция, так как консервативные методы лечения, как правило, позволяют добиться уменьшения симптоматики.
Однако у некоторых пациентов может быть стойкий неврологический дефицит; такие симптомы как слабость, нарушения ходьбы или развитие спинальной нестабильности. Тип операции определяется причиной стойкой неврологической симптоматики. Например, может потребоваться хирургическое удаление костных шипов ( остеофитов) или части диска , сжимающих спинномозговые нервные корешки или вызывающих компрессию спинного мозга. В зависимости от объема операции может потребоваться спинальное слияние для стабилизации позвоночника.
К счастью, современные минимально инвазивные хирургические методы лечения позвоночника значительно снижают риски оперативного вмешательства, ускоряют восстановлению функций позвоночника и позволяют пациентам вернуться к нормальной деятельности раньше, чем при использовании традиционной хирургии.
Причины, симптомы и лечение спондилоартроза грудного отдела
Общая характеристика заболевания
В первую очередь спондилоартроз поражает хрящевые структуры суставов, затем патология захватывает кости и соединительные ткани. Такие изменения способны провоцировать воспаление и приводят к большому количеству осложнений.
Спондилоартроз грудного отдела (дорсартроз) – хроническая патология, поэтому вылечить ее полностью не удается. Основная задача врачей-неврологов – остановить заболевание на том этапе, на котором оно выявлено, а также убрать симптоматику, преследующую пациента.
Причины
Обычно недуг диагностируется у пациентов преклонного возраста – около 80% случаев. Однако в оставшихся 20% нарушение может быть выявлено и у представителей молодого поколения. Как правило, причина недуга в том, что межпозвоночные хрящи утратили эластичность вследствие недостаточного питания. За этим следует их постепенное разрушение. Стоит подробнее рассмотреть причины, по которым может начаться развитие спондилоартроза грудного отдела.
Врожденные дефекты дуг позвонков
Патологии, возникшие в организме ребенка во время внутриутробного развития, способны приводить к массе патологий. Одной из них является и спондилоартроз.
Сколиоз, нарушение осанки, дисплазия тазобедренного сустава, плоскостопие
Нарушения осанки приведут к деформациям позвоночного столба, которые имеют свойство быстро усугубляться. Из-за этого возникают проблемы с нормальным поступлением крови к окружающим межпозвоночный диск тканям и начинаются дегенеративные процессы. Также причина может крыться в неправильной постановке стопы во время ходьбы, из-за чего позвоночный столб претерпевает существенное увеличение нагрузки, и его структуры гораздо быстрее изнашиваются.
Травма позвоночника
Развитие спондилоартроза грудного отдела позвоночника способны спровоцировать различные травмы. Таковыми могут быть:
- ушибы мягких тканей;
- вывихи;
- переломы;
- растяжения связок.
При получении травмы обращаться к доктору следует незамедлительно, чтобы исключить серьезные последствия, в том числе, когда развивается спондилоартроз в будущем.
Эндокринные патологии, нарушение метаболизма
Проблемы с обменом веществ приводят к тому, что необходимые вещества в хрящевой ткани замещаются нефункциональными. В результате происходят дегенеративные изменения, а хрящевая ткань начинает разрушаться.
Симптомы заболевания
Симптомы спондилоартроза грудного отдела позвоночника проявляются не сразу. Первое время человек даже не думает, что он болен. На такой стадии выявить патологию сложно, чаще всего ее определяют только потому, что ищут причину другого недуга. Однако по мере прогрессирования болезни появляются определенные признаки.
Болит грудь в области спины
Поскольку поражается грудной отдел позвоночного столба, дискомфорт касается именно этой части туловища. Боли в грудине могут даже напоминать сердечные, что побуждает больного обращаться к кардиологу.
Признак внезапной острой боли, тянущейся в течение нескольких минут – прострел
Прострелы появляются по причине зажатия нервной ткани. Такие приступы боли непродолжительны, однако они настолько сильные, что способны заставить человека согнуться и замереть на несколько минут с гримасой боли. Наличие такого болевого синдрома свидетельствует о том, что лечение спондилоартроза грудного отдела позвоночника нужно незамедлительно, поскольку патология шагнула далеко.
Дыхание больного становится учащенным и поверхностным из-за боязни боли при вздохе
На глубоком вдохе может появляться ощутимая боль, поэтому человек избегает глубокого дыхания. По мере развития патологии амплитуда движения грудной клетки сокращается, что приводит к проблемам с дыханием.
Уменьшение подвижности грудного отдела спины
Одним из симптомов спондилоартроза грудного отдела является отсутствие возможности нормально распрямить спину и полноценно вдохнуть. Это из-за сильных болей, а также из-за того, что подвижность суставов и сочленений ребер с позвоночником ограничивается из-за патологических изменений в тканях.
Диагностика
Прежде чем узнавать, как нужно лечить спондилоартроз грудного отдела позвоночника, стоит понять, что лечение назначается исключительно по итогам диагностики. Без соответствующего диагноза самолечением заниматься нельзя. Выявить патологию можно путем прохождения процедур:
- рентгена;
- радиоизотопного исследования;
- МРТ;
- КТ;
- УЗДГ.
Последнее исследование не будет информативным относительно костных структур, однако позволит определить состояние сосудов, связок и мягких тканей в пораженной зоне.
Способы лечения
Поскольку полного излечения от такого заболевания нет, все действия врача будут направлены на то, чтобы устранить симптомы недуга, а также прекратить его развитие. Если вас интересуют симптомы и лечение спондилоартроза грудного отдела позвоночника, стоит знать, что врачи стараются обойтись консервативными методами. Однако в сложных случаях показана операция.
Медикаментозное
Включает в себя прием:
- Анальгетиков.
- Противовоспалительных.
- Препаратов, улучшающих кровоснабжение тканей.
- Минерально-витаминных добавок для обеспечения тканей всем необходимым.
- Миорелаксантов для расслабления зажатых мышц.
- Хондропротекторов.
Доктор сам определит дозировку и вид препарата, учитывая особенности вашего случая. Самолечением заниматься не стоит, поскольку вы рискуете своим здоровьем.
Физиотерапия
Предполагает посещение кабинета специалиста раз в несколько дней для прохождения процедур с применением лазера, ультразвука, магнитов или токов низкой частоты. Такие методы способны устранить признаки и проявления спондилоартроза грудного отдела позвоночника на некоторое время.
Оперативное лечение
Применяется лишь при наличии угрозы жизни пациенту от осложнений спондилоартроза или тогда, когда ни одно средство не помогло. Операция проводится лапароскопическим методом.
Народные средства
Народное лечение не может отменять консервативную терапию, но может ее дополнить. Применяйте народные рецепты только с разрешения своего лечащего врача.
Лечение спондилоартроза: современный подход и эффективные методы
Спондилоартроз представляет собой хронически прогрессирующее дегенеративное заболевание, которое поражает фасеточные, или дугоотростчатые суставы позвоночника. В патологический процесс вовлекаются все структуры – костная и хрящевая ткань, суставная капсула, мышечно-связочный аппарат.

Спондилоартроз – это разновидность артроза. Он развивается на фоне дегенеративно-дистрофических изменений, когда естественный процесс старения отягощается негативными факторами. Ключевое значение в зарождении патологии имеет систематическая перегрузка позвоночного столба, связанная с тяжелым трудом, интенсивными спортивными тренировками, врожденными и приобретенными дефектами позвонков. Наиболее часто поражается шейный отдел и поясница.
Симптомы спондилоартроза
Боль – это главный признак поражения суставных отростков позвонков. На ранних стадиях она носит периодический, волнообразный характер и беспокоит в основном при движениях. В состоянии покоя болезненные ощущения снижаются или пропадают совсем.
Болевой синдром чувствуется только в поврежденной области и не имеет тенденции к распространению. В руки и ноги он не отдает, как при остеохондрозе и межпозвоночных грыжах . Не бывает и онемения, нарушений чувствительности.
Спондилоартроз 2 степени сопровождается скованностью, ограничением подвижности по утрам. Она длится порядка получаса и постепенно проходит.
При отсутствии лечения симптоматика становится крайне тяжелой. Появляется выраженная сутулость из-за смещения позвонков, боли и двигательный дискомфорт усиливаются.

Осложнения включают компрессию нервных корешков, что проявляется острыми, жгучими болями, которые иррадиируют – отдают – в разные отделы спины и конечности. Следствием хронизации процесса может быть также стеноз позвоночного канала.
К какому врачу обращаться
Диагностику и лечение спондилоартроза проводят неврологи , травматологи-ортопеды, вертебрологи, ревматологи и терапевты.
Что входит в обследование
Диагноз выставляется на основании физикального осмотра и данных рентгена, МРТ и/или КТ. Чтобы выявить воспаление фасеточных суставов, проводят радиоизотопное сканирование позвоночника.
С целью исключить развитие синдрома позвоночной артерии при шейном спондилоартрозе делают МРТ или КТ сосудов головного мозга, а также дуплексное УЗИ-сканирование артерий головы и шеи.
В отдельных случаях выполняют диагностические блокады с Новокаином и стероидами. Уменьшение или исчезновение болей после процедуры явно свидетельствует о наличии спондилоартроза.
Виды лечения спондилоартроза
Выбор метода лечения зависит от стадии заболевания, но начинают всегда со снятия острых симптомов. Основными задачами терапии являются купирование боли, разгрузка позвоночника и остановка дальнейшего прогресса болезни.
Фармакологический
Нестероидные противовоспалительные средства (НПВС) назначают максимально коротким курсом для устранения болевого синдрома и воспаления. Препараты выбора Диклофенак, Индометацин, Ибупрофен, Кетопрофен и их производные.
Важно! При сохранении болей переходят на селективные НПВС, менее токсичные для организма – Мелоксикам, Целекоксиб, Нимесил.
Стойкий болевой синдром купируют с помощью стероидных препаратов. Если НПВС не помогают, то их заменяют на один из следующих препаратов:
- Дипроспан;
- Гидрокортизон;
- Дексаметазон.
Они наиболее эффективны в форме внутримышечных инъекций.

В особо тяжелых случаях назначаются цитостатики (Метотрексат) и иммуносупрессоры (Лефлуномид), Сульфасалазин.
Если наблюдаются выраженные спазмы мышц, используются миорелаксанты – Сирдалуд, Мидокалм, Баклофен.
Немедикаментозный
После снятия сильной боли, которую вызывает спондилоартроз, лечение продолжается немедикаментозными способами. В него входит физиолечение, сеансы мануальной терапии и лечебная гимнастика. Наиболее действенными физиопроцедурами являются:
- фонофорез с Гидрокортизоном;
- ионогальванизация с местными анестетиками – Лидокаином, Новокаином;
- магнит;
- СМТ-терапия (синусоидально модулированные токи).
С помощью мануальных приемов повышается объем движений позвоночника за счет расслабления спазмированных мышц и оптимизации нагрузки. Ручные техники мануальной терапии позволяют свести к минимуму отрицательные последствия патологии – болезненность, скованность в теле. После курсового посещения процедур значительно улучшается осанка./p>

Лечебные упражнения помогают скорректировать двигательный стереотип и укрепить мышцы спины. Благодаря регулярному выполнению физкультурного комплекса повышается общий тонус организма.
Хирургический
Оперативное вмешательство проводится, если консервативные методы не дают результатов. Суть операции заключается в установке специальной конструкции между остистыми отростками поврежденных позвонков.
После внедрения имплантата позвоночно-двигательный сегмент испытывает меньшую нагрузку, позвоночные связки и задние отделы межпозвоночного диска растягиваются. В итоге расширяются фораминальные отверстия для выхода нервных корешков и сам спинномозговой канал.
Профилактика
Профилактических мер, которые гарантировали бы стопроцентное предотвращение болезни, нет. Минимизировать риск развития спондилоартроза можно посредством укрепления мышечного каркаса спины и исключения физических перегрузок.
Рекомендуется также соблюдение диеты для поддержания нормального веса, употребление достаточного количества витаминов и микроэлементов, занятия ЛФК.
Лечение спондилоартроза позвоночника успешно проводится в нашем центре. Здесь вы сможете пройти все необходимые процедуры в соответствии с вашим диагнозом. Консультации проводят специалисты высокого уровня, поэтому во время визита пациенты чувствуют себя максимально комфортно. К вашим услугам современное оборудование , позволяющее выполнять даже сложные манипуляции.
Записывайтесь на прием по телефону +375 29 628 85 82
Кроме высокопрофессионального и качественного лечения нашими специалистами разработан комплекс реабилитационных мероприятий и рекомендаций, позволяющих пациентам вернуться к здоровому образу жизни.
Протрузия поясничного отдела позвоночника. Чем опасна? Как лечить?
Что такое протрузия?
Позвоночный столб, пожалуй, самый сложный элемент опорно-двигательного аппарата, который все время претерпевает изменения под воздействием возрастных особенностей организма и ежедневной деятельности человека. В результате появляется та или иная патология позвоночника, которая не всегда проявляет себя симптоматически. Одна из таких патологий – протрузия межпозвоночных дисков поясничного отдела. Чаще всего этот недуг затрагивает именно поясничный отдел позвоночника, так как он является самым подвижным, и на него приходится основная нагрузка.
Ниже мы разберем, что такое протрузия поясничного отдела позвоночника – симптомы и лечение. На МРТ-снимках протрузия выглядит как выпячивание межпозвоночного диска за пределы тел позвонков. Эта патология встречается почти у 80% процентов населения, однако далеко не всегда проявляет себя симптоматически.
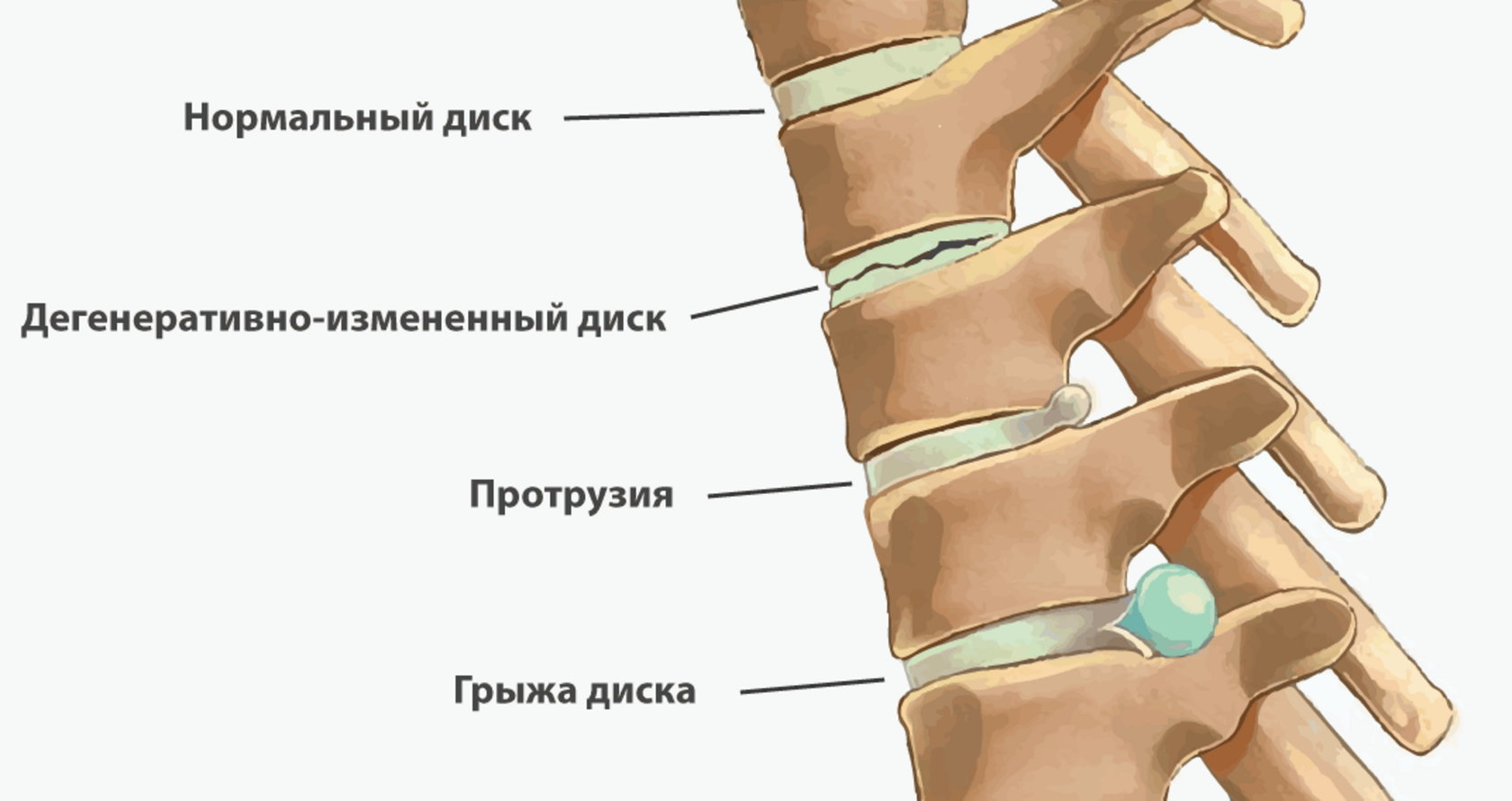 Рис. 1 Протрузия поясничного отдела позвоночника
Рис. 1 Протрузия поясничного отдела позвоночника
Виды патологии
Клинические проявления протрузии зависят от ее локализации и степени деформации межпозвоночного диска, на основании чего выделяют несколько классификаций данной патологии.
а) В зависимости от того, какой отдел позвоночника задействован, существует протрузия соответственно:
- шейная
- грудная
- поясничная
- крестцовая
б) По степени тяжести, где основным критерием выступает размер выпячивания диска:
- Легкая: патологию не всегда можно обнаружить даже с помощью МРТ-диагностики, так как степень выпячивания крайне мала, и оборудование с небольшой мощностью может «не заметить» его. Размер таких протрузий не превышает 1 мм.
- Умеренная: размер выпячивания может достигать 3 мм в длину.
- Тяжелая: при сохранении целостности фиброзного кольца, ограничивающего межпозвоночный диск (не путать с грыжей), протрузия больших размеров, которая хорошо заметна на МРТ, может достигать 6 мм.
в) По расположению протрузии по отношению к позвоночнику выделяют:
- Дорсальную протрузию, которая располагается позади позвоночного столба.
- Латеральную, находящуюся сбоку от позвононика.
- Медианную, проходящую в центре позвоночного канала.
- Фораминальную. В данном случае протрузия выходит в отверстия позвоночника, которые предназначены для нервных корешков. В результате чего происходит сдавление и позвоночного диска, и самих нервных корешков.
- Циркулярная протрузия, выходящая за пределы позвоночного канала по всей его окружности.
Причины
На сегодняшний день нельзя назвать одну конкретную причину, от чего появляются протрузии в позвоночнике. Но можно выделить ряд факторов, которые при определенных обстоятельствах увеличивают вероятность развития данной патологии у пациента. К косвенным причинам возникновения рассматриваемой патологии можно отнести:
- избыточную массу тела
- травмы позвоночника
- нарушение осанки
- значительные нагрузки на позвоночник (спорт, регулярные чрезмерные физические нагрузки, подъем тяжестей)
- малоподвижный образ жизни
- наследственную предрасположенность
Симптомы
Стоит отметить, что нередким является бессимптомное течение заболевания, когда пациент даже не подозревает о существовании такой патологии у себя, или же протрузия обнаружена случайно в ходе обследования по поводу сопутствующего заболевания. В любом случае это является поводом более внимательно отнестись к своему здоровью и исключить моменты, которые могут спровоцировать обострение. Ведь под воздействием внешних факторов (выраженная физическая нагрузка, переохлаждение) возможно резкое ухудшение самочувствия, при котором пациент вынужден обратиться за медицинской помощью, так как не всегда болевой синдром удается купировать самостоятельно.
Клиническая картина в большинстве своем зависит от локализации протрузии и ее размеров, а также от наличия сопутствующих заболеваний и воздействия патологии на прилежащий сосудисто-нервный пучок.
Ведущими симптомами можно назвать следующие: боль, нарушение движений и чувствительности, нарушение вегетативных функций.
Боль при протрузии поясничного отдела позвоночника носит непостоянный характер. Появление данного симптома в данном случае чаще всего пациенты связывают с вынужденным неудобным положением или с поднятием тяжести, значительно реже она появляется в покое. Причем боли такого характера могут купироваться самостоятельно, без дополнительного лечения.
Сложнее ситуация обстоит с дорсальными и фораменальными протрузиями, которые по причине непосредственной близости к нервным корешкам могут вызывать сильнейшие боли, не всегда купируемые анальгезирующими препаратами. В этом случае пациенту показана обязательная консультация нейрохирурга.
Нарушение чувствительности при протрузии поясничного отдела позвоночника проявляется покалыванием в пальцах рук, ног, ощущением бегающих мурашек по телу или же онемением конечностей. К более серьезным симптомам можно отнести полную потерю чувствительности, что встречается крайне редко.
Еще одним симптомом, характеризующим прогрессирование болезни, является нарушение движений. Сначала у пациента наблюдается снижение мышечного тонуса, мышечной силы и патологических неврологических рефлексов, вследствие чего может развиться мышечная атрофия.
Кроме того, у пациента можно наблюдать симптоматику нарушения вегетативных функций (повышенная потливость/сухость кожных покровов, гиперемия/бледность). А самыми отдаленными последствиями протрузий, проявляющихся сильным сдавлением нервных окончаний, является нарушение функций тазовых органов по типу недержания мочи и стула.
Клиническая картина протрузии поясничного отдела позвоночника включает в себя такие симптомы как:
- боль в поясничном отделе позвоночника ноющего характера, иррадиирующую в правую или левую ногу, в паховую область;
- ограничение движений в поясничном отделе позвоночника за счет выраженного болевого синдрома;
- повышение ригидности мышц спины, проявляющееся чувством скованности, напряженности мышц по ходу позвоночника;
- онемение кожи рук, ног, покалывающие боли в конечностях;
- нарушение работы тазовых органов.
Диагностика
Установить точный диагноз протрузии поясничного отдела позвоночника позволяет только наличие патологии на МРТ-снимках. Однако не стоит недооценивать необходимость первичного осмотра у невролога и сбор анамнеза. Потому что именно на этом этапе доктор на основании жалоб определяет объем обследования и ставит предварительный диагноз.
Для этого необходимо знать следующее:
- характер и выраженность болевого синдрома, в каком положении боль усиливается и ослабевает, связывает ли пациент появление боли с чем-либо (подъем тяжести, переохлаждение), как давно появились подобные жалобы, были ли какие-то к тому предпосылки;
- имеются ли у пациента обследования, сделанные ранее: рентген, МРТ, СКТ, где область обследования совпадает с той, в которой локализуются болевые точки;
- проверка патологических неврологических рефлексов, которая даст информацию о снижении чувствительности и движения, если такая проблема имеется;
- также стоит уточнить, какие препараты пациент принимал ранее, так как многие пробуют самостоятельно купировать боль до прихода к врачу, в этом вопросе важно понять эффективность назначенной ранее терапии;
- общий медицинский осмотр помогает выявить видимую патологию опорно-двигательного аппарата, к примеру, сколиоз или выраженный лордоз (патологическую выпуклость позвоночника вперед);
- немаловажно изучить, в каких условиях рос и развивался пациент, его профессиональную сферу, занятия спортом на протяжении жизни.
После подробного сбора анамнеза врач устанавливает предварительный диагноз и определяет для себя, с какими диагнозами (со схожей симптоматикой) он будет проводить дифференциальную диагностику, для чего и понадобится дальнейшее обследование.
Самым бюджетным и доступным методом диагностики является рентгенологическое обследование, но недостаток его заключается в малой информативности. Рентген-снимок фиксирует только костные образования, к которым не относятся межпозвоночные диски. Но это обследование позволяет нам увидеть наличие деструктивных изменений в позвоночнике, которые чаще всего предшествуют появлению протрузий и грыж.
Снимки МРТ позволяют определить размеры протрузии, ее точную локализацию и направление, расположение нервных корешков по отношению к фиброзному кольцу. Такое обследование дает четкую картину всех структурных элементов позвоночного столба. И лишь после получения снимка МРТ можно выбирать тактику лечения.
В том случае, если у пациента выявлены противопоказания к проведения магнитно-резонансной томографии, проводится компьютерная томография.
Лечение
Тактика лечения основывается на достижении основных целей:
- локализация очага воспаления
- купирование болевого синдрома
- улучшение кровообращения с целью улучшить обменные процессы
- восстановление двигательных функций и чувствительности, если заболевание осложнилось такой симптоматикой
Препаратами выбора являются нестероидные противовоспалительные средства (НПВС): препараты на основе Ацеклофенака, Мелоксикама, Ксефокама и пр. Они способствуют снижению активности воспалительного процесса. Следовательно, боль становится менее выраженной и постепенно купируется полностью. При назначении подобных лекарственных средств пациенту важно объяснить принцип их действия, так как зачастую при уменьшении боли через пару дней после начала лечения пациенты самостоятельно отменяют препарат, что в корне неверно. Отсутствие симптоматики – это не показатель того, что очаг воспаления полностью локализован. Лечение должно быть скорректировано лечащим врачом на повторном осмотре.
При назначении препаратов группы НПВС обязательной сопроводительной терапией являются ингибиторы протонной помпы (Омепразол, Нексиум), которые нужны для понижения кислотности желудка. Дело в том, что на фоне приема таких обезболивающих, есть вероятность обострения хронического гастрита, о наличии которого многие пациенты даже не догадываются.
Помимо этого показано назначение хондропротекторов для замедления деструктивных процессов, прогресс которых может привести к появлению грыжи – патологии более серьезной, чем протрузия. С этой же целью добавляют комплексы витаминов группы В.
Если пациент предъявляет жалобы на скованность мышц, тянущие боли по ходу позвоночника, что свидетельствует о повышенной ригидности, имеет смысл добавить миорелаксанты (Толперизон).
Консервативная терапия также включает в себя лечебную физическую культуру (ЛФК) и физиотерапию. Первая заключается в регулярном использовании умеренных дозированных нагрузок, которые способствуют улучшению тонуса мышц опорно-двигательного аппарата, снимают чрезмерное напряжение в поясничном отделе, в целом улучшая самочувствие пациента.
Физиотерапевтическое лечение представляет собой курс процедур ударно-волновой терапии с целью улучшения кровообращения в месте протрузии. Таким образом в очаге воспаления улучшается трофика и увеличивается интенсивность обменных процессов.
Еще одним популярным методом при данной патологии является массаж спины. Но стоит отметить, что в данном случае имеюся некие ограничения, так как состояние больного можно значительно ухудшить неправильным назначением. Массаж строго противопоказан в моменты обострения и в отдельных конкретных ситуациях. Суть лечения та же, что и при физиотерапии: уменьшить напряжение в поясничном отделе позвоночника, улучшить отток лимфы в месте воспаления и нормализовать мышечный тонус.
Выше мы уже упоминали необходимость консультации нейрохирурга в отдельных случаях для пациентов, у которых есть признаки протрузии поясничного отдела позвоночника. Напомним, что речь идет о видах патологии, при которых есть сдавление нервных корешков. Такого пациента может беспокоить острая боль, не купируемая анальгетиками, с иррадиацией в ногу или руку.
Стоит отметить, что пациента ждет не совсем традиционное оперативное лечение с удалением образовавшейся протрузии. Здесь хорошо зарекомендовали себя медикаментозные блокады, которые способствуют уменьшению болевого синдрома по ходу нервного корешка.
К наиболее продуктивным и эффективным способам устранения боли при протрузии поясничного отдела позвоночника также относят пункционные хирургические методы лечения. Когда пункционной иглой делают прокол по направлению к патологическому выпячиванию и с помощью специальных препаратов или радиочастотного воздействия уменьшают давление в межпозвоночном диске, что дает ему возможность принять изначальную форму. При этом студенистое ядро в центре между телами двух позвонков подлежит частичному разрушению холодной плазмой, лазером или электромагнитными волнами.
Подобное оперативное лечение проводят в отделении малоинвазивной нейрохирургии чаще всего под местным наркозом. Пациенты лечение переносят хорошо, восстановительный период довольно короткий и не требует особых усилий от больного. Однако для возрастных пациентов такая операция не подойдет, так как по причине возрастного старения фиброзное кольцо уже не так податливо к изменению размеров под воздействием вышеперечисленных факторов.
Профилактика
Профилактика протрузий поясничного отдела позвоночника – это совокупность полезных привычек самого пациента, направленных на снижение нагрузки на опорно-двигательный аппарат в целом, и отсутствие факторов, которые могут спровоцировать обострение. Здесь можно выделить пару советов, которые должны найти место и прочно закрепиться в жизни пациента, не желающего сталкиваться с подобной проблемой:
1) Контроль массы тела. Лишняя нагрузка на опорно-двигательную систему приводит к повышению рисков развития деструктивных процессов в ней.
2) Наблюдение у невролога один раз в год. Даже если пациент активно не предъявляет жалобы, своевременный профилактический осмотр поможет выявить патологию на ранних этапах. Не стоит забывать, что протрузии до определенного момента могут никак не проявлять себя клинически.
3) Дозированные умеренные физические нагрузки обязательно должны присутствовать в жизни человека. Поэтому даже при наличии сидячей работы не забывайте вовремя делать разминку и по возможности массаж спины один раз в год.
В заключении хотелось бы сказать, что даже при наличии протрузий в поясничном отделе позвоночника многим пациентам удалось подобрать такой режим, при котором есть возможность заниматься любимой работой, активными видами спорта, отдыхать без ущерба для своего здоровья. То есть вести полноценный образ жизни без колоссальных ограничений и при этом не чувствовать боли в спине.
Протрузия диска (Выбухание межпозвоночных дисков)
Что такое выбухание межпозвоночного диска (протрузия)?
Выбухание межпозвоночного диска на профессиональном медицинском языке называют протрузией межпозвоночного диска. При этом фиброзное кольцо диска выпячивается в сторону нервного канала. Протрузию также можно описать как неполную грыжу или как предшественника грыжи. Мы знаем: диски соединяют друг с другом отдельные позвонки позвоночника. У человека 23 межпозвоночных диска, каждый из которых состоит из фиброзного кольца (Anulusfibrosus) и мягкого пульпозного ядра (Nucleuspulposus). В первую очередь диски амортизируют нагрузку на позвоночник. При грыже межпозвоночного диска содержимое пульпозного ядра выступает через разрыв фиброзного кольца в спинальный канал и давит прямо на нервный корешок, из-за чего и появляются жалобы у пациента. При протрузии разрыв не возникает, а содержимое пульпозного ядра выпячивается так, что возникает выпуклость фиброзного кольца и происходит непрямое давление на невральные структуры. В худшем случае фиброзное кольцо надорвано. Выбухание диска принципиально может произойти на любой высоте позвоночника. Чаще всего бывают затронуты нижние сегменты пояснично-крестцового отдела, реже – шейный отдел позвоночника и еще реже – грудной отдел.

Частота появления протрузий – чаще всего между 30 и 45 годами
С возрастом протрузии возникают всё чаще. Это связано с одной стороны с процессом старения, а с другой – со снижением мобильности и недостатком движения. У большинства пациентов первые проявления протрузии возникают в возрасте между 30 и 45 годами.
Главные причины протрузий межпозвоночных дисков – это поднятие тяжестей и неправильные нагрузки
Как и при всех других заболеваниях, в случае с протрузиями не существует ОДНОЙ причины, это всегда комплекс множества факторов. Говоря о протрузии, начнем с дегенерации межпозвоночных дисков. Дегенерация – это вялотекущий процесс, который повреждает диск. Принципиально выбухание межпозвоночного диска происходит из-за того, что пульпозное ядро диска теряет эластичность в силу естественного снижения содержания жидкости. Как следствие фиброзное кольцо не может выполнять свою поддерживающую функцию, практически фиброзное кольцо выпячивается под давлением пульпозного ядра.
Структурное ослабление межпозвоночного диска существенно увеличивает риск образования протрузии. Так что не стоит удивляться тому, что большинство протрузий возникают на основе многолетних предшествующих повреждений. Основными причинами этого обычно являются неправильные нагрузки. Поднятие тяжестей, внезапные подъемы и ношение тяжестей, травмы или резкие движения в процессе спортивных занятий часто вызывают внезапную протрузию. Таким образом, выбухание межпозвоночного диска преимущественно возникает тогда, когда существует несоответствие нагрузки, статики тела и стабилизации позвоночника.
Дальнейшие причины, о которых часто забывают: люди, которые в силу профессии много сидят за письменным столом, также в опасности. Никотин – это тоже причина, так как курение негативно отражается на снабжении дисков питательными веществами. Тот, кто хочет сократить свои риски возникновения протрузий, должен отказаться от сигареты! Генетическая предрасположенность также играет важную роль.
Симптомы – сильные боли в затронутом сегменте позвоночника
Если вам повезет, то вы совсем не почувствуете протрузию. Действительно, протрузия диска может поначалу протекать бессимптомно. Причиной может быть то, что протрузия слишком мала, чтобы повредить нервные корешки и/или костный мозг. У некоторых людей нервные корешки могут приспособиться к выбуханию при медленном протекании заболевания. Чем быстрее выбухает межпозвоночный диск, тем вероятнее происходит сжатие нервных волокон, и вследствие этого появляются боли, возможно также чувство онемения или параличи. Эти симптомы пациенты описывают как глубоко сидящие, глухие, частично жгучие. Преимущественно больные чувствуют сильные боли в затронутых отделах позвоночника. В соответствии с прохождением нервов боли могут отдавать в зависимости от локализации в руки, плечи, в таз или в ноги.
Главное правило: чем сильнее давление на нервный корешок, тем дальше проникает боль в ногу, и действительно может простреливать до пальцев ног. Часто симптомы усиливаются при определенных движениях и при кашле или чихании. Также может случиться, что определенные рефлексы в соответствующей зоне нерва ослабляются. Выбухание диска в шейном отделе позвоночника часто имеет своим симптомом сильные головные боли, чаще всего в затылке.
Редко могут быть затронуты вегетативные функции. Сюда входят, например, жалобы на желудок, кишечник и мочевой пузырь.
Диагноз протрузия межпозвоночного диска
При подозрении на протрузию межпозвоночного диска необходимо в любом случае посетить невролога, нейрохирурга или ортопеда, чтобы врач назначил дальнейшую диагностику и начал соответствующее лечение. Пациент сам не в состоянии определить, ведет ли к боли грыжа межпозвоночного диска, киста, сужение или протрузия диска. Для диагностики врачу важно знать, насколько сильны жалобы на спину, возникают ли явления паралича, онемение или «мурашки» в руках и ногах. Во многих случаях необходимо глубокое физическое и неврологическое обследование.
Врач соответствующей специальности проверяет также рефлексы пациента, его подвижность и чувствительность, то есть его восприимчивость к различным раздражителям. Для окончательной постановки диагноза врач в большинстве случаев прибегает к визуализационным обследованиям. Магнито-резонансная томография (МРТ) однозначно показывает выбухание диска, его размеры, локализацию и степень дегенерации. Кроме того, точно можно судить о других изменениях невральных структур (компрессия нервных корешков, миелопатия, кисты, износ костей (остеохондроз), нейрофораминальный стеноз и др.)
Существует много возможностей для успешного лечения протрузии
А теперь хорошая новость! Вам (как правило) не надо оперироваться. У вашего врача есть для вас самые различные методы консервативного лечения. В их числе медикаментозное лечение боли, инъекции, среди них ПРТ (перирадикулярная терапия = инъекции обезболивающих препаратов и/или препаратов кортизона в область нервных корешков), инфильтрации, инфузии, гимнастика, мануальная терапия, остеопатия, акупунктура, термотерапия, электротерапия. Если перечисленные методы не приносят достаточного и длительного облегчения, тогда напрашиваются минимально инвазивные методы лечения, например, чрескожная нуклеотомия (PN), чрескожная лазерная декомпрессия (PLDD), которые могут сократить или ликвидировать протрузию. Для лечения дегенерации, которая почти всегда присутствует, предлагается трансплантация клеток диска (DCT = Disc Cells Transplantation), а также другие методы лечения.
Прогноз – ваш терапевт расскажет, какие упражнения вам помогут
Радуйтесь! У вас на руках хорошие карты! Правда, предполагается, что вы всё же сами сделаете что-то для своего здоровья, а именно возьмете ответственность на себя. Крайне важно для вашего будущего без боли: избегайте чрезмерной нагрузки на позвоночник. Кроме того, занимайтесь спортом. Конечно, подойдут не все виды спорта. В качестве профилактических занятий идеально подойдут плавание, велосипед, гимнастика в воде, так как при этом минимальная нагрузка на суставы. Йога и пилатес также считаются чудодейственными средствами при проблемах с межпозвоночными дисками, осторожно попробуйте их. Ваш терапевт (да-да, такой врач тоже есть…) подскажет, подходят ли вам эти упражнения.
И еще парочка довольно простых советов: на коротких расстояниях откажитесь от автомобиля, лучше пройдитесь пешком или возьмите велосипед. Время от времени позвольте лифту уехать без вас, а вместо этого идите по лестнице. Статические сидячие позиции в офисе – это для вас настоящий яд! Возможно, ваш шеф позволит вам стоячий пульт, чтобы периодически работать то сидя, то стоя. И последнее по порядку, но не по значению: лечебная гимнастика и физиотерапия, а также специальная гимнастика для спины смогут сделать вашу жизнь более легкой и воодушевленной. Чем бы вы ни занимались, речь постоянно идет об укреплении мышц спины и фиксировании межпозвоночных дисков в их исходной естественной позиции. И тогда протрузия диска станет историей из прошлого! А если, несмотря ни на что, вас все равно мучают боли, то это повод пойти к врачу, чтобы найти индивидуальное альтернативное решение.

Автор
Др. мед. Мунтер Сабарини
Врач-специалист, нейрохирургия
Avicenna Klinik в Берлине охотно поможет вам
С 2000 года клиника Avicenna Klinik находится в Берлине. Наши врачи, каждый в своей области (нейрохирургия, спинальная хирургия, анестезиология, ортопедия) имеют минимум 25 лет международного опыта.
Если вы хотите обратиться в нашу клинику с сильными болями в спине, межпозвоночной грыжей или с подозрением на грыжу, используйте следующий контакт:
Avicenna Klinik
Paulsborner Str. 2
10709 Berlin
Телефон: +49 30 236 08 30
Факс: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de
Вы можете позвонить нам в любое время, написать E-Mail или заполнить формуляр с просьбой перезвонить. Каждый пациент получает время для приема у врача в нашей клинике, который в любом случае является специалистом по заболеваниям позвоночника (нейрохирург). На основе данных МРТ (привезенных вами с собой или сделанных в нашей клинике) и подробного обследования врач обсудит с вами различные варианты терапии или операции. Вы также можете использовать опыт наших врачей только для получения их (второго) мнения.
Если вы решите пройти лечение и/или операцию у нас в Берлине, мы постараемся организовать ваше пребывание настолько приятным, насколько это возможно. В нашей клинике вы, как человек и пациент, находитесь в центре внимания. У нас вас ждет самое современное оборудование везде – от операционных до палат для пациентов.
Самые современные, щадящие, минимально инвазивные методы лечения – это ключевой элемент в нашей клинике. Совместно мы пытаемся найти подходящее лечение при ваших жалобах. Только после подробного разговора с пациентом, обследований и диагностики начинается собственно лечение. Таким образом, каждый пациент получает свое индивидуальное лечение.
Таким же важным, как оптимальное медицинское обслуживание, является для нас и индивидуальная человеческая забота. Во время пребывания в стационаре наш обслуживающий медицинский персонал находится в распоряжении пациентов круглосуточно. Кроме того, наши сотрудники могут общаться с пациентами на многих языках: английском, арабском, болгарском, русском, польском, турецком и французском. Мы заботимся о вашей безопасности, уважаем ваши пожелания, традиции и религию.
Наш коллектив состоит из высококвалифицированных специалистов. Все вместе они работают над тем, чтобы вы как можно быстрее вновь обрели здоровье.
Клиника имени Авиценны
Неважно, что спровоцировало у вас боли в спине, Грыжа межпозвоночного диска, Стеноз спинального канала, Соскальзывание позвонков (листез) или Перелом позвонка: у нас вы найдете подходящее вам лечение.
Как лечить протрузию дисков l4-l5 и l5-s1
Протрузия дисков l4-l5 и l5-s1 – это смещение поясничных дисков из позвоночного столба. Смещение происходит из-за частых и больших нагрузок на эти отделы позвоночника. Если данную болезнь не лечить и запустить, то может развиться межпозвонковая грыжа.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Для начала хочется отметить, что протрузия формируется в несколько этапов.
Стадии формирования протрузии
- Фиброзное кольцо трескается и деформируется позвоночный диск. При этом он может разрушиться на 60% от своего размера. На этом этапе возникают вспышки сильной боли.
- Начинает выходить из позвоночного столба примерно на 2-3 мм. Боль становится иррадиирующей и чувствуется неприятные ощущения в области смещенного диска. Но не стоит паниковать, ведь на данном этапе болезнь можно вылечить без лекарств и хирургического вмешательства. Нужно только поменять образ жизни и заняться укрепляющими физическими упражнениями.
- Диск выходит ещё сильней. Из-за появления разрыва в фиброзном кольце образуется грыжа. Вдобавок к этому, возникает острая иррадиирующая боль с некоторыми невралгическими нарушениями.
Стоит помнить, что если выпячивающийся диск не защемляет нерв позвоночника, то болезнь не будет сопровождаться болью.
Причины появления болезни
Протрузия дисков позвоночников появляется в основном из-за остеохондроза. В связи с уменьшением количества микроэлементов и жидкости, диск становится плоским и менее упругим, после чего начинает выходить из позвоночника. Спустя некоторое время фиброзное кольцо разрывается и образуется грыжа, увеличивая при этом расстояние между позвонками. Боль возникает из-за защемленного нерва, и может отдаваться в область ягодичных мышц или в ногу.
Протрузия появляется вследствие следующих причин:
- большая нагрузка на спину;
- неправильная осанка при наклоне и поднятии тяжестей;
- некомфортное и неправильное положение во время сидения;
- наследственные болезни, травмы и заболевания позвоночника;
- недостаточно развиты мышцы спины.
Чем грыжа межпозвоночного диска отличается от протрузии?
Различие между протрузией и грыжей в том, что во время протрузии фиброзное кольцо остается целым и пульпозпое ядро ещё находится в нем. При грыже фиброзное кольцо разрывается и пульпозное ядро выходит наружу. Это происходит из-за того, что диск «худеет». Вследствие чего он становится менее гибким, перестает амортизировать при ходьбе. Так как ткани диска высыхают, он начинает трескаться и выходить из своего места в позвоночнике, образуя небольшой пузырек на фиброзном кольце. Это выпячивание защемляет нервные окончания и причиняет острую боль. Так появляется болезнь протрузия. Если её запустить, то пузырик лопается и из кольца вытекает пульпозное ядро. Так возникает грыжа.
Симптомы заболевания
Наиболее явным симптомом заболевания является иррадиированная боль, то есть болит не сам очаг болезни, а другая часть тела. Это из-за того, что выдвинутый диск защемляет нервные окончания и боль проходит по всему защемленному нерву. Боль в разных частях тела зависит от того, где появится заболевание. Наиболее распространены следующие симптомы:
- головная боль и головокружения;
- боль в руке, предплечье, плече, онемение кисти руки;
- скачки давления.
Для дисков l4-l5 и l5-s1 характерными являются боли в районе поясницы, которые иррадиируют в ягодичную мышцу или ногу. Чаще всего они возникают из-за неправильного положения спины при физических нагрузках и долгого нахождения в неправильном и неудобном положении. Также спина может болеть вследствие неправильных наклонов с поднятием тяжелых предметов и резких поворотов.
Так как симптомы весьма распространенные и их путают с другими заболеваниями или обыкновенной усталостью, про проблемы с позвоночником люди задумываются в самый последний момент. Но если болезнь вовремя заметить, то её можно довольно безболезненно излечить.
Лечение протрузии
Стоит помнить, что запустив протрузию, она довольно быстро может превратиться в межпозвоночную грыжу. И этого желательно не делать, ведь для лечения протрузии не требуется помощь хирурга, а лечение грыжи межпозвоночных дисков – требует. Чтобы не дойти до крайности, лучше всего обратиться за помощью к соответствующему специалисту при ранних симптомах заболевания. Протрузия лечится с помощью специального комплекса мероприятий, благодаря им устраняется не только боль, но и её причины. Лечение основывается на методах физиотерапии и лечебной гимнастики, с помощью которых усиливается каркас туловища и укрепляются мышцы спины, а больной диск вправляется на место. Также для лечения используется мануальная терапия, лечебный массаж, а в некоторых случаях – лечение медикаментами.


