Сколиоз и остеохондроз позвоночника

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
- Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Сколиоз и остеохондроз часто являются сопутствующими друг другу заболеваниями. Оба связаны с дегенерацией позвоночного столба. Но в случае сколиоза происходит нарушение осанки в боковой проекции, а в случае остеохондроза – дегенерация хрящевой ткани межпозвоночных дисков.
Искривление позвоночника может повлечь за собой развитие дегенеративного дистрофического заболевания дисков. И, напротив, на фоне разрушения межпозвоночного диска нередко возникает снижение его высоты с одной стороны (протрузия), наблюдается вторичное искривление позвоночного столба.
Развивающийся в подростковом возрасте сколиоз и остеохондроз позвоночника зачастую приводит к деформации грудной клетки и нарушению функций внутренних органов. У таких пациентов наблюдается снижение жизненного объема легких, изменение сердечного ритма, патология гемодинамики в полости малого и большого круга кровообращения.
Сколиоз является тяжёлой патологий, которая связана с нарушением работы мышечного каркаса спины. Хотя точные причины нарушения осанки медикам до настоящего времени не известны, они пришли к выводу о том, что помимо генетически наследуемых факторов семейной предрасположенности к деформации позвоночника, огромную роль играет развитие мышц спины. Каркас отвечает за поддержание баланса позвоночника. Любое нарушение или дисфункция влекут за собой дегенерацию хрящевой ткани. Происходит частичное смещение позвонков и фиксация в неправильном положении за счет образований костных анастомозов, сращивания остеофитов и т.д. Чем дольше развивается сколиоз, тем тяжелее последствия этого заболевания.
Остеохондроз по своей природе также связан с нарушением функции мышечного каркаса спины. Важные факторы негативного влияния:
- нарушение диффузного питания хрящевой ткани межпозвоночных дисков, которое может осуществляться только с помощью взаимодействия с окружающими мышечными волокнами;
- накопление продуктов распада в условиях низкой эффективности работоспособности миоцитов;
- отсутствие физических нагрузок приводит к дисбалансу положения тел позвонков, они не фиксируются в вертикальном положении и начинают оказывать травматическое воздействие на расположенные между ними межпозвоночные хрящевые диски;
- дегенерация связочного и сухожильного аппарата на фоне низкой работоспособности мышц
Остеохондроз – это дегенерация межпозвоночного диска. Он состоит из плотной оболочки (фиброзного кольца), внутри которой располагается пульпозное ядро в виде студенистого тела. Питание хрящевых тканей может осуществляться только при активной сократительной работе окружающих мышц, поскольку собственной кровеносной сети у фиброзного кольца и пульпозного ядра нет. Небольшая часть жидкости и питательных веществ поступает в нижнюю часть диска с помощью диффузного обмена с замыкательными пластинками. Они обладают собственной кровеносной сетью. Но она может подвергаться склерозированию при длительном компрессионном воздействии. Это свойственно для увеличения вертикального давления на определённые участки межпозвоночного диска при развитии сколиоза.
Своевременное лечение этих заболеваний позволит полностью восстановить работоспособность позвоночного столба. Избежать риска развития серьезных необратимых последствий можно только при своевременном обращении к врачу.
В Москве можно записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Для этого позвоните администратору и согласуйте время приема. В ходе консультации доктор проведет осмотр, установит точный диагноз и расскажет о том, какие методы мануальной терапии будут эффективны в случае вашего заболевания.
Чем отличается остеохондроз от сколиоза?
Основные отличия остеохондроза и сколиоза заключаются в патогенезе заболеваний. Разница между сколиозом и остеохондрозом заключается в том, что в первом случае происходит смещение тел позвонков в боковой плоскости и за счет этого деформируется отдел позвоночного столба (или несколько). При остеохондрозе происходит изменение конфигурации межпозвоночных дисков по их высоте. Они как бы проседают, их сдавливает вес тела, они подвергаются протрузии. При снижении высоты компенсаторно происходит увеличение площади межпозвоночного диска.
Следующее, чем отличается сколиоз от остеохондроза – это влиянием на другие органы и системы. Так, сколиоз приводит к следующим тяжелым осложнениям:
- деформация грудной клетки с изменением положения легких, плевры, пищевода, сердца, аорты и т.д.;
- дегенерация и разрушение реберно-позвоночных и реберно-грудных суставов, что влечет за собой изменение дыхательной активности;
- дистрофия межрёберных мышц на стороне искривления;
- деформация диафрагмы;
- давление на поджелудочную железу;
- дислокация почки с изменением её функциональности.
Остеохондроз приводит к другим неприятным осложнениям. Самая распространенное – межпозвоночная грыжа, которая может вызывать сильнейшие боли, нарушение процессов иннервации отдельных участков тела. Межпозвоночная грыжа появляется в результате деятельного разрушения межпозвоночного диска с полной утратой его ткани к регенерации и самостоятельному восстановлению при усилении диффузного питания. Происходит это за счет постепенной кальцинации поверхности межпозвоночного диска. На фоне нарушения диффузного питания происходит обезвоживание фиброзного кольца, оно становится ломким и утрачивает типичную для него эластичность. Появляются многочисленные трещины, которые с целью восстановления целостности покрываются отложениями солей кальция. Эти участки в будущем не могут участвовать в диффузном обмене жидкостями. Они приводит к протрузии и появлению межпозвоночной грыжи.
Сколиоз и остеохондроз шейного отдела
Часто бывают сопряжены шейный остеохондроз и сколиоз грудного отдела позвоночника. Причем в этой ситуации именно сколиоз является причиной последующего развития шейного остеохондроза. В среднем возрасте сколиоз и остеохондроз шейного отдела развиваются параллельно. Причиной этой сочетанной патологии позвоночного столба часто становится перенесенная травма. Например, после ДТП или падения на спину остается периодически возникающая тупая боль в области между лопатками. Постепенно она распространяется на воротниковую зону.
Постоянное перенапряжение мышц в области травмы и искривления позвоночника приводит к тому, что развивается дистрофическая дегенерация в хрящевых межпозвоночных дисках в области 5 – 6 – 6 шейных позвонков.
Проявляется патология тупыми постоянными болями между лопатками, по плечевой линии и в области воротниковой зоны. При разработке курса лечения необходимо учитывать, что следует одновременно проводить исправление осанки и восстанавливать эластичность поврежденных хрящевых дисков.
Сколиоз и остеохондроз грудного отдела позвоночника
В ряде случаев сколиоз вызывает остеохондроз грудного отдела позвоночника в тех сегментах, которые подвергаются боковой компрессии. Патологический механизм действует следующим образом:
- постепенное боковое искривление влечет за собой сдавливание боковых поверхностей фиброзного кольца межпозвоночного диска;
- при выраженной дегенерации сегмента происходит смещение тела позвонка в боковой проекции.;
- при этом межпозвоночный диск смещается в противоположную сторону;
- происходит дистрофическая дегенерация и последующее разрушение бокового сегмента фиброзного кольца;
- пульпозное ядро смещается;
- может возникать межпозвоночная грыжа в противоположной смещению стороне.
Самым опасным осложнением сколиоза и остеохондроза грудного отдела является секвестрированная межпозвоночная грыжа между смещенными телами позвонков, Она часто приводит к серьезному нарушению процессов иннервации тканей, может повлечь за собой нарушение работоспособности спинного мозга при стенозе спинномозгового канала.
Сколиоз и остеохондроз поясничного отдела
Чаще всего остеохондроз поясничного отдела развивается при сколиозе в грудном. Его характерные признаки – постоянное перенапряжение мышц в области нижней части грудной клетки. Типичные дегенеративные изменения характерны для верхних межпозвоночных дисков поясничного отдела. Редко при грудном сколиозе поражается пояснично-крестцовый отдел позвоночника.
Необходимо проводить тщательную дифференциальную диагностику. Часто сколиоз провоцирует развитие заболеваний почек. Они проявляются тупой тянущей болью в области поясницы. Важно делать рентгенографические снимки и УЗИ почек для исключения опущения почки, поликистоза, гипертрофии и других негативных последствий смещения грудной клетки.
Симптомы сколиоза и межпозвонкового остеохондроза
Клинические симптомы сколиоза и остеохондроза похожи, поскольку обе патологии в той или иной мере нарушают физиологическую конфигурацию позвоночного столба. Сколиоз и межпозвонковый остеохондроз могут проявляться в виде:
- постоянной тупой боли, которая при значительных физических нагрузках переходит в острую;
- скованности движений, особенно в утренние часы или после длительного статического положения тела;
- ограничении амплитуды подвижности;
- неврологической клинике (парестезии, онемение, распространение боли по ходу сдавленного нерва).
При появлении подобных признаков необходимо как можно быстрее обратиться за медицинской помощью. Лечит сколиоз и остеохондроз врач вертебролог, невролог или ортопед. В нашей клинике также может записаться на бесплатную консультацию к мануальному терапевту или остеопату.
Перед тем, как лечить сколиоз и остеохондроз
Перед тем, как лечить сколиоз и остеохондроз, нужно провести тщательную дифференциальную диагностику. Она начинается с осмотра у специалиста. Врач вертебролог сможет уже в ходе пальпаторного исследования выявить снижение высоты межпозвоночного диска, синдром натяжения мышечного волокна, искривление в боковой проекции. Затем назначает рентгенографический снимок в разных проекциях. Это обследование позволяет уточнить локализацию патологических изменений и степень разрушительного воздействия.
В случае затруднения с постановкой точного диагноза назначается МРТ обследование. Оно позволяет выявить все структурные изменения в тканях опорно-двигательного аппарата. Также показано УЗИ, дуплексное сканирование и т.д.
Лечение сколиоза и остеохондроза позвоночника
Начинать лечение сколиоза и остеохондроза позвоночника необходимо с устранения действия патогенных факторов. В настоящее время медикаментозное лечение остеохондроза и сколиоза невозможно, поскольку нет таких препаратов, которые могли бы устранить искривление позвоночного столба.
Методы мануальной терапии позволяют восстановить конфигурацию позвоночника лишь на 1-2-ой стадии сколиоза. При более выраженной деформации позвоночного столба показана хирургическая операция по восстановлению его целостности.
Для лечения остеохондроза, сочетанного со сколиозом, применяются следующие варианты воздействия:
- тракционное вытяжение позвоночного столба – позволяет вернуть физиологическую высоту межпозвоночных дисков и восстановить нормальное положение тел позвонков;
- остеопатия и массаж повышают эластичность всех хрящевых, связочных, сухожильных и мышечных тканей;
- лечебная гимнастика и кинезиотерапия корректируют работоспособность мышечного каркаса спины, создают условия для исправления осанки, повышают тонус мышц, усиливают диффузное питание межпозвоночных дисков;
- рефлексотерапия запускает процесс регенерации всех поврежденных тканей;
- физиотерапия, лазерное лечение и электромиостимуляция ускоряют процесс выздоровления.
Курс лечения всегда разрабатывается индивидуально. Если хотите получить по этому вопросу индивидуальную консультацию врача вертебролога, запишитесь на бесплатный прием в нашу клинику мануальной терапии.
Методы профилактики остеохондроза и сколиоза
Основные методы профилактики остеохондроза и сколиоза заключаются в устранении факторов негативного воздействия. Нужно следить за физическим состоянием мышечного каркаса спины. Также рекомендуется вести активный, подвижный образ жизни. При сидении нужно держать спину прямо.
Правильная организация спального и рабочего места позволяет исключать длительное статическое перенапряжение мышц шеи. Рациональное питание и достаточное потребление чистой питьевой воды позволяют в полной мере восстанавливать ткани межпозвоночного диска.
По мере возможности нужно исключать травмы, воспалительные процессы, присутствие очагов хронического воспаления в организме человека.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
В чем заключаются отличия остеохондроза и сколиоза: причины заболеваний

К сожалению, многие из нас сталкиваются с такими проблемами, как боли в спине, скованность мышц, особенно по утрам, отеки на ногах, чувство покалывания и онемения в конечностях. Нередко у нас бывает нарушение сна, головные боли. Зачастую, причиной данных недугов служат заболевания позвоночника.
Давайте же разберемся с причинами возникновения самых распространенных из них:
Остеохондроз
Остеохондроз является одним из самых распространенных заболеваний позвоночника. В подавляющем большинстве случаев, именно остеохондроз является причиной болей в спине.
При данном заболевании происходит разрушение костной и хрящевой ткани. Эта болезнь знакома практически всем людям пожилого возраста, хотя нередко встречается у молодых мужчин, женщин и даже детей.
Причинами развития остеохондроза являются:
- лишний вес;
- сидячая работа;
- тяжелый физический труд;
- нарушение обмена веществ;
- травмы позвоночника;
- неправильная осанка.
Сколиоз
Сколиоз – сложная деформация позвоночника. Он начинается и ухудшается, как правило, в детском и юношеском возрасте, во время усиленного роста тела. Примерно в 80 % всех случаев причина возникновения искривлений неизвестна. Так же, причинами сколиоза могут быть:
- заболевания соединительной ткани;
- нарушение обмена веществ;
- травмы позвоночника;
- операции по удалению злокачественных опухолей;
- операции на сердце у детей;
- выраженная разница длины ног.
Спондилоартроз
При этом заболевании поражаются мелкие суставы позвоночника. Больные отмечают интенсивные боли, которые могут локализоваться в области шеи с иррадиацией в руку, затылок, межлопаточную область или, при поражении поясничного отдела, боли локализуются в поясничной области с отдачей в ягодицу или бедро. Так же как и остеохондроз, болезнь чаще поражает пожилых людей, но, зачастую, развивается и у людей молодого и зрелого возраста.
В зависимости от зоны поражения суставов, спондилоартроз может быть шейного, грудного или поясничного отдела позвоночника.
Причинами развития спондилоартроза являютя:
- микротравмы позвоночника;
- нарушение обмена веществ;
- неправильная осанка;
- сидячий образ жизни;
- длительные физические нагрузки;
- плоскостопие.
Межпозвоночная грыжа
Грыжа межпозвонкового диска – одно из самых распространенных и сложных заболеваний позвоночника. Эта патология связана с нарушением обменных процессов в межпозвонковом диске. Обычный остеохондроз увеличивает риск появления межпозвоночной грыжи.
Симптомы, свидетельствующие о наличии данного заболевания, весьма разнообразии, и зависят от локализации межпозвоночной грыжи.

Причинами развития межпозвоночной грыжи может быть:
- сидячий образ жизни;
- резкой перемены положения тела;
- избыточный вес;
- операции на позвоночнике;
- неправильная осанка, слаборазвитые мышцы спины;
- чрезмерные нагрузки на позвоночник при занятиях спортом или в быту (резкие наклоны и повороты корпуса при поднятии тяжестей);
- возрастные изменения, различные заболевания позвоночника: остеохондроз, остеопороз, сколиоз.
Спинальный стеноз
Спинальным стенозом страдают, как правило, люди пожилого возраста. Клинически, заболевание проявляется болями в спине, онемением и покалыванием в нижних конечностях. При данном заболевании происходит сужение спинномозгового канала и сдавливание спинного мозга.
- малоподвижный образ жизни;
- травмы позвоночника;
- врожденные аномалии развития позвоночника.
Профилактикой заболеваний позвоночника является:
- Рациональная физическая нагрузка;
- Физическая активность. Есть виды спорта, благотворно влияющие на состояние позвоночного столба, — спортивная ходьба, плавание, легкая атлетика.
- Отсутствие лишнего веса;
- Сон на правильной поверхности. Спать нужно на матрасе средней жесткости. Подушка должна быть, невысокой, чтобы только голова располагалась на ней, а плечи на кровати;
- Правильно организованное рабочее место у детей и взрослых.
- Сбалансированное питание;
- Равномерное распределение нагрузки при переноске тяжелых вещей;
- Отсутствие вредных привычек;
- Правильная осанка.
Сколиоз: степени развития болезни, а также актуальные методы ее лечения
На сегодняшний день у людей всех возрастов встречаются различного рода поражения опорно-двигательного аппарата. Одним из часто встречающихся принято считать сколиоз.
Рассмотрим понятие, клиническую картину, а также виды, причины, симптоматику, диагностику и основы комплексного лечения сколиотической болезни.
Сколиоз – деформация позвоночника человека
Сколиоз – что это такое?
Сколиоз – это сложная деформация позвоночника стойкого типа, характерными признаками наличия которой является боковое искривление спины в правую, леву или даже обе сторону.
Среди характерной особенности патологии принято выделять торсионное (скручивающееся) трансформирование позвоночника вокруг своей оси, что приводит к серьезным нарушениям не только строения, но еще и функционирования большого количества внутренних органов.
Отсутствие лечения сколиоза позвоночника может привести к возникновению и прогрессированию развития межпозвоночных грыж, остеохондроза, радикулита и иных патологий опорно-двигательного аппарата человека.
Ключевые симптомы сколиоза – это ухудшение подвижности позвоночного столба, а также болевые ощущения, сконцентрированные в области спины и возникающие преимущественно при физических нагрузках различной интенсивности. Визуально болезнь можно определить по ассиметричному расположению лопаток, ребер, наклону плечевой линии, а также наклону тела человека в одну из сторон (влево/вправо, вперед/назад).
Клиническая картина сколиоза говорит о том, что заболевания является преимущественно приобретенным и возникает в результате перенесенных травм спины или нарушения осанки.
Диагностирование патологии наиболее часто диагностируется у детей возрастом от 6 до 15 лет.
Наиболее вероятные причины и факторы риска возникновения сколиотической болезни
Среди наиболее вероятных причин возникновения болезни принято выделять:
врожденные – подразумевают аномальное развитие патологических процессов, проявляющихся в виде образования дополнительных клиновидных позвонков и пр.;
нервно-мышечные – вызваны слабостью мышц и связок каркаса позвоночника, а также недостаточностью их тонуса, обусловленным хроническими нарушениями ЦНС и пр.;
синдром-связанные – прогрессируют в связи с неправильным формированием структуры тканей при синдромах Марфана или Эллерса-Данло;
идиопатические – диагностируются в результате невозможности постановки причины развития;
вторичные – являются результатом перенесенных травм/операций.
Разработки И. А. Мовшовича позволили выявить факторы, провоцирующие прогресс сколиотической болезни. Среди них:
изменение спиномозговых или костных тканей, приводящих к нарушению нормального развития позвоночного столба;
нарушения обменных процессов и гормонального баланса, создающие условия для прогрессирования патологических процессов;
чрезмерные, нагрузки на позвоночный столб в период его роста.
Классификация
Специалисты вертебрологии, травматологии и ортопедии выделяют несколько типов классификации патологии. Условно можно выделить две группы стойкой деформации позвонков, каждая из которых имеет собственную классификацию:
1. Структурный сколиоз – боковое искривление позвоночника. Подразделяется на:
травматический – является результатом перенесенных травм;
рубцовый – возникает в результате огрубения структуры мягких тканей;
миопатический – вызван заболеванием мышечной системы;
нейрогенный – встречается при нейрофиброматозе, полиомиелите и прочих патологий представленной группы;
метаболический – возникает в следствие нарушения обменных процессов и нехватки нутриентов в организме;
остеопатический – обусловлен аномальным развитием позвоночного столба;
идиопатический – особая категория, выставляемая пациенту в ситуации, когда невозможно определить причину возникновения. В свою очередь также подразделяются на:
a. инфантильные (1-2 год жизни);
b. ювенильные (4-6 лет);
c. подростковые (10-14 лет).
2. Неструктурный сколиоз – деформация позвоночного столба, с параллельным вращением позвонков. Подразделяется на:
осаночный – вызван нарушением осанки, исчезают при выполнении наклонов вперед и проведении рентгенологического исследования в положении лежа;
рефлекторный – вызван необходимостью принятия определенного положения в связи с болевым синдромом;
компенсаторный – обусловлен укорачиванием одной из нижних конечностей;
истерический – крайне редкий вид, имеющий психологическую природу возникновения.
С учетом места расположения деформации, выделяют:
Сколиоз 1–2 степени
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.

Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.

Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4–6 лет, а также на 10–14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.

Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.

Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.

В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10–25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.

У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.

Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.

В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.

Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.

Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Периневральная киста: причины возникновения, симптоматика, методы терапии
При наличии воспалительных процессов, затрагивающих область спинного мозга, нередко возникает специфическое заболевание, которое врачи называют периневральной кистой позвоночника. Данная патология выражается образованием отдельной полости, которая заполне



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети

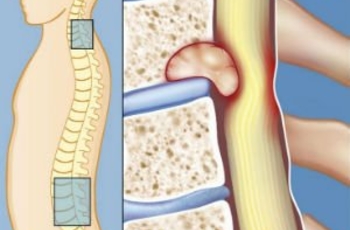
Чаще всего заболевание затрагивает крестцовый и поясничный отделы позвоночника, однако в редких случаях киста может развиваться и в области шейных позвонков.
Причины заболевания
Для начала нужно отметить, что периневральная киста в большинстве случаев возникает вследствие различных травм, но иногда патология развивается в процессе внутриутробного развития эмбриона и называется врожденной. Как правило, о наличии кисты человек может не подозревать достаточно длительное время, до тех пор, пока новообразование не начнет увеличиваться и воздействовать на спинномозговые нервные окончания. По этой причине, периневральная киста обнаруживается на последних стадиях своего развития и лишь в редких случаях обнаружить нежелательную патологию на ранних сроках удается в процессе медицинского обследования.
Основные симптомы
Исходя из всего вышесказанного, следует, что на начальном этапе формирования новообразования ни о каких конкретных симптомах и речи быть не может, поскольку киста никак не дает о себе знать. И только по мере увеличения и в зависимости от формы проявляются признаки, которые свидетельствуют о проблемах со здоровьем:
- нарушение работы пищеварительного тракта;
- болевые ощущения в пояснично-крестцовой области (боль в спине);
- парестезия;
- сильные боли в верхних и нижних конечностях;
- нарушение функции кишечника.
Наличие периневральной кисты нередко является сопутствующим фактором для развития осложнений, среди которых отдельно нужно отметить аппендицит, аднексит и желудочные или печеночные колики. Согласно статистике, новообразование очень часто встречается у больных остеохондрозом.
Принципы лечения
Чтобы назначить эффективную терапию, для начала необходимо установить точное месторасположение кисты. С этой целью проводится ряд медицинских исследований, в числе которых присутствует МРТ и компьютерная томография. В том случае, когда размеры новообразования находятся в пределах допустимой нормы (не более 1,5 см), то, как правило, надобность в лечении отпадает, однако необходимо периодически проходить осмотр у нейрохирурга и выполнять все врачебные рекомендации.
Если киста начала увеличиваться и ее размеры превышают предельно допустимую норму, то назначается комплексная медикаментозная терапия. Из числа противовоспалительных лекарственных препаратов очень часто используются диклофенак и диклоберл. При наличии выраженного болевого синдрома применяются проверенные временем препараты – анальгин или баралгин. При необходимости лечащий врач может назначить различные лекарственные средства, которые способствуют нормализации обмена веществ и предотвращают развитие дистрофических патологий.
Оперативное медицинское вмешательство показано только в том случае, когда периневральная киста достигает гигантских размеров и приводит к различным нарушениям работоспособности жизненноважных органов или затрагивает мягкие ткани в области позвоночника, что является причиной сильных болей. Хирургическая операция состоит из нескольких основных этапов. Сначала необходимо откачать из полости спинномозговую жидкость, а затем заполнить образовавшуюся пустоту специальным склеивающим веществом.
Киста позвоночника
Киста позвоночника – это заболевание, представляющее собой полостное образование с жидкостью, располагающееся в любом участке позвоночника: от шейного до крестцового отдела. Среди всех болезней позвоночника, киста считается самым редким недугом.
Причины
- воспалительных и дегенеративных процессов в тканях;
- травм – ушибов, переломов;
- больших нагрузок на позвоночник, связанных со спортом, либо профессией, при неравномерном их распределении;
- кровоизлияний в область позвоночника.
Кисты позвоночника классифицируются по способу происхождения:
- врожденная;
- приобретенная.
По морфологическим признакам:
- истинная;
- ложная.
По месту локализации:
- киста шейного отдела;
- киста грудного отдела;
- киста поясничного и сакрального (пояснично-крестцового) отдела;
- периневральная киста;
- арахноидальная киста;
- периартикулярная киста;
- ликворная киста;
- аневризматичсекая киста.
Симптомы
Киста может развиваться бессимптомно на протяжении многих лет, а может начать беспокоить уже на ранних стадиях. Основными симптомами, которыми сопровождаются все типы кист позвоночника, являются:
Болевые ощущения, локализующиеся в области размещения кисты. Со временем боль может распространяться на ягодицы и нижние конечности, реже – на другие отделы тела.
Боль, спровоцированная кистой, имеет хронический характер, то есть ощущается и во время движения, и в спокойном состоянии.
Арахноидальные кисты сопровождаются головной болью, головокружением, шумом в ушах.
Кисты позвоночника сопровождаются разного рода неврологическими нарушениями.
Наблюдается нарушение чувствительности, онемение, ощущение мурашек в верхних и нижних конечностях.
В некоторых случаях нарушается функция кишечника и мочеполовой системы.
При прогрессировании кисты отмечается мышечная слабость нижних конечностей, что приводит к хромоте, расстройству вестибулярного аппарата.
Диагностика
Диагностируется киста позвоночника нейрохирургом. Врачом назначается комплексное обследование:
- собирается история болезни: визуальный осмотр, пальпация, учитываются жалобы больного;
- рентген позвоночника в разных проекциях;
- компьютерная или магнитно-резонансная томография;
- УЗИ позвоночника;
Дополнительно нейрохирург может назначить миелографию. В спинномозговой канал вводят контрастную жидкость, таким образом исследуют проводящие пути на предмет нарушения проходимости.
Если необходимо исследовать спинномозговые корешки, назначают элекмиографию.
Обязательно проводят биохимическое исследование крови и мочи.
Лечение
Киста позвоночника лечится комплексно: оно направлено на снижение симптоматики и предупреждение осложнений.
Консервативное лечение назначается нейрохирургом и включает:
- Прием обезболивающих и противовоспалительных препаратов.
- Прием витаминов группы В и С, кальция и фосфора.
- Прием препаратов, улучшающих микроциркуляцию.
- Приема препаратов, уменьшающих дистрофические и дегенеративные процессы в тканях.
- Введение обезболивающих средств непосредственно в триггерные точки для снятия острой боли.
Дополняют консервативное лечение постельным режимом и рационом, насыщенным микроэлементами и витаминами.
Из физиотерапевтических методов при лечении кисты позвоночника отдают предпочтение:
- лечебному массажу;
- рефлексотерапии;
- фонофорезу;
- лечебной гимнастике;
Врачом может быть назначена фиксация позвоночника бандажом, корсетом, эластичным поясом.
Кисты инфекционного характера лечатся совместно с инфекционистом.
Оперативное лечение назначают, если киста увеличивается в размерах, оказывает давление на спинномозговые корешки и спинной мозг, на кровообращение и функции других органов.
Операция может проводиться двумя способами: малоинвазивным – проведение пункции кисты или иссечение образования с тканями.
Профилактика
Профилактика кисты позвоночника заключается в следующих мероприятиях:
- Организм должен получать необходимое количество витаминов и микроэлементов.
- Необходимо стараться избегать травмоопасных видов спорта, подъема тяжестей.
- Заниматься активными видами спорта: плаваньем, лечебной гимнастикой, йогой.
- Контролировать свой вес.
- Регулярно сдавать анализы на наличие паразитов.
Киста позвоночника: причины, симптомы и лечение

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
- Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы
Патологии опорно-двигательного аппарата зачастую могут быть связанным с различными новообразованиями. Опухоли могут быть структурными или полыми, но наполненными различными компонентами (жир, лимфа, межклеточная жидкость, кровь). Киста позвоночника – это полая внутри опухоль с тонкими стенками и наполнением межклеточной жидкостью. Необходимо знать симптомы кисты позвоночника, лечение этого заболевания на ранней стадии может быть консервативным, но очень часто пациенты обращаются за помощью уже в запущенных ситуациях.
Чем дольше существует киста позвоночника, тем больше её размеры. Постоянное накопление внутри жидкости приводит к расширению внутренней полости. Застой жидкости приводит к постепенному выпадения фибрина и образованию довольного плотного содержимого внутри новообразования. Часто формируется атерома или липома.
Своевременно заподозрить у себя развитие этого опасного новообразования помогут сведения, представленные в данном материале. Если у вас присутствуют постоянные боли в разных отделах спины и шеи, обратитесь на прием к специалисту. Мы предлагаем вам бесплатную первичную консультацию невролога и вертебролога в нашей клинике мануальной терапии. Достаточно позвонить и записаться на прием на удобное для вас время.
Чем опасна киста в позвоночнике?
Давайте разберемся в том, что такое киста в позвоночнике и чем она может быть опасна для состояния здоровья человека. Прежде всего стоит уточнить, что в зависимости от локализации новообразования могут определяться структурные изменения позвоночного столба. Киста может образовываться в полости спинномозгового канала и иметь ликворное наполнение. Это самый тяжелый вид патологии, и он подлежит хирургическому удалению сразу же после обнаружения.
Также выделяются периартикулярные, арахноидальные и периневральные виды опухолей.
Более подробно о видах и способах их лечения поговорим далее. А пока несколько факторов негативного влияния кисты на состояние здоровья человека:
- опухоль оказывает существенное давление на окружающие ткани;
- может вызывать парезы, параплегии и полные параличи верхних и нижних конечностей;
- локализация в шейном отделе провоцирует сильнейшие головные боли с повышением внутричерепного давления;
- нарушается работоспособность всех внутренних органов;
- страдает коронарное кровообращение;
- высок риск развития спинального типа инсульта.
Это далеко не все факторы риска. Множество заболеваний и состояний, сформированных в процессе нарушения иннервации впоследствии требует длительной реабилитации. Поэтому стоит осознавать, чем опасна киста позвоночника. Если есть похожие симптомы, не медлите, обращайтесь за медицинской помощью. На ранних стадиях кистозные изменения могут быть устранены консервативными методами. Но при больших размерах кисты позвоночника всегда требуется хирургическая операция по её удалению.
Причины возникновения кисты на позвоночнике
Кисту на позвоночнике могут спровоцировать разные причины, среди них есть и врожденные генетические изменения, делающие ткани более склонными к растяжению и заполнению жидкостями. Изменение структуры ткани может начаться после травмы или приема некоторых лекарственных препаратов.
Рассмотрим основные причины возникновения кисты на позвоночнике, включающие в себя следующие патогенетические факторы влияния:
- инфекционные, ревматические и посттравматические воспалительные процессы, в том числе и асептического характера после ушибов и ударов;
- постоянные чрезмерные нагрузки на позвоночный столб, приводящие к деформации хрящевой ткани межпозвоночных дисков, связочного и мышечного аппарата;
- искривления позвоночного столба с деформацией межпозвонковых унковертебральных суставов;
- неправильное распределение статической, механической и кинетической нагрузки при нарушениях осанки или неграмотной организации спального и рабочего места;
- избыточная масса тела с отложением жировой ткани в области спины и брюшной передней стенки (фигура по типу «яблоко» зачастую провоцирует развитие периневрального типа кисты поясничного отдела позвоночника);
- ведение неправильного образа жизни с отсутствием регулярных физических нагрузок на мышечный каркас воротниковой зоны, спины и поясницы;
- сидячая работа, связанная с длительным статическим напряжением отдельных частей тела;
- паразитарные инфекции и повреждения.
В большинстве случаев в детском возрасте обнаруживаются врожденные кистозные изменения, которые произошли на внутриутробной стадии развития. приобретенные кисты у малышей в возрасте до 12-ти лет встречаются очень редко. В взрослом возрасте киста позвоночника – это в половине случаев последствия травматического воздействия, на 25 % это связано с ревматоидным воспалением и еще на четверть это забивание вызывается деформациями и дегенерациями позвоночника.
Характерные симптомы кисты позвоночника
Зачастую характерные клинические проявления у подобного забивания отсутствуют. Симптомы кисты позвоночника могут проявляться на поздних стадиях, когда размеры настолько велики, что начинают оказывать компрессионное воздействие на окружающие ткани.
Это может сопровождаться следующими клиническими признаками:
- боль в том или ином отделе позвоночника;
- болезненные ощущения по ходу корешковых нервов (верхние и нижние конечности, область плеч, ягодиц, бедра, паха, передней брюшной стенки и т.д.);
- ощущение ударов током, прострелов или ошпаривания кипятком в отдельных частях тела;
- болевые ощущения могут возникать в любое время суток, вне зависимости от физической активности;
- во многом боль связана с определённым положением тела, например, пациенты начинают ощущать прострелы при наклоне в одну сторону или в положении лежа на спине;
- клиника повышенного внутричерепного давления может проявляться при локализации кисты в шейной и воротниковой зоне (возникают жалобы на головокружение, сильнейшую головную голь, светобоязнь, тошноту и рвоту на высоте болевого приступа);
- при больших размерах кисты в шейном отделе могут формироваться симптомы, похожие на транзиторное нарушение мозгового кровообращения, вплоть до нарушения работы мимической мускулатуры лицевой зоны;
- онемение в конечностях, ощущение снижения температуры, снижение мышечной силы;
- чувство покалывания или ползания мурашек по отграниченным участкам;
- при локализации новообразования в нижнем грудном и поясничном отделах могут появляться характерные расстройства функции тонкого и толстого кишечника (проявляется в виде повышенного газообразования, снижения активности перистальтики, чередования длительных запоров и сильных диарей);
- сакральное расположение (в области крестца) провоцирует расстройство мочеиспускания (от недержания мочи до полного отсутствия процесса опорожнения мочевого пузыря);
- изменение походки, связанной с постепенной дистрофией мышечной ткани ягодиц и нижних конечностей;
- постоянное чувство усталости.
Для правильной постановки диагноза требуется проведение ряда инструментальных обследований. На начальном этапе назначается рентгенография. Снимок может показать кисты в розных локализациях. Если этого обследования недостаточно, то рекомендуется МРТ. В ходе магнитной резонансной томограммы можно увидеть кистозные изменения даже небольшого размера.
Виды: периневральная и периартикулярная, арахноидальная и синовиальная киста позвоночника
Существуют разнообразные виды кист на позвоночнике. В основном они различаются своей локализацией и внутренним наполнением.
Периневральная киста позвоночника отличается тем, что находится внутри спинномозгового канала и наполняется ликвором. Она оказывается давление на дуральный мешок. Её клиническая картина напоминает внутреннюю грыжу позвоночника или стеноз канала.
Арахноидальная киста позвоночника по-другому называется тарловой и провоцирует сильные головные боли. Может оказывать давление на корешковые нервы. Это вызывает снижение чувствительности мышечной силы ы верхних конечностях.
Периартикулярная киста позвоночника связана с травматическими асептическими воспалениями в области образования гематом. Если не проводить своевременную реабилитацию после спортивной травмы спины, то высока вероятность развития данного новообразования. Может быть вылечена с помощью массажа и остеопатии.
Синовиальная киста позвоночника локализуется в области фиброзного кольца межпозвоночного диска. Внутри скапливается синовиальная жидкость. При правильно проводимом лечении с помощью мануальной терапии можно добиться полного обратного регресса данного заболевания.
Аневризматическая киста позвоночника поражает костную структуру. Полость образуется внутри тела позвонка или его остистого отростка. Симптоматика очень скудная. Требуется прилагать массу усилий для развития мышечного каркаса спины. Если он ослабнет, то возрастет многократно риск перелома тела позвонка.
Киста шейного и грудного отделов позвоночника
Очень часто диагностируется киста шейного отдела позвоночника, поскольку она может быть спровоцирована неправильно подобранной одеждой. У мужчин это заболевание зачастую связано с постоянным ношением рубашек с жёстким воротником и галстуков.
Длительное статическое напряжение мышц шеи и воротниковой зоны может приводить к структурным изменениям в тканях. Появляются первые симптомы:
- головные боли и головокружение;
- чувство распирания внутри черепной коробки;
- ощущение давления на глазные яблоки и внутри ушного прохода;
- изменение слуха и зрения;
- носовые кровотечения.
В дальнейшем развивается гипертонический синдром и резко ухудшается качество жизни за счет постоянно депрессивного настроения.
Киста грудного отдела позвоночника практически всегда формируется после травматического воздействия. Бывает связана с падениями на спину, прыжками с высоты, резким подъемом не свойственных для человека тяжестей. У женщин этот вид кисты на позвоночнике начинает формироваться в период вынашивания ребенка. После родов наступает временная ремиссия и затем клинические симптомы усугубляются после любых физических нагрузок, связанным с переноской тяжестей.
Сакральная киста поясничного и крестцового отдела позвоночника
Киста позвоночника поясничного отдела может давать мышечную слабость в нижних конечностях. Очень часто сакральная киста позвоночника приводит к развитию синдрома ущемления конского хвоста. При этом у человека нарушается процесс самостоятельного опорожнения мочевого пузыря и кишечника. Требуется экстренная хирургическая операция по устранению фактора компрессии нервной ткани.
Сакральная киста крестцового отдела позвоночника на ранней стадии дает выраженный синдром беспокойных ног в вечернее и ночное время. если не можете найти положение в постели для ног и постоянно ими бесконтрольно двигаете, попробуйте провести диагностику состояния крестца. Можно обнаружится киста позвоночника в пояснично-крестцовом отделе, что потребуется определённого лечения.
Лечение кисты позвоночника
На ранних стадиях, при небольших размерах и отсутствии выраженных неврологических симптомов лечение кисты позвоночника проводится без применения хирургических способов вмешательства. С целью терапии кисты позвоночника применяется массаж и остеопатия, рефлексотерапия и тракционное вытяжение, кинезитерапия и лечебная гимнастика. Прекрасные результаты дает лазерная вапоризация кистозного новообразования.
Вы можете записаться на бесплатную консультацию в нашу клинику мануальной терапии. Опытный врач невролог проведет полное обследование и поставит точный диагноз. И только после учета всех ваших индивидуальных особенностей будет разработан специальный курс терапии. Он поможет справиться с этим опасных заболеванием.
Помните! Самолечение может быть опасно! Обратитесь ко врачу


