Нарушение внутрипредсердной проводимости
Хронические сердечно-сосудистые заболевания, постоянные воспалительные процессы, а также интоксикации приводят к нарушениям электролитного баланса и обменных процессов в миокарде. Именно концентрация ионов калия, натрия, магния и функциональная активность каналов обеспечивают нормальную передачу импульса по внутрисердечным путям. Нарушение электрического возбуждения в любом отделе проводящей системы ведет к неадекватному кровообращению и перебоям в работе сердца.
Описание, причины и виды
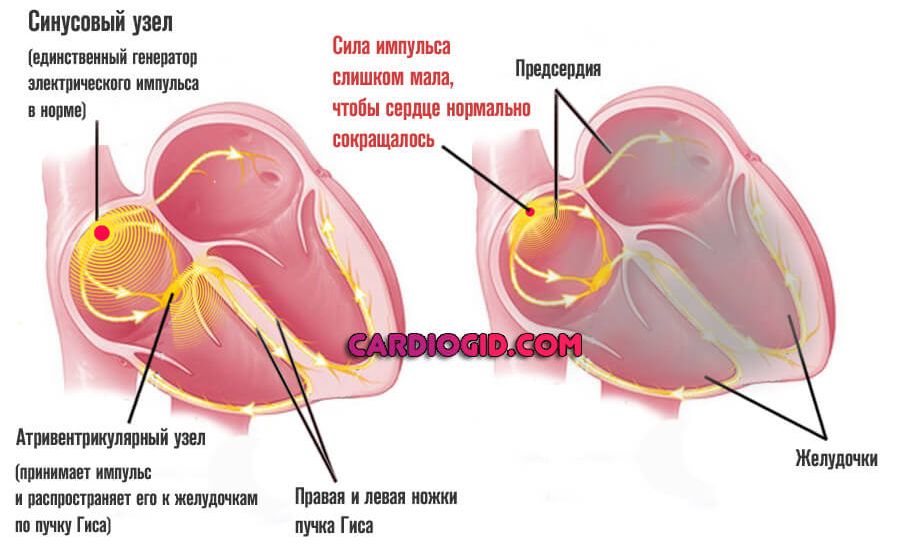
Проводящая система сердца состоит из нескольких отделов. Электрический импульс производится в синоатриальном узле, в месте впадения полых вен в правое предсердие. Сигнал передается по волокнам пучков Бахмана, Тореля и Венкебаха внутри миокарда предсердий (сначала левого, потом правого) к атриовентрикулярному узлу. Возбуждение предсердных клеток обеспечивается преимущественно функционированием пучка Бахмана. На миокард желудочков сигнал передается по пучку Гиса и волокнам Пуркинье.
Адекватное прохождение импульса с сохранением интервалов и пауз соответствует систолической и диастолической фазам сердечного цикла.
Иногда в одном из отделов проводящей системы замедляется проведение электрического сигнала (блокада). Этот процесс называется нарушением проводимости. Патофизиологически блокада развивается по двум причинам: недостаточная активность нервных волокон и их низкая чувствительность к медиаторам.
Выделяют два варианта патологии:
- Неполная – импульс проходит из правого предсердия в левое за более длительный промежуток времени.
- Полная – обе камеры работают независимо друг от друга. Чаще всего ритм желудочков обеспечивает синусовый узел, а левого предсердия – эктопические очаги.
Нарушения чаще всего связаны с передозировкой сердечных гликозидов и других антиаритмических средств. Также они возникают на фоне хронической ишемической болезни сердца, кардиомиопатиии, ревматического поражения эндокарда.
У беременных аритмию могут вызвать: увеличение количества эстрогенов и хорионического гонадопропина, повышенная чувствительность адренергических рецепторов и накопление жидкости в организме.
Осмотр и инструментальная диагностика
Замедление внутрипредсердной проводимости характеризуется неспецифическими симптомами нарушений ритма:
- ощущение перебоев в работе сердца – дополнительных внеочередных сокращений;
- внезапные приступы усиленного сердцебиения;
- «замирание» в груди;
- одышка – в случае длительного прогрессирования патологии.
Возникновение патологии всегда связано с органическим поражением миокарда, поэтому при клиническом осмотре пациента на первый план выходят симптомы основного заболевания:
 вегетососудистая дисфункция – потливость, покраснение лица;
вегетососудистая дисфункция – потливость, покраснение лица;- пульс аритмичный с удовлетворительными характеристиками наполнения и амплитуды;
- лабильность артериального давления;
- при ультразвуковом исследовании – участки гипокинезии, значимое расширение полости левого предсердия.
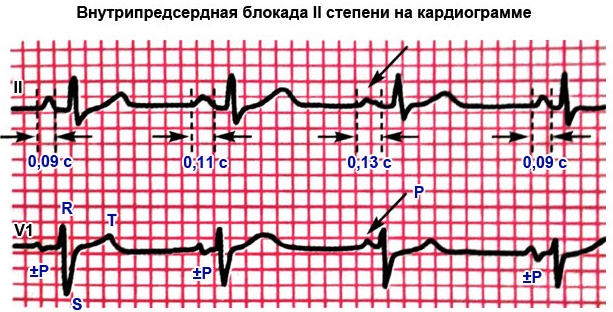
Диагноз «внутрипредсердная блокада» определяют по результатам электрокардиографии (ЭКГ). Критерии:
- удлинение зубца Р более 0,12 с в II, III, aVR;
- изменение формы зубца – расщепление, двухфазность, уплощение.
В зависимости от данных кардиограммы выделяют степень (1, 2, 3) патологии. Первая степень наиболее часто сопровождается другими нарушениями ритма – атриовентрикулярной или внутрижелудочковой блокадами, эктрасистолией.
Методы коррекции и лечение: что и когда делать
Изолированное нарушение проведения импульса по межпредсердным волокнам, которое не сопровождается клиническими симптомами, не требует лечения. Медикаментозная терапия назначается при развитии аритмий с нарушениями гемодинамики: фибрилляция предсердий, экстрасистолия, пароксизмальные тахикардии.
Используемые группы препаратов:
- антиаритмические: «Пропонорм», «Кордарон», «Этацизин», «Бисопролол».
- сердечные гликозиды: «Дигоксин»;
- мочегонные: «Эплеренон», «Спироналоктон», «Торасемид».
Внутрипредсердные блокады высокой степени, которые вызывают симптомы сердечной недостаточности, требуют установки кардиостимулятора (искусственного водителя ритма). Установка электродов в оба предсердия позволяет синхронизировать работу миокарда.
Выводы
Нарушение проведения электрического импульса из правого предсердие в левое вызвано различными диффузными патологиями миокарда ревматического, коронарогенного или неустановленного происхождения. Изолированные внутрипредсердные блокады не вызывают расстройств гемодинамики и клинических признаков сердечной недостаточности, однако могут быть причиной дальнейшего возникновения аритмий высокой степени. Лечение патологии проводится в зависимости от основного заболевания и имеющихся симптомов и подразумевает использование фармпрепаратов или установку искусственного водителя ритма.
Для подготовки материала использовались следующие источники информации.
Замедление внутрипредсердной проводимости на ЭКГ. Признаки, причины, лечение
Замедление внутрипредсердной проводимости, обнаруживаемое на ЭКГ, обусловлено органическими поражениями сердца, при которых происходит сбой в проведении электрического импульса по мышечным волокнам предсердий.
Исходя из степени данного нарушения, врач ставит прогноз о развитии и исходе основного заболевания сердца. Так как патология протекает бессимптомно, для ее своевременного выявления необходим ежегодный диагностический осмотр.
Электрофизиология замедления внутрипредсердной проводимости
Замедление внутрипредсердной проводимости на ЭКГ оценивается по состоянию зубца P, продолжительность которого в норме не должна превышать 0.11 с. Данное нарушение может быть обусловлено гипертрофией левого предсердия или сбоем в проведении импульсов по пучку Бахмана.
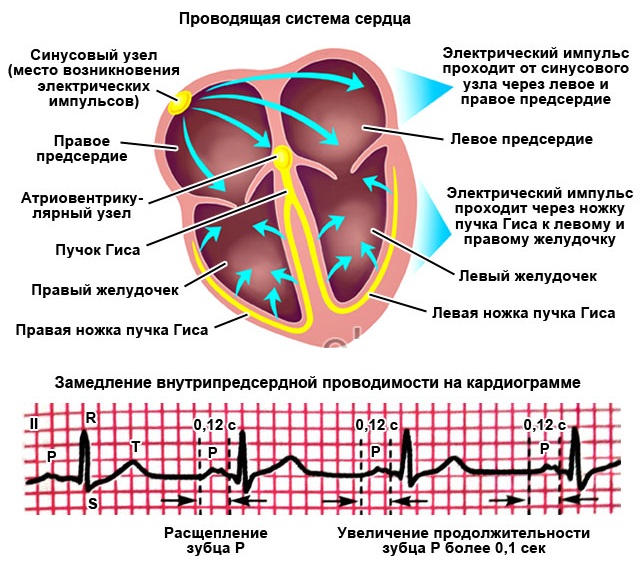 Замедление внутрипредсердной проводимости на ЭКГ.
Замедление внутрипредсердной проводимости на ЭКГ.
Если на кардиограмме появляется расщепление зубца P более 0.02 с, то специалист прогнозирует возможность в ближайшем будущем полной сердечной блокады, которая наблюдается при инфаркте миокарда и ишемической болезни.
Классификация и степени
В медицинской практике принято различать 3 степени замедления, определяющиеся тяжестью процесса:
- I степень — торможение проведения электрического импульса;
- II степень — замедление проведение, чередующееся с единичными моментами блокирования прохождения импульса к левому предсердию;

- III степень — устойчивая блокировка прохождения импульса и отсутствие связи между работой обоих предсердий.
По стойкости процесса ЗВП подразделяются на хронические и транзиторные.
Причины замедления у взрослых, детей
Замедление внутрипредсердной проводимости на ЭКГ появляется по причинам нарушения целостности проводящей системы сердца, изменения ее структуры или приема определенных лекарственных препаратов.
Резкий подъем артериального давления
При резком подъеме артериального давления происходит чрезмерное напряжение отдельной части миокарда, влекущее за собой нарушение проводимости электрических импульсов в левом и правом предсердиях. Это обусловлено одновременным поступлением из головного мозга информации о сокращении и расслаблении сердечной мышцы.
Несмотря на то, что данное состояние продолжается десятые доли секунды, происходит кардинальное нарушение подачи крови к органам.
Воспаление сердечной мышцы или миокардит
К органическим причинам замедления внутрипредсердной проводимости относится миокардит, вызванный следующими факторами:
- инфекционные заболевания вирусной, бактериальной и грибковой природы;
- аутоиммунные болезни;
- потребление алкоголя и кокаина;
- прием определенных лекарственных препаратов.
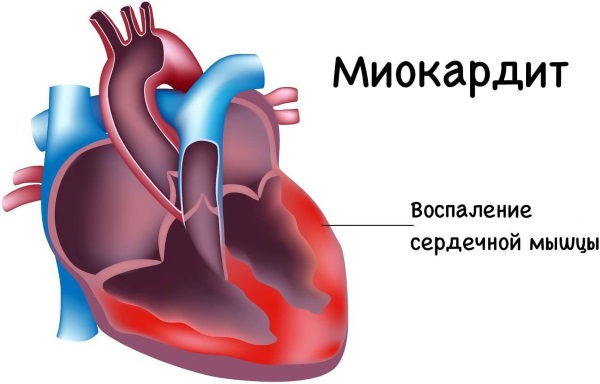 Миокардит может вызывать замедление внутрипредсердной проводимости на ЭКГ.
Миокардит может вызывать замедление внутрипредсердной проводимости на ЭКГ.
При воспалении сердечная мышца перестает полноценно выполнять свои функции, в результате чего нарушается проведение электрических импульсов. В зависимости от степени поражения данное состояние может носить обратимый и необратимый характер.
Атеросклероз коронарных артерий или аорты
Формирование на внутренних стенках коронарных сосудов и аорты атеросклеротических бляшек приводит к утрате их эластичности, значительному сужению и полному закрытию просвета. При этом нарушается кровоснабжение сердца, провоцирующее замедление или нарушение проводимости электрических импульсов.
Инфаркт
Наиболее частым осложнением, возникающим после инфаркта миокарда, является нарушение внутрипредсердной проводимости электрических импульсов. Это обусловлено тем, что некротические участки сердечной мышцы за 30-60 дней полностью замещаются рубцовой тканью и необратимо теряют свою функцию.
Внесердечные причины
В некоторых случаях замедление внутрипредсердной проводимости является нормой и не свидетельствует о наличии сбоев в работе миокарда или сердечных клапанов. Это может происходить после интенсивных физических нагрузок или при резком повышении температуры тела, когда количество перекачиваемой крови в единицу времени увеличивается в 2-3 раза.
Замедление проводимости, вызывающее интоксикацию организма, может быть спровоцировано злоупотреблением крепкого алкоголя или выкуриванием большого количества сигарет в день.
Симптомы
Замедление внутрипредсердной проводимости на ЭКГ, проявившееся в незначительной степени, не отражается клинической картиной на состоянии пациента, не выявляется при аускультации, УЗИ сердца и других внутренних органов.
При значительных отклонениях от нормы показателей проводимости у человека снижается частота сердечных сокращений до 50 ударов в минуту.
При таком пульсе наблюдается:
- незначительные болевые ощущения в области грудной клетки;

- чрезмерное потоотделение;
- частые головокружения;
- снижение резкости зрения;
- сонливость в дневное время суток и бессонница ночью.
У детей аналогичная симптоматика проявляется в более выраженной форме. Это обусловлено меньшим объемом крови и более частым сердечным ритмом по сравнению с взрослыми людьми.
Как влияет патология на работу организма у взрослых, детей?
При значительном замедлении внутрипредсердной проходимости нарушается нормальное поступление кислорода в органы и ткани. И в первую очередь страдает головной мозг.
Поэтому у пациентов могут наблюдаться:
- приступы одышки без физических нагрузок;
- явления интоксикации;
- нарушение ориентации в пространстве;
- постоянные головные боли;
- потери сознания на несколько секунд.
При отсутствии терапии данная патология влечет развитие нарушения внутрижелудочковой проводимости, при которой происходит блокирование нескольких синоптических узлов. При таком состоянии часть мышц в теле человека перестает сокращаться, приводя к резкому возрастанию внутреннего давления.
У детей резко снижается физическая и умственная активность, появляются головные боли и усталость без видимых причин.
Как проходит беременность при нарушении внутрипредсердной проводимости?
Беременность не является причиной нарушения внутрипредсердной проводимости. Однако существуют факторы, способные спровоцировать развитие данной патологии.
К ним относятся:
- физиологические изменения кровообращения (увеличение общего и ударного объема крови, ускорение сердцебиения);
- усиление чувствительности адренорецепторов, повышение уровня концентрации катехоламинов;
- гормональные сдвиги, выраженные в увеличении выработки прогестерона, эстрогена, простагландина и ренина.
Совокупность данных процессов способствует изменению возбудимости миокарда. Если у женщины до начала беременности имелись предпосылки к развитию патологий сердечно-сосудистой системы, то во время вынашивания плода велика вероятность развития замедления внутрипредсердной проходимости.
Медики выделяют следующие причины, способные спровоцировать данное нарушение:
- несбалансированные физические нагрузки;
- частые или сильные стрессы;
- употребление большого количества продуктов, вызывающих усиленную выработку пирокатехоламинов (крепкий черный и зеленый чай, кофе, горький шоколад, никотин);
- врожденные пороки сердца;

- хронические болезни, новообразования или перенесенные травмы сердца;
- патологии органов дыхательной системы различной этиологии;
- системные заболевания;
- психические расстройства;
- патологии ЦНС;
- язва желудка или кишечника;
- хронические и острые гепатиты;
- сбои в работе желез внутренней секреции;
- нарушение баланса электролитов в организме;
- отравления.
У женщин с нарушением внутрипредсердной проводимости часто регистрируются гестозы, гипотрофия плода, рождение недоношенных детей.
К какому врачу обращаться?
После выявления на кардиограмме замедления внутрипредсердной проводимости следует обратиться к кардиологу или аритмологу. После проведения комплексной диагностики они могут дополнительно назначить обследование у нейрохирурга.
Если изменения в работе проводящей системы сердца вызваны инфекционными заболеваниями, то необходима консультация инфекциониста. Лечение женщин во время беременности должно согласовываться с ведущим гинекологом.
ЭКГ и другие методы диагностики
Замедление внутрипредсердной проводимости выявляется на ЭКГ, ЭФИ или Холтер-мониторинге. Стандартная электрокардиография является обязательным и наиболее доступным методом обследования, используемым во всех лечебных учреждениях. В его основу положена регистрация биоэлектрических сигналов, возникающих во время сердечных сокращений, с помощью графических изображений.
Холтеровский мониторинг представляет собой ЭКГ, продолжительность которой составляет от 24 часов до недели. Данный метод дает возможность зафиксировать и отследить биоэлектрическую активность сердца в повседневных ситуациях.

Для его проведения на тело пациента крепятся датчики электрических импульсов. Считываемая ими информация выводится на экран монитора и в дальнейшем интерпретируется кардиологом.
В период обследования пациент ведет обычный образ жизни, включающий работу, прием пищи, физическую активность, проезд в транспорте, сон и другие обычные дела.
Сведения о своем физическом и эмоциональном состоянии человек обязательно должен записывать в дневник. В нем также указываются данные о приеме пищи и лекарственных препаратов, продолжительности и качестве сна, изменениях самочувствия.
ЭФИ (электрофизиологическое исследование сердца) относится к дорогостоящим методам, проводимым в условиях стационара.
Существуют 2 разновидности данного обследования, применяемые при изучении различных патологий.
В первом случае в вены верхних и нижних конечностей пациента устанавливают специальные катетеры. Через них вводят электроды, через которые осуществляют электростимуляцию проводящей системы сердца. Таким способом удается вызвать, устранить и исследовать параметры возникающих нарушений проводимости. 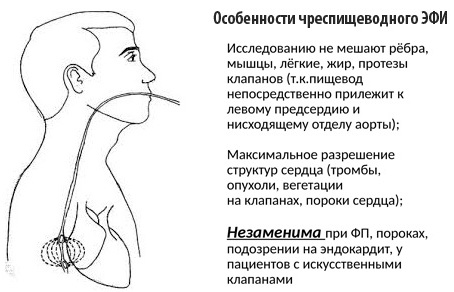
Более простой разновидностью ЭФИ является чреспищеводное введение зонда-электрода, через которое проводится стимуляция левого предсердия. Этот метод позволяет изучить самые часто встречающиеся виды замедлений проводимости сердечных импульсов, а также точно установить синдром слабости синусового узла, распространенный у людей преклонного возраста.
Методы коррекции и лечение: что и когда делать?
При замедлении внутрипредсердной проходимости не разработан единый алгоритм лечения. Первоначально выявляется истинная причина, провоцирующая данное нарушение. Если сопутствующие заболевания отсутствуют, то пациенту назначают поддерживающую терапию в виде витаминов, минералов, а также препаратов, улучшающих трофику тканей и транспортировку к ним питательных веществ.
При гипертонии применяются медикаменты стабилизирующие давление. Они подбираются индивидуально для каждого пациента в зависимости от возраста, степени отклонения показателей от нормы, переносимости конкретных лекарственных веществ.
Уменьшить частоту возникновения приступов замедления внутрипредсердной проходимости во многих случаях удается при помощи:
- упорядочивания режима сна;
- коррекции рациона питания;
- правильного подбора физических нагрузок;
- устранения стрессовых факторов.
Данные меры также эффективны в качестве профилактики нарушений сердечной деятельности.
Терапевтические меры
Замедление внутрипредсердной проводимости на ЭКГ, протекающее в острой форме, требует проведения специфической терапии.
| Группы препаратов | Названия препаратов | Оказываемое действие |
| Холинолитики | атропин, скополамин, платифиллин | Снижение тонуса гладкой мускулатуры, улучшение проводимости электрических импульсов в сердце. |
| Вазопрессоры | норадреналин | Повышение артериального давления |
| Глюкокортикоиды | гидрокартизон | Купирование и снятие воспаления |
| Диуретики | лазикс, фуросемид | Выведение избыточного количества калия и жидкости из организма. |
| Сердечные гликозиды | кордигит, лантозид, адонис-бром | Устранение аритмии, стимуляция работы сердечной мышцы. |

В отдельных случаях врач принимает решение о целесообразности использования успокоительных средств.
Беременным женщинам назначают препараты магния, которые не оказывают негативного воздействия на развитие плода. Остальные лекарства, направленные на улучшение внутрипредсердной проводимости, используются только по клиническим показаниям, когда существует угроза жизни матери.
Лечение хирургическим путем
При неэффективности консервативной терапии применяются следующие хирургические методы:
- имплантация электрокардиостимулятора;

- замена сердечных клапанов искусственными аналогами
Имплантация электростимулятора не имеет возрастных ограничений. В дальнейшем прооперированные пациенты могут вести полноценную жизнь. Им только следует избегать воздействия сильных электромагнитных волн, включая прохождение магнитно-резонансной томографии.
Люди со встроенными кардиостимуляторами должны периодически посещать нейрохирурга и кардиолога, с целью проверки исправности прибора и регулирования параметров его настроек.
Данная имплантация возможна даже во время беременности. Но, если не существует реальной угрозы жизни, то до 8-ми недель врачи рекомендуют воздержаться от операции. Установка кардиостимулятора обязательно проводится под контролем эхокардиографа и с применением средств, обеспечивающих максимальную защиту плода.
Если нарушение проводимости обусловлено патологическими изменениями в одном из клапанов сердца, то специалист предлагает его замену механическим или биологическим искусственным аналогом. Выбор определяется рядом факторов, которые врач оценивает после проведения многочисленных обследований и получения результатов лабораторных исследований крови пациента.
Механический сердечный клапан отличается надежностью и не требует замены. Однако после его установки, человек должен постоянно употреблять лекарственные препараты, снижающие уровень свертываемости крови.
Биологические клапана после определенного срока работы начинают постепенно разрушаться. Поэтому их рекомендуют устанавливать людям преклонного возраста.
Занятия спортом при аритмии
Активные виды спорта противопоказаны людям, страдающим замедлением внутрипредсердной проходимости. В случае, когда она осложняется ишемической аритмией, любая физическая и эмоциональная нагрузка становятся строго противопоказанными, так как могут спровоцировать предынфарктное состояние.
Синдром внезапной смерти вследствие аритмии возникает даже у очень молодых спортсменов. В большинстве случаев данный синдром развивается на фоне не выявленного ранее поражения проводящей системы сердца.
В настоящее время особое внимание ученые уделяют изучению аритмии у детей. Это объясняется спецификой развития аритмии в молодом возрасте, которая при наличии усиленной физической нагрузки может спровоцировать патофизиологические изменения сердечно-сосудистой системы, а в тяжелых случаях — привести к летальному исходу. 
Оптимальным решением при замедлении внутрипредсердной проводимости, обнаруженном на ЭКГ, является регулярное выполнение комплекса ЛФК, разработанного врачом-специалистом. Грамотно подобранные упражнения лечебной физкультуры повышают эффективность лечения, уменьшают реабилитационный период и предупреждают последующее развитие патологии.
Однако самостоятельные занятия, выполняемые без предварительной консультации с врачом или инструктором, могут иметь обратный эффект и привести к ухудшению состояния пациента.
Видео об артимии
Нарушение ритма и проводимости сердца:
Нарушения проводимости сердца
Нарушения проводимости сердца в некоторых случаях могут протекать бессимптомно и при этом обнаруживаются случайным образом во время профилактических осмотров. Однако в большинстве случаев патология имеет выраженные признаки и требует обязательного лечения.
Пройти диагностику на наличие нарушений в проводимости сердца можно в нашем центре «Клиника ABC». Мы располагаем всем необходимым для этого оборудованием и штатом квалифицированных сотрудников. Мы применяем только эффективные методы лечения с индивидуальным подходом к каждому пациенту.
Что такое проводимость сердца
Синусовый узел отвечает за возникновение и передачу импульсов к кардиомиоцитам. При этом степень проводимости зависит от способности мышечной ткани реагировать на подобные импульсы. При прохождении через различные системы и отделы сердца импульсы оказывают влияние на способность предсердий и желудочков сокращаться. Процесс необходим для проталкивания крови из сердечной мышцы в аорту и дальнейшего распределения по всему организму.
При нарушении проводимости импульсов угнетается функция желудочков, что приводит к развитию патологии. При этом патология бывает 2-х типов: нарушение проводимости левого желудочка и нарушение внутренней проводимости сердца.
Виды и степени нарушения
Заболевание подразделяется на несколько типов в зависимости от степени тяжести и характера протекания патологического процесса.
Классификация болезни основывается на нарушениях в той или иной области сердца. Наиболее распространенным является блокада пучка Гиса, являющегося средством передачи импульсов.
Однопучковые – поражение одной ветки.
Бифасцикулярная форма – нарушение желудочковой проводимости сердца наблюдается в обеих ветвях.
Трифасцикулярная – блокирование импульсов в 3-х ветвях. Является наиболее опасным состоянием и требует немедленной госпитализации.
Местные расстройства проводимости импульсов подразделяются на полную блокаду и неполную.
Классификация по характеру импульсов:
Синотриальный тип. Отмечается частичная проводимость импульсов.
Внутрипредсердная форма. Является провокатором более тяжелых и опасных состояний.
Антриовентрикулярная блокада. При данном типе происходит задержка импульса. В осложненных случаях состояние может привести к летальному исходу.
Нарушение внутрижелудчковой проводимости сердца у взрослых и детей. При данном типе болезни наблюдаются изменения в области пучка Гиса.
Синдром Вольфа-Паркинсона-Уайта. Состояние приводит к развитию наджелудочковой тахикардии.
Также заболевание подразделяется характеру локализации – пароксимальная и дистальная. По характеру протекания патология бывает постоянной и непостоянной и относится к нарушениям предсердной проводимости.
Причины заболевания
Причины болезни подразделяются на 5 основных групп.
Некардиальная группа. В свою очередь, подразделяется на несколько подгрупп: нейрогенную, гипоксическую и эндокринную.
Кардиальные или органические. Данный тип характеризуется нарушениями в проводящей системе сердца. Состояние может развиваться на фоне ишемической болезни, при миокардите, миопатии, наследственных пороков сердца или после перенесенных хирургических операций на органе.
Медикаментозная группа. Возникает в результате злоупотребление лекарственными препаратами. Процесс может принимать осложненную форму.
Установить точную причину можно только после полной диагностики. Причина и лечение нарушения внутрипредсердной проводимости устанавливаются лечащим специалистом после всех обследований.
Основные симптомы
Симптоматика болезни может различаться в зависимости от установленной формы. Однако наиболее распространенными являются следующие признаки:
головокружения, обморочные состояния;
быстрая утомляемость, общая слабость организма;
изменения в поведении – частая смена настроений, снижение когнитивных функций;
для пожилых людей характерны беспричинные падения;
изменения в пульсе.
При развитии указанных симптомов необходимо незамедлительно обратиться к специалисту.
Диагностика нарушений проводимости
Согласно международной классификации МКБ 10 заболеванию присвоен код I45.
Для подтверждения и уточнения диагноза необходимо пройти ряд диагностических процедур.
Суточное монтирование (Холтер ЭКГ). Процедура позволяет выявить взаимосвязь между заболеванием и внешними факторами.
Электрокардиограмма. Определить нарушение проводимости сердца на ЭКГ можно при проявлении различной физической активности. Исследование проводится с использованием тренажеров, беговой дорожки или при выполнении других упражнений.
Ультразвуковая диагностика. Позволяет определить структуру сердца и его тканей.
Общие исследования крови и мочи.
Биохимический анализ крови.
Определение содержания некоторых гормонов.
Для уточнения диагноза и выявления причины могут назначаться дополнительные диагностические процедуры. Своевременное посещение кардиолога помогает предотвратить риски развития тяжелых последствий и осложнений.
Процесс лечения
Схема терапии разрабатывается в индивидуальном порядке с учетом множества различных факторов – характера протекания, степени выраженности, формы заболевания. При этом специальное лечение нарушения внутрипредсердной проводимости при стабильно и долго протекающем состоянии не требуется.
Медикаментозное лечение. Лекарственные препараты подбираются согласно установленному типу болезни. Также назначаются витаминные комплексы, средства, обладающие общеукрепляющим действием.
Соблюдение диеты. Для некоторых видов нарушений показано диетическое питание, основанное на отказе от вредной и жирной пищи. При этом в рацион включают продукты питания на растительной основе.
Оперативное вмешательство. Назначается в тяжелых и опасных для здоровья и жизни пациента случаях. Хирургическое лечение нарушения внутрижелудочковой проводимости сердца проводится при отсутствии терапевтического эффекта от применения лекарственных средств. Принцип процедуры заключается в установке кардиостимулятора.
Способ лечения подбирается только после всех проведенных диагностических мероприятий.
Предостережения
При игнорировании симптоматики и отсутствии своевременного лечения нарушение проводимости сердца может приводить к различным осложнениям, вплоть до летального исхода.
внезапная остановка сердца;
функциональное нарушение работы сердца;
ухудшение протекания болезни с ярко выраженной симптоматикой;
Состояние считается потенциально опасным для жизни и здоровья пациента, поэтому при первых признаках болезни рекомендуется незамедлительно обратиться к специалисту.
Профилактические меры
Для предотвращения развития нарушений в проводящей способности сердца рекомендуется соблюдать определенные правила.
Соблюдение режимов труда и отдыха.
Необходимо придерживаться правильного питания, богатого различными полезными веществами – витаминами, макро- и микроэлементами.
Из меню рекомендуется исключить тяжелую пищу – жареное, мучное, жирное, копчености.
Избегание стрессовых ситуаций.
Полный отказ от курения и спиртных напитков.
Препараты следует принимать только по рекомендациям врача.
Прохождение профилактических осмотров у специалиста.
Полное следование правилам лечения.
Обращение к специалисту при возникновении сопутствующей заболеванию симптоматики.
Получить грамотную консультацию кардиолога и назначать эффективное лечение поможет наш центр «Клиника ABC». Наши специалисты работают с пациентами в индивидуальном порядке. Для обследований мы используем только новейшее оборудование и передовые технологии. Записаться на прием можно по предоставленным номерам телефонов.
Нарушение и замедление внутрипредсердной проводимости: причины, симптомы и степени, лечение и прогноз жизни
З аболевания кардиологического профиля не всегда обнаруживаются рутинными методами. Особенно функциональные, на ранних стадиях своего развития. Требуется продолжительное динамическое наблюдение, которого пациенты, условно здоровые не получают.
Замедление внутрипредсердной проводимости — это клинический вариант нарушения, при котором ослабевает интенсивность движения электрического импульса от естественного водителя ритма к предсердиям.
При прогрессировании в патологический процесс включается весь орган, в том числе и желудочки.
Основная и непосредственная причина — отмирание структур синусового (СА) узла, который как раз и образует тот самый сигнал, необходимый для сокращения миокарда.
Лечение имеет различные перспективы. Вторичные формы (вызванные внесердечными заболеваниями), при условии устранения основного фактора становления купируются полностью.
Кардиогенные не подлежат искоренению, но есть хорошие возможности замедлить и даже остановить прогрессирование, снять симптомы и сравнять шансы пациента на жизнь с другими людьми, не имеющими кардиальных патологий.
Механизм развития
Замедление проводимости импульса по предсердиям — следствие отмирания клеток синоатриального или синусового узла.
В результате недостаточно интенсивной продукции биоэлектрического импульса наблюдается слабая деятельность самого миокарда. Сначала только предсердий, затем страдают желудочки и весь мышечный орган в целом.
Подробнее о нарушениях внутрижелудочковой проводимости читайте здесь .
До определенного момента нарушений не видно вообще, информацию об отклонении дает только электрокардиография, если хорошо присмотреться.
По мере прогрессирования, развивается брадикардия (замедление пульса). Естественный водитель ритма производит недостаточный сильный сигнал, а после достижения критической отметки в 10% «живых» клеток, развиваются угрожающие последствия. Вероятность остановки сердца растет до 70%, спасти пациента может только трансплантация.
Сократительная способность миокарда падает, объем перекачиваемой крови снижается, потому от ишемии страдают все органы и системы. Формируется недостаточность печени, почек, гипоксия головного мозга, неврологический дефицит.
Смерть — вопрос времени. К счастью, подобный роковой сценарий — дело не одного года. Есть шансы на качественную диагностику и назначение адекватной терапии.
Классификация и степени
Типизации, которые используются в клинической практике.
По количеству и характеру симптомов:
- Без проявлений. Наиболее частый вариант. Картины нет вообще, пациент чувствует себя нормально. Изменения на электрокардиограмме отсутствуют или незначительны. Диагностировать патологию на данном этапе — большая удача.
- Со слабой симптоматикой. Отклонения возникают при отмирании 10-30% клеток синусового узла.
- С выраженными клиническими признаками. Без проблем обнаруживается объективными методами. Лечение назначается в срочном порядке, есть риск смерти пациента.
В зависимости от течения:
- Пароксизмальный тип. Симптомы или, в их отсутствии, признаки на ЭКГ обнаруживаются непостоянно. Развиваются эпизодами. Каждый длится от нескольких минут до часов. Такие моменты могут возникать неоднократно.
- Персистирующая форма. Примерно то же самое, только продолжительность выше. Несколько суток подряд.
- Хроническая разновидность. Симптоматика и объективная картина не исчезают вообще, регистрируются постоянно.
- Острая. Признаки выражены максимально, при существенной дисфункции сердца велика опасность остановки сердца и внезапной смерти пациента.
В зависимости от основного признака:
- Блокада синоатриального узла ( СА блокада ).
- Замедление работы синусового скопления.
- Классическая синусовая брадикардия .
Все три формы проявляются примерно одинаково. Различны находки на ЭКГ. Критический вариант — остановка естественного водителя ритма. Это прямой путь к смерти, асистолии.
Исходя из этиологии:
- Первичная разновидность. Развивается как итог собственно сердечных заболеваний.
- Вторичная. Или внешняя. Результат влияние прочих патологических состояний.
Степени нарушения внутрипредсердной проводимости всего три:
- Первая. Пациент не предъявляет жалоб на самочувствие. Объективно обнаруживаются отклонения в электрокардиограмме, незначительные. Выявление — чистая случайность.
- Вторая. Симптомы выражены, картина ЭКГ хорошо заметна. Специфические признаки дают возможность обнаружить блокаду или нарушение работы синусового узла. Это наиболее частый момент диагностики.
- Третья. Все проявления выражены в максимальной степени. «Своих» больных кардиолог замечает невооруженным глазом. Кардиограмма верифицирует нарушение проводимости. Лечение срочное, в противном случае наступит остановка сердца в результате недостаточной стимуляции и смерть человека.
Причины кардиальные
Все факторы нужно рассматривать в системе. В ходе обследования они исключаются по одному.
Резкий рост артериального давления
Если на фоне хронической гипертензии и постепенного увеличения АД организм хоть как-то успевает подстроиться под новые, пусть и тяжелые условия, стремительное повышение показателя тонометра приводит к перегрузке правого предсердия.
Итог — повреждение клеток синусового узла. Если подобные эпизоды повторяются, а именно это и бывает на фоне нескорректированной гипертонической болезни, клеток погибает все больше.
Прогрессирование зависит от течения ГБ. Кризы сказываются еще тяжелее.
Воспаление сердечной мышцы или миокардит
Оказывает губительное воздействие в основном на предсердия. Без лечения приводит к деструкции тканей, из грубому рубцеванию.
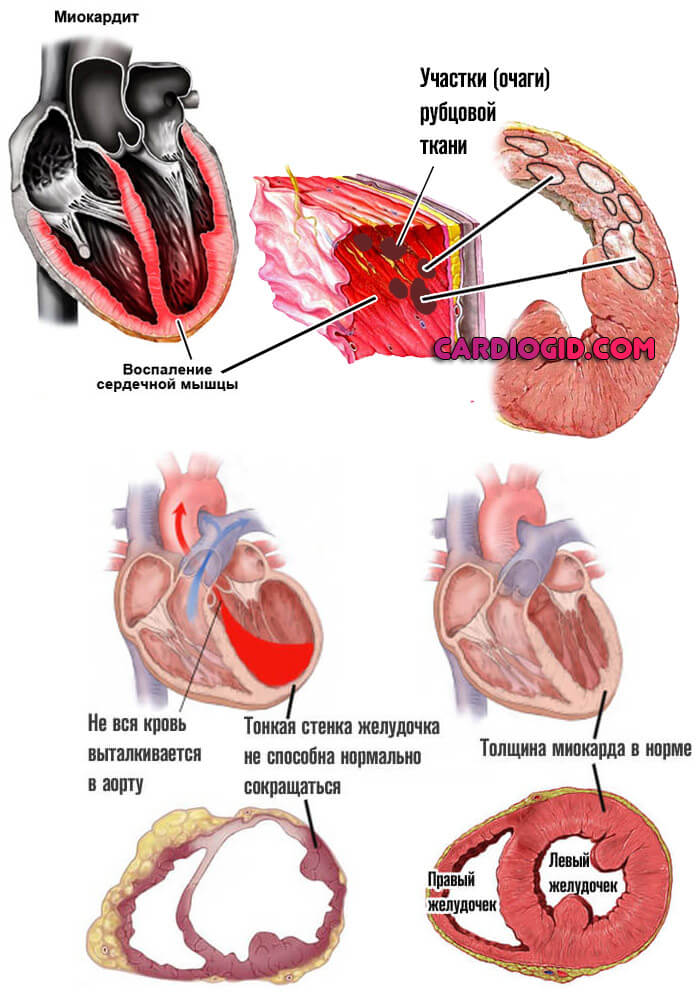
Синусовый узел находится в правой камере, возможно и его частичное разрушение. Замедление проводимости — осложнение болезни.
По характеру воспаление может быть инфекционным или аутоиммунным. Обе формы протекают остро, с выраженной клинической картиной со стороны сердца, сосудов, дыхательной и нервной систем.
Лечение строго в стационаре. Эндокардит похожий патологический процесс, затрагивающий внутренюю сердечную оболочку. Реже приводит к замедлению, но и такое возможно.
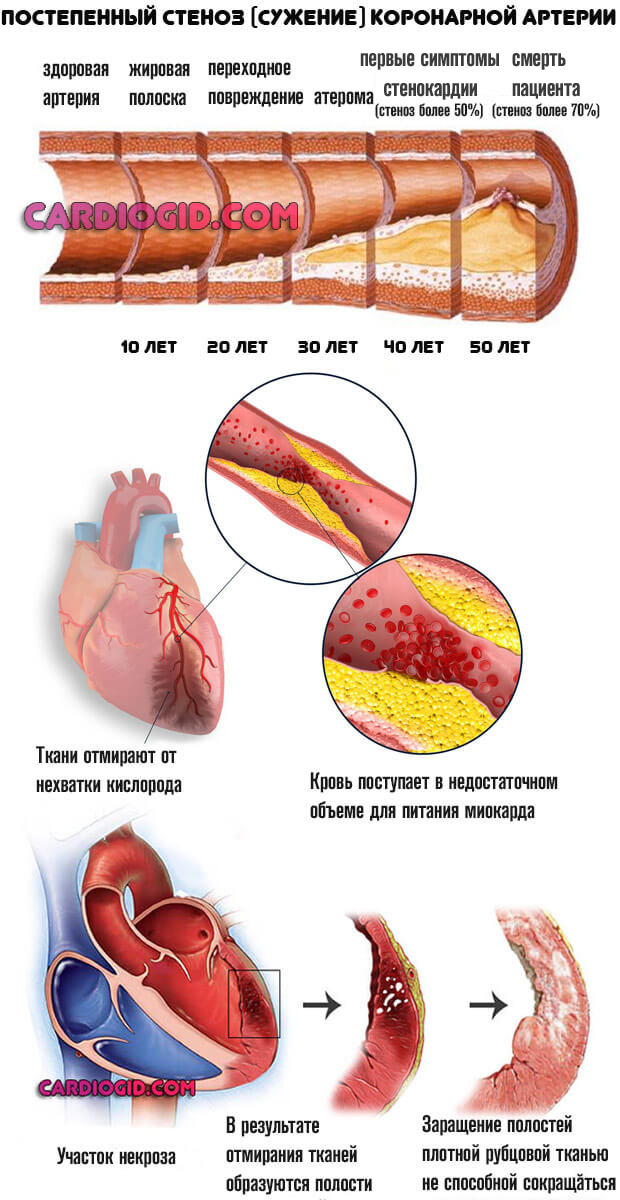
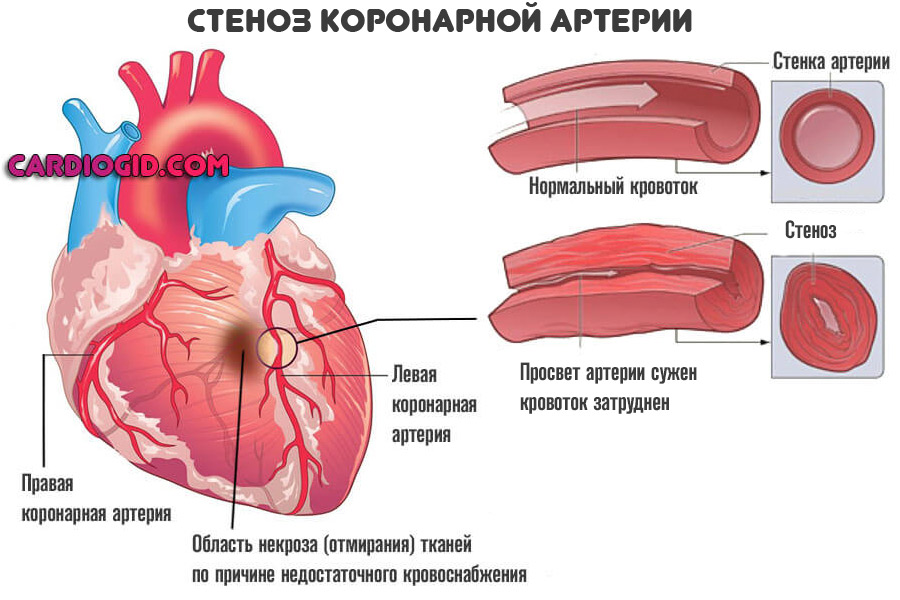
Коронарная недостаточность
Сужение или закупорка особых артерий, питающих само сердце. Некроз тканей — вариант состояния. Возможен и другой. Так называемая стенокардия .
Она не столь катастрофически протекает, отмирание есть, но процесс не достигает той критической точки, когда деструкция приводит к поражению обширных областей.
Может длиться годами. Течет приступообразно. Волнами. Каждый эпизод разрушает часть миокарда. Итогом вступает недостаточность, дисфункция. Синусовый узел страдает не в последнюю очередь.
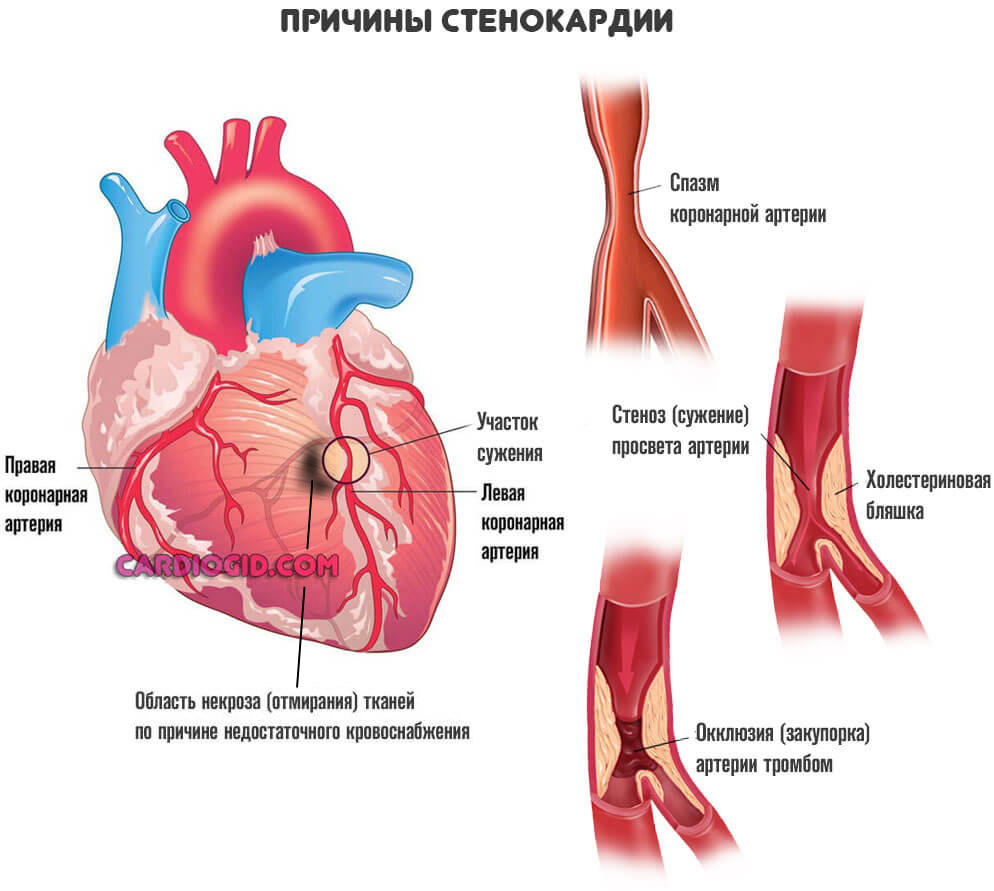
Помимо отмирания кардиомиоцитов, возникает рубцевания путей проведения импульса. Так называемого пучка Гиса и его ответвлений (ножек), что приводит к блокаде.
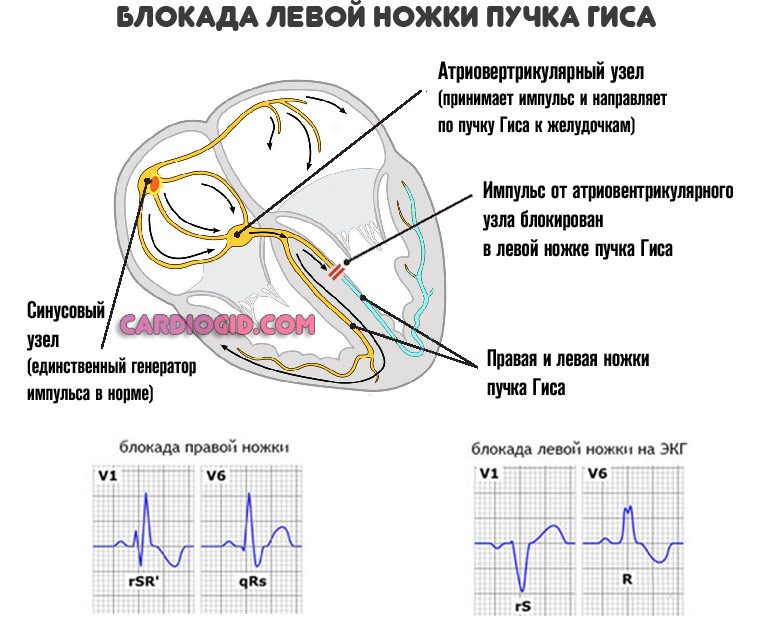
Атеросклероз коронарных артерий или аорты
Суть процесса в образовании холестериновых бляшек, закрывающих просвет сосудов. Кровоток ослабевает, растет давление в предсердиях и желудочках.
Чем заканчивается рост показателя — повышением нагрузки и разрушением тканей на клеточном уровне.
Существует и другой вариант патологии — сужение просвета артерий. Это итог курения, перенесенного васкулита, когда стенки сосудов рубцуются и закрываются, злоупотребления спиртным, прочих аутоиммунных патологий.
Лечение срочное, консервативное на первых этапах. При неэффективности показано оперативное вмешательство.
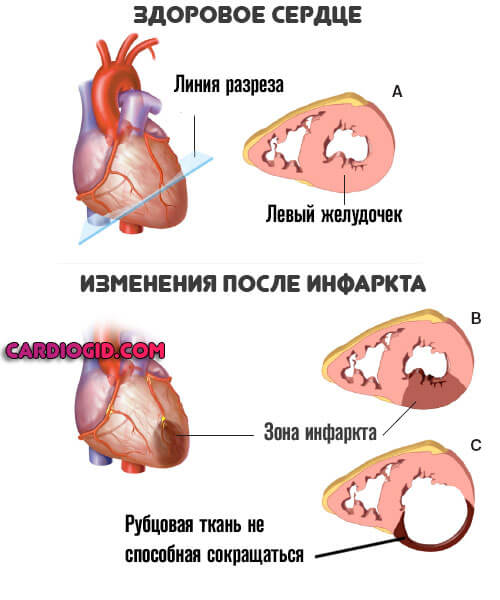
Инфаркт
Острое нарушение кровообращения в сердечной мышце. Приводит к стремительной деструкции кардиомиоцитов. Процесс лавинообразный, чем дольше наблюдается ишемия, тем существеннее площадь разрушения.
Обширные инфаркты — практически гарантированно заканчиваются смертью. Даже при колоссальном везении бесследным процесс не пройдет. Регенерация сердца невозможна. Пораженные ткани замещаются рубцовыми, не способными сокращаться или создавать импульс. Итог — ишемическая болезнь .
Внесердечные причины
Прочие факторы также играют роль, хотя и не связаны с сердцем напрямую. Они корректируются проще, присутствует возможность полного искоренения нарушения проводимости:
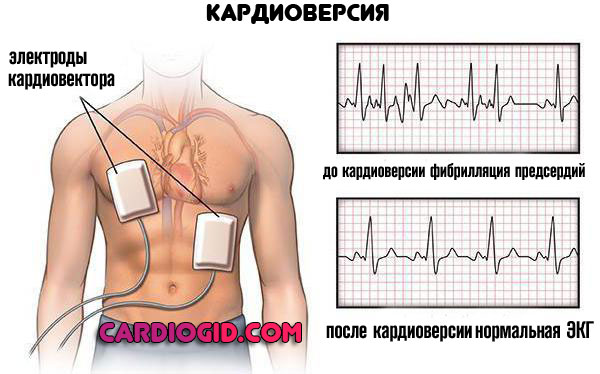
- Проведенная кардиоверсия. Назначается пациентам с пароксизмальными тахикардиями , и прочими аритмиями . Процедура заключается в наложении электродов и пропускании заряда через сердце.
Побочным эффектом выступает замедление проводимости уже по причине дисфункции синусового узла. Коррекция медикаментозными способами.
Это обратимое состояние. Острый период требует реанимации, но возникает такое явление относительно редко.
- Сдавливание шеи на уровне каротидного синуса. В результате ношения одежды с тугим воротником, галстука, украшений. Процесс также обратим, но возможны угрожающие острые варианты состояния.
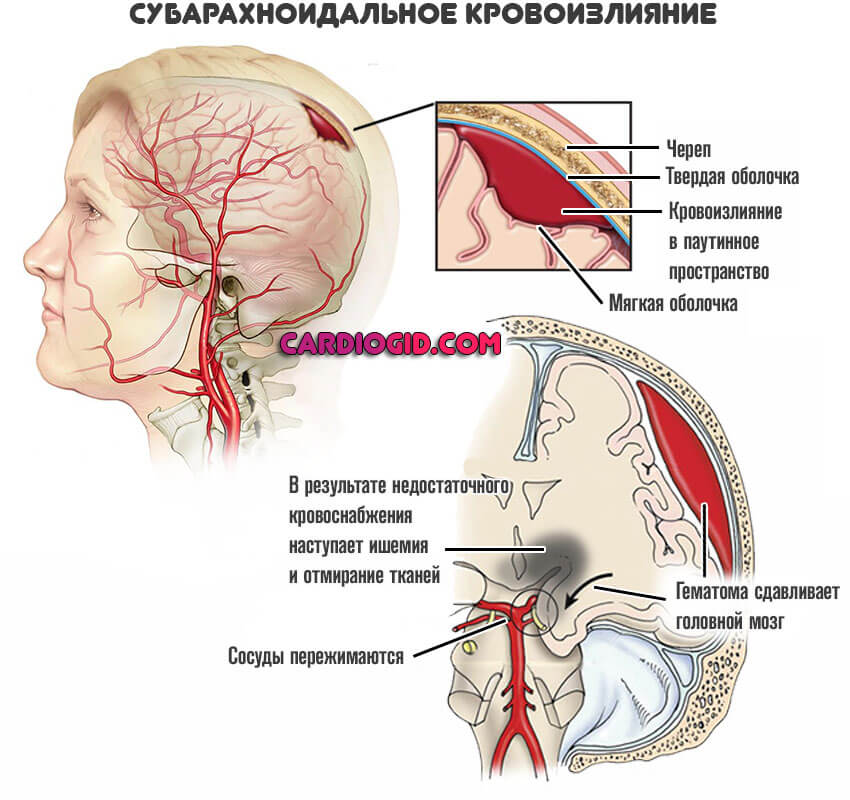
Ночная остановка дыхания или апноэ. Развивается у пациентов с ЛОР проблемами, тучных людей, при сильном храпе. Сердечные патологии у такой категории лиц — доказанный факт. Нужно как можно скорее скорректировать состояние. - Инсульт, поражающий субарахноидальное пространство. Нарушение кардиальной деятельности — чисто рефлекторный акт, связанный с дисфункцией парасимпатической области вегетативной нервной системы. Требует срочной медицинской помощи. Обязательное условие развития отклонений — кровотечение. Тот же эффект наблюдается при черепно-мозговых травмах с образованием гематомы.
- Длительное или неправильное применение некоторых лекарственных средств. Особенно опасны сердечные гликозиды, антагонисты кальция, бета-блокаторы, нейролептики, анксиолитики (транквилизаторы), нормотимики, психотропные препараты вообще, опиоидные, наркотические анальгетики, кортикостероиды в неадекватно большой дозировке и прочие. Требуется коррекция схемы терапии или замена препаратов.
- Чрезмерное количество калия в организме. Сказывается избыточное потребление. С пищей набрать такую концентрацию сложно, скорее всего, пациент принимает препараты вроде Аспаркама .
- Избыток кальция в кровеносном русле. Результат вымывания минеральной соли из костей. Наблюдается при раковых заболеваниях, длительной иммобилизации. Остеопорозе. Пищевой фактор роли не играет.
- Интоксикация солями тяжелых металлов, продуктами распада опухоли (при раке, особенно запущенном).
- Рост внутричерепоного давления (гипертензия, обусловленная нарушением оттока ликвора).
Факторы учитываются в системе. Диагностика ставит точку в вопросе. Крайне редко причина не обнаруживается. Тогда говорят об идиопатической форме. В будущем возможен пересмотр.
Симптомы
Клиническая картина вариативна. В некоторых случаях отсутствует вовсе. Пациент не испытывает каких-либо трудностей в повседневной жизни, при осуществлении трудовых обязанностей.
Недостаточная проводимость — случайная находка. Есть и острые формы, которые текут агрессивно, часто заканчиваются летально.
Примерный перечень симптомов выглядит таким образом:
- Скачки артериального давления. То низкое, то высокое. Изменение цифр не обусловлено каким-либо внешним фактором, вроде физической активности или приема пище. Это спонтанный процесс. По мере прогрессирование развиваются частые кризы с высокими показателями тонометра. Эффект от лекарств минимален.
- Периферические отеки. Страдают нижние конечности, реже пальцы рук. Лицо.
- Одышка. После выраженной физической активности. При переходе процесса в критическую фазу (3 стадия и далее) наблюдается в состоянии покоя.
- Дискомфорт и боль в грудной клетке средней степени интенсивности. Выраженные приступы нехарактерны, хотя и такое возможно при параллельном течении стенокардии. Нитроглицерин эффекта не дает.
- Потемнение в глазах, шум в ушах, головная боль, туман в поле зрения, мерцание, вертиго, невозможность ориентироваться в пространстве, обмороки. Результат недостаточного кровообращения в церебральных структурах.
- Слабость, сонливость, снижение работоспособности. Уже со второй стадии. В некоторых случаях и на первой симптомы обнаруживаются.
- Брадикардия. Урежение частоты сердечных сокращений. До 50-60 ударов в минуту и ниже.
В острые периоды или моменты ухудшения также отмечается апатия, либо психомоторное возбуждение, страх, удушье, бледность кожного покрова, слизистых оболочек, цианоз носогубного треугольника.
В рамках развития сердечной недостаточности возможен асцит — увеличение живота за счет скопления жидкости.
Диагностика
Проходит в амбулаторных условиях. Нарушение внутрипредсердечной проводимости означает, что присутствует поражение синусового узла. Требуется тщательное обследование для обнаружения причин такого явления.
- Устный опрос пациента кардиологом. Когда появились жалобы ,есть ли они вообще, насколько мешают повседневной активности и прочие моменты подлежат уточнению.
- Сбор анамнеза. Семейная история, образ жизни, патологии, перенесенные или текущие.
- Измерение артериального давления и частоты сердечных сокращений. Классическая картина — АД нестабильно, даже при повторении процедуры спустя 10-15 минут, превалирует повышение показателя. ЧСС стабильно ниже нормы.
- Суточное мониторирование. Дает много информации о динамике тех же уровней в течение 24 часов. Результат выступает косвенным подтверждением наличия нарушения проводимости в предсердиях.
- Эхокардиография. Визуальная методика оценки. Отклонения анатомического развития обнаруживаются только при грубых дефектах, после инфаркта, воспаления и прочих моментов. При запущенных формах увеличивается левый желудочек, нарушается кровяной выброс.
- Рентгенография грудной клетке. Обнаруживается усиление легочного рисунка и рост размеров сердца.
- ЭКГ. Профильное исследование. Дает основную информацию. Типичные черты: урежение пульса, деформация или полное исчезновение предсердных зубцов (P), при физической нагрузке не увеличивается ЧСС, обнаружение замещающих скользящих комплексов. Замедление АВ-проводимости на ЭГК фиксируется даже на ранних стадиях.
Также проводится ЭФИ (при тяжелых сопутствующих заболеваниях методика не применяется), по мере необходимости назначают консультацию невролога.
Лечение
Терапия зависит от формы и течения. Ранние этапы, не дающие выраженной клиники и никак не мешающие пациенту, срочной курации не требуют. Необходимо дообследование, уточнение этиологии процесса.
При вторичном происхождении устраняют основное заболевание. В качестве поддерживающей меры назначаются кардиопротекторы, вроде Милдроната, витаминно-минеральные комплексы.
Каждые 3 месяца за больным наблюдают. Ухудшение состояния — основание для оперативного вмешательства. Путь — имплантация кардиостимулятора, который искусственно создает необходимый по силе электрический импульс.
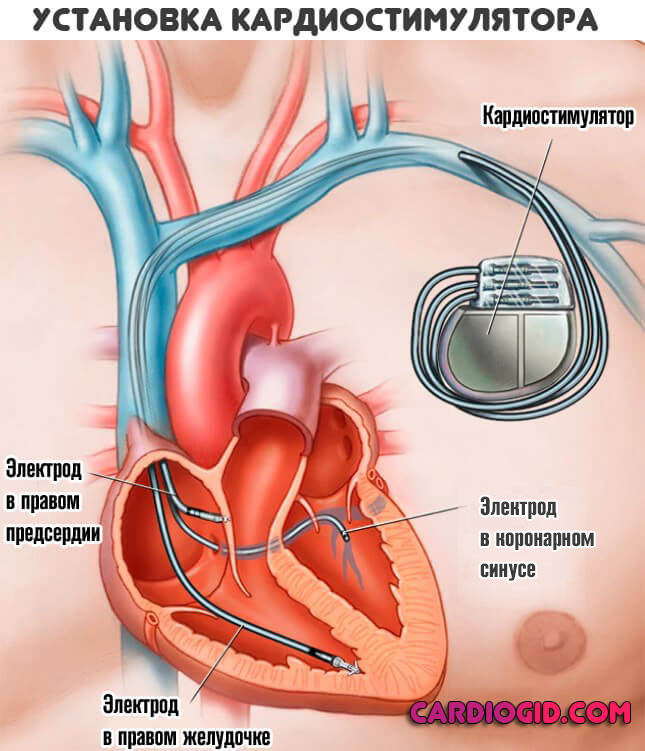
В качестве меры по подготовке к хирургическому лечению показано применение антиаритмических (Амиодарон), противогипертензивных (Периндоприл в разных торговых вариациях, Моксонидин, Дилтиазем или Верапамил, прочие, на усмотрение лечащего специалиста), диуретиков, кардиопротекторов. Сердечные гликозиды по мере необходимости.
Также показаны отказ от курения, приема спиртного, избыточной физической активности, потребления жирной пищи (лечебный стол №10).
Прогноз
Зависит от диагноза. Первичные формы не излечиваются, но на ранних стадиях могут быть скорректированы медикаментозно, выживаемость 90% и выше.
Вторичные требуют купирования причины. Летальность по нарушению проводимости предсердий в целом находится в пределах 10-60%, острые формы фатальны в 40% ситуаций. Отмирание клеток синусового узла более чем на 90% влечет смерть почти всегда.
Молодые пациенты без вредных привычек, с хорошим семейным анамнезом, относительно здоровые, имеют больше шансов на выживание.
Осложнения
Причина нарушения внутрипредсердной проводимости — слабость или дисфункция синусового узла.
Состояние грозит такими последствиями:
- Остановка сердца или асистолия. Результат недостаточной стимуляции кардиальных структур, в частности мышечного слоя.
- Инфаркт. Итог слабого питания. Крови по коронарным артериям поступает мало. Отсюда острый некроз или, как минимум, повторяющиеся приступы.
- Инсульт. Отмирание нервных клеток и тканей. Заканчивается смертью или стойким неврологическим дефицитом.
- Кардиогенный шок.
- Обморок и травмы, несовместимые с жизнью.
- Сосудистая деменция.
Все состояния, так или иначе, ведут минимум — к тяжелой инвалидности. Затягивать с терапией, если таковая показана, не стоит.
В заключение
Нарушение и замедление внутрипредсердной проводимости на ЭКГ значит ослабление интенсивности электрического импульса, производимого синусовым узлом. Это последствие кардиальных или сторонних патологий.
При прохождении профилактических осмотров хотя бы каждый год упустить отклонение трудно.
Схема лечения зависит от характера дальнейшего развития событий. Операция дает качественный результат, но ее целесообразность нужно еще подтвердить. Вопрос решается на усмотрение специалиста, с учетом мнения пациента.
Определение замедления внутрипредсердной проводимости, факторы, признаки и лечение патологии

Замедление внутрипредсердной проводимости — нарушение ритма сердечных сокращений. Появляется, когда от нервной системы не поступает сигнала о включении синусового узла. Из-за подобного сбоя большой объем крови попадает прямо в аорту. Далее циркуляция крови изменяется, что может привести к предынфарктному состоянию, разрыву миокарда, нарушению сердечного ритма и увеличению артериального давление при уменьшении сосудистого.
Как определить патологию в сердце?
Нарушение проводимости миокарда имеет схожие симптомы, из-за чего их можно перепутать. Часто путают замедление и нарушение.
Нарушение проводимости сердца возникает, когда синусовый узел отправляет сигнал мышцам сокращаться в неправильный момент. В результате сбивается нужный ритм и сокращения происходят не по графику. Причина, по которой проводимость сердца получает нарушения, — нарушенные функции мозга и нейронных сплетений.
Основой проблемы служит отсутствующий сигнал, который должен поступать от нервной системы к синусовому узлу. При отсутствии сигнала в нужный отрезок времени узел не включается в работу в нужный момент, что приводит к сбою естественного ритма сокращений сердца.
При вводе в узел импульса получается беспрерывная реакция. В результате большой объем кровяного потока выплескивается в аорту. Поэтому сигнал, поступающий в неправильное время, нарушает циркуляцию крови.
Подобное нарушение внутрипредсердной проводимости может повлечь разрыв миокарда или предынфарктное состояние. Отследить его можно по нарушению в ритме сердца, снижению сосудистого и повышению артериального давления.
Замедление не всегда грозит проблемами. Появляется у людей с температурой или занимающихся физическими упражнениями.
В отличие от спокойного состояния человека изменения, происходящие при подобной нагрузке, заставляют кровь перекачиваться в 3 раза быстрее. Это показывает, что не все подобные симптомы — показатель проблем клапанов и сердца.
Если человек в спокойном состоянии, и проявляется замедление, нужно обязательно обратиться в больницу. Обследование покажет причину и то, насколько оно повлияло на работу сердца. На ЭКГ проявятся изменения работы предсердий, что позволит оценить состояние больного.
В зависимости от причины назначается соответствующее лечение.
Факторы
Нейроциркуляторная дисфункция — распространенная причина замедления. Ее опасность и степень воздействия на больного зависит от стадии замедления проводимости. Стадий 3:
- незначительная стадия, наблюдается частичное нарушение ритма сокращений и отсутствие влияния на работу сосудов и сердца;
- выраженная стадия, увеличивается давление на мышцу сердца;
- высокая стадия, изменяется циркуляция крови по сосудам и появляется угроза остановки сердца или инфаркта.
Первые две стадии часто сопровождаются мерцательной аритмией. Выражается в беспорядочных импульсах, вызывающих хаотичные мышечные сокращения. Работа сердца затруднена.
Причины мерцательной аритмии:
- гликозид, превысивший нормальную степень концентрации;
- присутствие ревматической лихорадки;
- сердечная мышца воспалена;
- гипертония в высокой стадии;
- пороки сердца;
- интоксикация;
- физический износ.
Наибольшее количество пациентов с проблемой замедления межпредсердной проводимости — дети и пенсионеры. Дети страдают от врожденного недуга. Пенсионеры — из-за износа нейронных волокон.
Замедление опасно для любителей алкоголя и сигарет. У тех, кто злоупотребляет, оно может возникать периодически и вызвать интоксикацию.
Если не улучшить образ жизни и позволить развиться болезни, появится одышка и брадикардия.
Симптомы: постоянная головная боль и кратковременная потеря рассудка даже при отсутствии нагрузки. Следом при блокировании раздражающих узлов нарушится внутрижелудочковая проводимость — главная причина возрастания давления, так как часть мышцы не сокращается.
 Механизм работы сердца
Механизм работы сердца
Признаки
Если расстройство небольшое, то диагностировать трудно из-за отсутствия зрительных симптомов. Больной может хорошо себя чувствовать, показатели соответствуют норме.
Опасность можно заметить при блокировке на одной из областей мышцы: пульс замедляется до 50 ударов в минуту. Человек испытывает:
- ощущение, похожее на бурление в груди;
- слабую боль;
- потоотделение;
- сон нарушается;
- головокружение.
При подобных симптомах ясно, что органам не хватает кислорода. При усилении расстройства у больного стремительно ухудшается зрение.
Признаки у каждого больного могут иметь различия. Зависят от состояния человека, возраста, стадии расстройства. К примеру: наиболее заметный у детей из-за меньшего объема крови и быстрого ритма сердца.
Атриовентрикулярная блокада сердца
Стоит уделить особое внимание атриовентрикулярной блокаде (AV или АВ-блокада). Это опасное для человека заболевание, так как возникает при задержке импульса, идущего от предсердий к желудочкам. Является причиной 17% всех внезапных смертей, вызванных проблемами с сердцем.
Если АВ-блокаду оставить без внимания, она разовьется до третьей степени: желудочки сокращаются независимо от предсердий. Причина — полная блокировка сигнала между ними.
АВ-блокада может образоваться из-за:
- патологий сердца врожденных и приобретенных;
- ишемии;
- воспаления в миокарде;
- гормонального, токсичного влияния на сердце.
Состояние опасно для человека. Без должного лечения быстро развивается. Развившись, АВя-блокада способна вызвать летальный исход.
Проблема в том, что на ранних стадиях выявить ав-блокаду сложно. Особенно если пульс держится в пределах 55 ударов в минуту. Лишь на последней стадии появляются брадикардия, обмороки, судороги и слабость.
В таком случае больного немедленно отправить в больницу — единственный способ спасти его от смерти.
 ЭКГ
ЭКГ
Как излечиться?
Контролировать состояние необходимо сразу после обнаружения проблемы. Проведение улучшающих здоровье процедур проходит под присмотром врача.
В первой стадии лечение не проводится. Начиная со второй стадии пациентам назначают наблюдение у кардиолога. Для излечения серьезных стадий необходимо лечь в стационар отделения кардиологии.
Тем, у кого 3 стадия, назначается операция и стимуляция естественной передачи сигнала синусовому узлу. На операции хирург установит кардиостимулятор, который отвечает за своевременную подачу сигнала.
В определенных ситуациях прибегают к радиочастотной абляции. Прибор вводится через специальное волокно, в результате чего разрушаются патологические узлы. Происходит спайка источника задержки импульса.
Симптоматический характер лечение приобретает в случае, если полностью блокирована одна из сердечных областей. Из-за связи между работой мозга, данной проблемой и нервной системой рассчитывать на благоприятный исход не стоит.
70% случаев обострения приводят к смерти больного в связи с нехваткой питательных веществ, дополняемое кислородным голоданием нескольких областей мозга.
Подобная блокада имеет ряд симптомов:
- шумы в сердце;
- головокружения, которые длятся длительное время;
- кардиограмма нарушена.
Чтобы вылечить первые две стадии, используют витамины, к примеру: Продуктал. Помогают улучшить питание мышц. Для борьбы с ранними стадиями используют блокаторы кальциевых каналов, антикоагулянты и тромболитики.
Обнаружить замедление проводимости удается только на финальной стадии. И чтобы избежать риска, необходимо дважды в год посещать кардиолога, что актуально для людей, находящихся в группе риска.
 Функциональность отделов сердца
Функциональность отделов сердца
Как и всякая проблема с сердцем, замедление предсердной проводимости требует внимания. Чтобы избежать серьезных проблем со здоровьем и внезапной смерти, стоит уделять своему телу должное внимание. Для этого достаточно прислушиваться к себе и обращаться за консультацией к специалисту в случае необходимости. Для профилактики не забывать посещать кардиолога 2 раза в год. Подобные посещения помогут выявить проблему на ранней стадии и спасти жизнь.
Еще больше информации можете найти в этом видео:
Нарушение сердечного ритма и проводимости

Нарушения сердечного ритма и проводимости носят название аритмий и блокад и представляют собой состояния, при которых ритм сердца превышает норму или становится более низким, изменяется проводимость импульсов. Также ритм может стать нерегулярным. Аритмия и блокада – опасные патологии, которые могут стать причиной летального исхода. Именно поэтому следует постоянно следить за состоянием своего организма и своевременно обращаться к врачу.
Причины заболевания
Нарушения сердечного ритма и проводимости могут возникать из-за физиологических особенностей и сердечных патологий. Синусовая тахикардия, например, развивается при физических и эмоциональных нагрузках. Дыхательная брадиаритмия является нормой. Опасность представляют мерцания и трепетания предсердий. Обычно они развиваются на фоне болезней сердечно-сосудистой системы.
Как правило, нарушения сердечного ритма и проводимости возникают при:
ишемической болезни сердца;
К патологии могут привести и такие внесердечные заболевания, как:
К факторам риска развития патологии относят:
курением и злоупотребление алкоголем;
сопутствующие заболевания (преимущественно эндокринной системы).

Виды нарушений проводимости
Все патологии разделяются на две группы:
Изменения ритма (аритмии). Такие патологии могут выражаться в виде мерцания предсердий, тахикардии, брадиаритмии, желудочковой тахикардии и др.
Непосредственно блокады. Некоторые специалисты выделяют их в отдельную категорию патологий. Блокады делят на синоаурикулярную, внутрипредсердную, предсердножелудочковую и внутрижелудочковую.
Оба типа состояния одинаково опасны.
Симптомы патологии
Клиническая симптоматика проявляется по-разному. У одних пациентов патология диагностируется только во время ЭКГ, у других проявляются выраженные признаки нарушений.
Для патологий характерны:
замедления или учащения сердцебиения;
ощущение нехватки воздуха;
изменения артериального давления;
Любые патологии опасны тем, что при их возникновении нарушается циркуляция крови. В результате этого органы и ткани не получают необходимое количество кислорода и питательных веществ. Важно обращать внимание на каждый симптом и рассказывать о нем своему лечащему врачу. Это позволит ему точно определить имеющееся у вас заболевание и приступить к адекватному лечению в кратчайшие сроки.
Патология приводит к развитию нескольких осложнений. Это:
Коллапс. Такое состояние характеризуется резким падением артериального давления, бледностью кожных покровов и слабостью.
Аритмогенный шок. Возникает при резком снижении кровотока. Пациент теряет сознание, бледнеет, сердцебиение становится редким, а давление падает ниже 60 мм рт. ст.
Ишемический инсульт. Такая патология возникает на фоне повышенного тромбообразования. Для инсульта характерны изменения речи, шаткость походки, парализация конечностей.
Тромбоэмболия легочной артерии (ТЭЛА). Данная патология развивается при закупоривании тромбом легочной артерии и проявляется одышкой и удушьем, посинением лица, шеи и груди.
Острый инфаркт миокарда. Патология развивается из-за того, что артерии не могут обеспечить нужный приток крови к сердцу. В результате в тканях возникает дефицит кислорода. На сердце формируется участок некроза. Проявляется инфаркт острой болью за грудиной.
Асистолия (остановка сердца). Такое состояние развивается при мерцании желудочков, когда сосуды не получают нужного количества крови.
Все эти состояния могут привести к смерти больного.
Диагностика
Основой обследования при подозрении на патологию является ЭКГ. Во время исследования врач обнаруживает основные признаки того или иного состояния. Экстрасистолы проявляются измененными желудочковыми комплексами, пароксизм тахикардии – короткими интервалами между нами и др. Не пытайтесь самостоятельно интерпретировать результаты ЭКГ. Доверьте выполнение процедуры кардиологу.
ЭКГ – не единственное обследование, с помощью которого проводится диагностика патологии.
Суточный мониторинг ЭКГ и артериального давления.
Пробы с физическими нагрузками.
Чрезпищеводное электрофизиологическое исследование.
УЗИ сердца и др.
Все методики диагностики направлены на обнаружение отклонений от нормального сердечного ритма и фиксирование частичных или полных блокад. Также пациент может быть направлен на обследование, позволяющее дать оценку проходимости различных сосудов.
Лечение
Лечение патологий всегда проводится комплексно. Выбор в пользу той или иной методики определяется:
его индивидуальными особенностями;
имеющимися сопутствующими болезнями.
При обнаружении ишемической болезни сердца пациенты получают:
препараты для разжижения крови;
средства для снижения уровня холестерина.
При гипертонии назначаются препараты, снижающие артериальное давление.
При хронической недостаточности обязателен прием мочегонных средств и гликозидов.
При выявлении порока сердца может проводиться хирургическая коррекция.
Неотложная помощь пациентам заключается во введении препаратов, которые восстанавливают сердечный ритм.
При выявлении точной причины патологии и неэффективности лекарственных препаратов врач может рекомендовать вам проведение операции. Как правило, она направлена на установку кардиостимулятора. Такое устройство не лечит заболевание, а позволяет эффективно купировать приступы и сокращает риски смерти.
Могут проводиться и другие операции. О них вам расскажет только ваш кардиолог. Хирургические вмешательства проводятся только в запущенных случаях, когда симптомы невозможно устранить другими путями.
В нашей клинике в Москве проводится комплексная терапия патологий сердечно-сосудистой системы. Опытные врачи могут обнаружить все признаки болезней, выявить факторы, способствующие их развитию и осложнениям. Терапия всегда является адекватной и при этом проводится по оптимальной цене. Стоимость услуг указана на сайте. Также цены озвучат наши специалисты. Точную стоимость терапии назовет врач после проведения обследования и выбора подходящих тактики и методов.
Профилактика
Профилактика патологий сердечно-сосудистой системы направлена на:
соблюдение режима сна и бодрствования;
устранение рисков стрессовых ситуаций;
изменение образа жизни с отказом от вредных привычек.
Полезными оказываются умеренные физические нагрузки (преимущественно водные процедуры). Для профилактики аритмии очень важно соблюдать диету. Питание исключает соленую, жирную и острую пищу, кофе и крепкий чай. Не стоит увлекаться жидкостью. Нужно выпивать 1-2 литра воды в сутки. Также важно обогатить рацион витаминами и микроэлементами.
При генетической предрасположенности к патологиям, наличии их в анамнезе очень важно регулярно посещать кардиолога и проходить полное обследование. Обязательно включать в программу такие исследования, как:
общий анализ крови;
ЭКГ под нагрузкой.
Обследование не займет у вас много времени, но позволит предупредить развитие патологии и возникновение осложнений.
Преимущества клиники
Многопрофильность и командная работа врачей различных специализаций.
Лояльная ценовая политика.
Внимательное отношение ко всем пациентам.
Возможности для проведения регулярных комплексных обследований.
Наличие отработанных терапевтических методик и программ.
Обращайтесь! Мы гарантируем, что у нас вы не будете тратить деньги зря. Вы инвестируете их в свое здоровье!
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам услуги лечения нестабильной стенокардии и лечения нестенозирующего атеросклероза.
Диагностика нарушений проводимости сердца
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Нарушения функции проводимости сердца (блокады) можно подразделить на виды, имеющие и не имеющие гемодинамической значимости, что делает крайне актуальной своевременную и правильную их диагностику с целью профилактики внезапной смерти и других осложнений (табл. 1). Своевременная диагностика нарушений проводимости сердца позволяет назначить адекватную терапию и избежать в том числе и ятрогенных ошибок в процессе лечения.
По этиологии блокады сердца можно разделить на следующие основные классы:
1. Дисрегуляторные, или функциональные: связанные с нарушениями нейроэндокринной регуляции, вегетативной дисфункцией, психогенными воздействиями, переутомлением, рефлекторными влияниями (гастрит, язвенная болезнь, аэрофагия, синдром Ремхельда, желчнокаменная болезнь, нефроптоз, мочекаменная болезнь, колит, запор, метеоризм, панкреатит, межпозвоночная грыжа, эмболия в систему легочной артерии, опухоли средостения, бронхолегочные процессы, плевральные спайки, грудные операции, заболевания половых органов, травмы черепа, опухоли мозга, рассеянный склероз).
2. Миогенные, или органические: связанные с болезнями миокарда (кардиомиопатия, миокардит, постмиокардитический кардиосклероз, дистрофия миокарда), повреждениями кардиомиоцитов, возникающими на фоне ишемической болезни сердца (инфаркт миокарда, ишемическая кардиомиопатия), гипертонической болезни, пороков сердца.
3. Токсические: возникающие под воздействием лекарственных препаратов (сердечные гликозиды, анестетики, транквилизаторы, антидепрессанты, нейролептики, ацетилхолин, антиаритмические препараты, цитостатики, противовирусные и противогрибковые препараты, антибиотики, диуретики) и различных веществ (эфир, алкоголь, кофеин, никотин, соли тяжелых металлов, бензолы, угарный газ, отравление грибами), а также инфекции, эндогенная интоксикация при онкопатологии, уремия, желтуха и т.д.
4. Электролитные: гипокалиемия, гиперкалиемия, гипокальциемия, гиперкальциемия, гипомагнезиемия.
5. Дисгормональные: гипотиреоз, пубертатный возраст, климакс, беременность, гипопитуитаризм, дисфункция яичников, предменструальный синдром, тетания.
6. Врожденные: врожденные нарушения атриовентрикулярного проведения, синдром удлиненного и короткого QT, синдромы предвозбуждения желудочков.
7. Механические: катетеризация сердца, ангиография, операции на сердце, травмы сердца.
8. Идиопатические.
Схема нарушений проводимости сердца представлена на рисунке 1.
Диагностика блокад сердца осуществляется с помощью электрокардиографического исследования, которое позволяет выделить следующие основные их типы.
1. Синоаурикулярная блокада (dissociatio sino–atriale, SA–block) – нарушение образования и/или проведения импульса от синусового узла к предсердиям.
1.1. Синоаурикулярная блокада I степени проявляется замедленным образованием импульсов в синусовом узле или замедленным проведением их к предсердиям. Обычная ЭКГ неинформативна, диагностируется при помощи электрической стимуляции предсердий или при записи потенциалов синусового узла и изменении времени проведения в синоаурикулярном узле.
1.2. Синоаурикулярная блокада II степени проявляется частичным проведением импульсов из синусового узла, что приводит к выпадению сокращений предсердий и желудочков. Различают два типа синоаурикулярной блокады II степени:
Синоаурикулярная блокада II степени I типа (с периодикой Самойлова–Венкебаха):
1. Прогрессирующее укорочение интервалов Р–Р (периодика Самойлова–Венкебаха), за которым следует длительная пауза Р–Р.
2. Наибольшее расстояние Р–Р – во время паузы в момент выпадения сокращения сердца.
3. Это расстояние не равно двум нормальным интервалам Р–Р и меньше их по продолжительности.
4. Первый после паузы интервал Р–Р более продолжителен, чем последний интервал Р–Р перед паузой (рис. 2).
Синоаурикулярная блокада II степени II типа:
1. Асистолия – отсутствие электрической активности сердца (зубец Р и комплекс QRST отсутствуют), выпадает сокращение предсердий и желудочков.
2. Пауза (асистолия) кратна одному нормальному интервалу R–R (P–P) или равна двум нормальным периодам R–R (P–P) основного ритма (рис. 3).
1.3. Синоаурикулярная блокада III степени (полная синоаурикулярная блокада) характеризуется отсутствием возбуждения предсердий и желудочков из синусового узла. Возникает асистолия до тех пор, пока не начинает действовать автоматический центр II, III или IV порядка (рис. 4).
Дифференциальный диагноз:
1. Отказ синусового узла. 2. Синусовая аритмия. 3. Синусовая брадикардия. 4. Синусовая экстрасистолия. 5. Блокированная предсердная экстрасистолия. 6. АВ–блокада II ст.
2. Внутрипредсердная блокада (нарушение внутрипредсердной проводимости, блокада пучка Бахмана) – нарушение проводимости по пучку Бахмана (рис. 5).
1. Уширение зубца Р более 0,12 с.
2. Зубец Р – зазубренный, расщепленный. Исключительно редко встречается полная блокада между обоими предсердиями, называемая полной внутрипредсердной блокадой, или предсердной диссоциацией. В таких случаях одновременно существуют два независимых друг от друга предсердных ритма. Чаще правое предсердие контролируется синусовым узлом, тогда как левое находится под контролем эктопического очага (низкий отрицательный зубец Р) или мерцания/трепетания предсердий (изолированное левопредсердное мерцание/трепетание) (рис. 6).
Дифференциальный диагноз:
1. Отказ синусового узла. 2. Синусовая аритмия. 3. Синусовая брадикардия. 4. Синусовая экстрасистолия. 5.Блокированная предсердная экстрасистолия. 6. АВ–блокада II ст.
3. Атриовентрикулярная блокада (нарушение атриовентрикулярной проводимости, AV–block) – нарушение проведения импульсов из предсердий через атриовентрикулярное соединение, пучок Гиса и его ножки к желудочкам. Встречается у больных ишемической болезнью сердца, при миокардитах, пороках сердца, передозировке сердечными гликозидами, противоаритмическими препаратами.
3.1. Атриовентрикулярная блокада I степени (first degree AV–block) характеризуется замедлением прохождения импульса от предсердий к желудочкам (рис. 7).
1. Удлинение интервала PQ более 0,2 с. При брадикардии интервал PQ>0,22 с (0,23 с). При тахикардии интервал PQ>0,17 с (0,18 с).
2. За каждым зубцом Р следует неизмененный желудочковый комплекс QRST.
3. Интервал P–P (R–R) одинаковый, если нет синусовой аритмии.
3.2. Атриовентрикулярная блокада II степени характеризуется частичным проведением импульсов от предсердий к желудочкам с выпадением одного или более сокращений желудочков. Число сокращений предсердий больше, чем число сокращений желудочков.
Атриовентрикулярная блокада II степени 1 типа, Мобитц–1 (с периодикой Самойлова–Венкебаха, second degree AV–block, Mobitz type I) – прогрессивное ухудшение проводимости в атриовентрикулярном соединении от сокращения к сокращению, до полного прекращения проводимости и выпадения сокращения желудочков. Во время длительной паузы проводимость в атриовентрикулярном узле восстанавливается, и он легко проводит импульс к желудочкам, затем цикл повторяется (периодика Самойлова–Венкебаха, рис. 8).
1. Прогрессивное удлинение интервала PQ от сокращения к сокращению, вплоть до прекращения проведения импульса через АВ–соединение к желудочкам.
2. При прекращении проведения импульса от предсердий к желудочкам регистрируется только предсердный комплекс (зубец Р), а желудочковый комплекс (QRST) выпадает и выявляется длительная пауза P–P.
3. После паузы наблюдается наименьший интервал PQ, перед паузой – наибольший интервал PQ.
4. Проведение по предсердиям и желудочкам не нарушено, поэтому зубцы P и комплексы QRST не изменены.
Атриовентрикулярная блокада II степени 2 типа, Мобитц–2 (second degree AV–block, Mobitz type II, рис. 9).
1. Постоянный интервал PQ.
2. Периодическое выпадение желудочкового комплекса QRST и регистрация только зубца Р.
3. Число сокращений предсердий всегда больше числа сокращений желудочков, и их соотношение обозначается как P_R=3:2, 4:3, 5:4 и т.д.
Атриовентрикулярная блокада II степени 2:1 (рис. 10).
1. Постоянный интервал PQ.
2. Выпадение каждого второго желудочкового сокращения, соотношение обозначается P_R=2:1.
3. Расстояние Р–Р одинаковое. Расстояние R–R равно или несколько меньше суммы двух интервалов Р–Р, также одинаковое.
3.3.3. Атриовентрикулярная блокада III степени (полная поперечная блокада, III degree AV–block) – отсутствие проведения импульсов из предсердий к желудочкам вследствие полного перерыва проводимости атриовентрикулярного соединения, пучка Гиса или обеих его ножек (рис. 11). Функционирование двух водителей ритма: в предсердиях – предсердного центра (чаще синусовый узел), в желудочках – автоматических центров II, III либо IV порядка. При узловой полной АВ–блокаде замещающий эктопический центр чаще всего находится в нижней части атриовентрикулярного узла или пучке Гиса ниже места блокады. При полной атриовентрикулярной блокаде вследствие билатеральной блокады ножек пучка Гиса замещающий центр расположен где–то в ножках, ниже места блокады.
1. Диссоциация в деятельности предсердий и желудочков – ни один импульс из предсердий не проводится к желудочкам.
2. Предсердия возбуждаются из синусового узла, поэтому положительные зубцы Р наслаиваются на различные моменты систолы и диастолы желудочков. Расстояние P–P одинаковые (при отсутствии синусовой аритмии), расстояние R–R постоянное. Если водитель ритма желудочков располагается в АВ–соединении (водитель ритма II порядка), то путь импульса по желудочкам обычный и комплекс QRS не изменяется. Если водитель ритма желудочков располагается в ножках пучка Гиса (водитель ритма III порядка) или волокнах Пуркинье (водитель ритм IV порядка), то комплекс QRS будет деформирован и уширен. Предсердия сокращаются чаще желудочков, поэтому количество зубцов Р будет превышать количество зубцов R (рис. 12).
Дифференциальный диагноз:
1. Отказ синусового узла. 2. Синусовая аритмия, синусовая брадикардия. 3. Синусовая экстрасистолия, блокированная предсердная, желудочковая экстрасистолия. 4. СА–блокада. 5. Синдром Фредерика. 6. Узловой и/или идиовентрикулярный ритм.
3.4. Синдром Фредерика – это сочетание полной поперечной блокады и мерцания или трепетания предсердий. При этом предсердная электрическая активность на ЭКГ будет характеризоваться волной f (при мерцании предсердий) или F (при трепетании предсердий), а желудочковая – узловым (неизмененные комплексы QRS предсердного типа) или идиовентрикулярным ритмом (уширенные, деформированные комплексы QRS желудочкового типа, рис. 13).
Дифференциальный диагноз:
1. СА–блокада. 2. Синусовая брадикардия. 3. Выскакивающие сокращения. 4. АВ–блокада. 5. Мерцательная аритмия, брадисистолическая форма. 6. Узловой и/или идиовентрикулярный ритм.

 вегетососудистая дисфункция – потливость, покраснение лица;
вегетососудистая дисфункция – потливость, покраснение лица;