В каком случае проведение ЭФИ на сердце строго противопоказано?














РЧА в кардиологии. Показания и противопоказания.
В настоящее время радикально решить проблему ускоренного проведения импульсов по сердечной мышце, лежащую в основе тахикардии, позволяет операция радиочастотной абляции (РЧА), или методика “прижигания сердца”. С помощью данной методики ликвидируется небольшой участок ткани, осуществляющий патологически частое возбуждение сердечной мышцы. Это осуществляется путем воздействия на ткань радиочастотных сигналов, оказывающих повреждающее действие. В результате дополнительный путь проведения импульсов прерывается, в то же время нормальные пути проведения импульсов не повреждаются, и сердце сокращается в своем обычном ритме, с частотой 60-90 ударов в минуту.
Показания для операции
Основными показаниями для проведения радиочастотной катетерной абляции являются нарушения ритма по типу тахикардии или тахиаритмии. К ним относятся:
Мерцательная аритмия – нарушение ритма, при котором мышечные волокна предсердий сокращаются по отдельности, изолированно друг от друга, а не синхронно, как при нормальном ритме. При этом создается механизм циркуляции импульса, и возникает патологический очаг возбуждения в предсердиях. Это возбуждение распространяется на желудочки, которые начинают также часто сокращаться, что вызывает ухудшение общего состояния пациента. Частота сердечных сокращений при этом достигает 100 – 150 ударов в минуту, иногда более.
Желудочковая тахикардия – частое сокращение желудочков, опасное тем, что быстро, еще до оказания помощи, может развиться фибрилляция желудочков и остановка сердца (асистолия).
ВПВ – синдром – заболевание, обусловленное врожденными нарушениями в проводящей системе сердца, в результате чего сердечная мышца предрасположена к опасным пароксизмальным тахикардиям.
Хроническая сердечная недостаточность и кардиомегалия (расширение полостей сердца), вследствие чего возникают нарушения ритма сердца.
Противопоказания
Несмотря на доступность и малую травматичность метода, он имеет свои противопоказания. Так, метод РЧА не может быть применен, если у пациента наблюдаются следующие заболевания:
Острый инфаркт миокарда,
Лихорадка и острые инфекционные заболевания,
Обострение хронических болезней (бронхиальная астма, декомпенсация сахарного диабета, обострение язвенной болезни желудка и др),
Тяжелая почечная и печеночная недостаточность.
Подготовка к процедуре
Госпитализация в стационар, где будет проводиться абляция, осуществляется в плановом порядке. Для этого пациент должен быть максимально обследован в поликлинике по месту жительства лечащим аритмологом, а также ему необходимо получить консультацию кардиохирурга.
Перечень обследования перед операцией включает в себя:
Общие анализы крови и мочи,
Анализ свертывающей системы крови – МНО, протромбиновое время, протромбиновый индекс, АЧТВ, время свертывания крови (ВСК),
УЗИ сердца (эхокардиоскопия),
ЭКГ, а при необходимости мониторирование ЭКГ по Холтеру (оценка сердечного ритма по ЭКГ за сутки),
ЧПЭФИ – чрезпищеводное электрофизиологическое исследование – может понадобиться в том случае, если врачу необходимо точнее установить локализацию источника патологического возбуждения, а также если нарушения ритма по ЭКГ не регистрируются, хотя у пациента сохраняются жалобы на приступообразное учащенное сердцебиение,
Пациентам с ишемией миокарда может быть показано проведение коронароангиографии (КАГ) перед операцией,
Исключение очагов хронической инфекции – консультация стоматолога и ЛОР-врача, а также уролога для мужчин и гинеколога для женщин – как и перед любой операцией,
Исследование крови на ВИЧ, вирусные гепатиты и сифилис.
После того, как пациент запланирован на операцию, он должен госпитализироваться в стационар за два-три дня до назначенной даты. За сутки до операции следует отказаться от приема антиаритмических или иных препаратов, могущих оказывать влияние на сердечный ритм, но только по согласованию с лечащим врачом.
Возможные осложнения
Операция абляции является малотравматичной, поэтому осложнения могут появиться в крайне редких случаях (менее 1%). Тем не менее, регистрируются следующие неблагоприятные состояния после операции:
Инфекционно-воспалительные – нагноения кожи в месте пункции, инфекционный эндокардит (воспаление внутренней полости сердца),
Тромбоэмболические осложнения – формирование тромбов вследствие травматизации сосудистой стенки и распространение их по сосудам внутренних органов,
Нарушения сердечного ритма,
Прободение артерий и стенки сердца катетером и зондом.
Образ жизни и прогноз после операции
Образ жизни после операции должен соответствовать следующим принципам:
Рациональное питание. В связи с тем, что основной причиной нарушений ритма сердца является ишемическая болезнь сердца, следует стремиться к профилактическим мерам, снижающим уровень”вредного” холестерина в плазме крови и предупреждающим его отложение на стенках сосудов, питающих сердечную мышцу. Самым главным из подобных мероприятий является снижение потребления животных жиров, продуктов фаст-фуд, жареной и соленой пищи. Приветствуется употребление зерновых, бобовых культур, растительных масел, нежирных сортов мяса и птицы, кисломолочных продуктов.
Адекватные физические нагрузки. Заниматься легкой гимнастикой, ходьбой и легким бегом полезно для здоровья сердца и сосудов, но должно быть начато через несколько недель после операции и только по разрешению лечащего врача.
Отказ от вредных привычек. Учеными давно доказано, что курение и алкоголь не только повреждают стенку сосудов и сердце изнутри, но и могут оказывать прямой аритмогенный эффект, то есть провоцировать пароксизмальные тахиаритмии. Поэтому прекращение курения и отказ от крепких спиртных напитков в больших количествах является профилактикой нарушений ритма.
В заключение необходимо отметить – несмотря на то, что РЧА является хирургическим вмешательством в организм, риск осложнений сравнительно не велик, а вот польза от операции несомненна – большинство пациентов, судя по отзывам, перестают испытывать неприятные симптомы и менее подвержены риску сосудистых катастроф, связанных с пароксизмами тахиаритмий.
Главный врач

БОНДАРЬ ВАЛЕРИЙ ВАСИЛЬЕВИЧ
Главный врач ГБУЗ “Никольская районная больница” ведёт личный приём граждан каждый понедельник и четверг с 13-00 до 16-00. Вы имеете возможность также задать вопрос в электронном виде.
Эндокардиальное электрофизиологическое исследование сердца (эндоЭФИ)
2-е кардиологическое отделение


Электрофизиологическое исследование (ЭФИ) сердца — это метод диагностики нарушений ритма и проводимости сердца. Во время исследования производится стимуляция различных отделов сердца для выявления возможных нарушений ритма. Главным преимуществом ЭФИ перед электрокардиографией или суточным мониторированием ЭКГ является возможность выявления нарушений ритма и проводимости, которые невозможно было обнаружить первыми двумя способами.
При ЭФИ нагрузка на сердце тоже возрастает, но не вследствие физической активности, а в результате электрической стимуляции миокарда. Такая стимуляция проводится с помощью электродов, которые начинают подавать к сердечной мышце электротоки физиологической мощности, но с высокой частотой. В итоге миокард сокращается быстрее, возникает спровоцированное учащение сердцебиения. А при высокой частоте сердечных сокращений возникают либо аритмия, либо ишемия, если у человека уже имеются патологические процессы в миокарде, являющиеся предпосылками к развитию этих заболеваний. Другими словами, ЭФИ позволяет спровоцировать искомые заболевания и зарегистрировать их на ЭКГ с целью дальнейшего лечения пациента
Существует два вида электрофизиологического исследования сердца: инвазивное (эндокардиальное, эпикардиальное, комбинированное) и неинвазивное (ЧПЭФИ).
Эндокардиальное ЭФИ (эндоЭФИ). Является инвазивной методикой, электроды с помощью стерильного зонда вводятся в крупные сосуды и продвигаются под контролем рентген-оборудования. Относится к высоко-технологичным видам медицинской помощи (ВМП). Несмотря на сложность выполнения, а также необходимость использования высококлассного кадрового и дорогостоящего технического оснащения, является очень информативным методом диагностики, а кардиологические заболевания выявляет лучше, чем ЧПЭФИ.
Инвазивное ЭФИ сердца проводится при возникновении симптомов следующего характера:
– Приступообразные перебои в работе сердца, особенно кратковременные, но вызывающие значительный субъективный дискомфорт,
– Перебои в сердце, сопровождающиеся выраженным общим плохим самочувствием, а также одышкой и хрипами в грудной клетке в покое, голубым окрашиванием носогубного треугольника или кожи других участков тела (цианоз), сильной бледностью кожи, очень высоким или низким артериальным давлением, интенсивными болями за грудиной или в грудной клетке слева,
– Потеря сознания и предобморочные состояния, при исключении патологии центральной нервной системы или других заболеваний (в случае кардиологических причин потеря сознания называется приступом или эквивалентом Морганьи-Адамса-Стокса, приступом МЭС),
– Эпизоды остановки сердца (асистолии), приводящие к клинической смерти с успешной реанимацией пациента.
Из заболеваний, требующих выполнения инвазивного ЭФИ сердца для уточнения диагноза, можно отметить такие, как:
– Пароксизмальные виды аритмий – мерцание-трепетание предсердий, наджелудочковая тахиаритмия, частая желудочковая экстрасистолия с переходом в желудочковую тахикардию,
– Синдром слабости синусового узла (СССУ), сопровождающийся чередованием тахи- и брадикардии (синдром тахи-бради), а также брадикардией с вышеупомянутыми приступами МЭС,
– Фибрилляция желудочков с переходом в асистолию,
– Ишемическая болезнь сердца.
Кроме этого, эндоЭФИ проводится в рамках интраоперационного обследования при выполнении внутрисосудистой операции РЧА (радиочастотной аблации), при которой внутрисердечным зондом разрушаются патологические пути следования импульса, являющиеся причиной того или иного типа аритмии.
Противопоказания к проведению эндоЭФИ:
– Развитие у пациента острого инфаркта или инсульта,
– Возникновение лихорадки, острого инфекционного заболевания,
– Нестабильная стенокардия (впервые возникшая или прогрессирующая),
– Подозрение на тромбоэмболию легочной артерии (ТЭЛА),
– Острая хирургическая патология,
– Тяжелая декомпенсация хронических заболеваний (сахарный диабет, бронхиальная астма),
– Развитие острой сердечной недостаточности (сердечная астма, отек легких), или тяжелая декомпенсация хронической сердечной недостаточности,
– Декомпенсированные пороки сердца,
– III стадия хронической сердечной недостаточности,
– Выраженная дилатационная кардиомиопатия с низкой фракцией выброса (менее 20-30%).
Инвазивное эндоЭФИ проводится в отделении рентгено-хирургических методов диагностики, в то время, как пациент находится на стационарном лечении в кардиологическом, кардиоаритмологическом или кардиохирургическом отделении.
Электрофизиологическое исследование сердца – ЭФИ
![]()
- Почему назначают ЭФИ, и какие последствия могут быть? ЭФИ обычно назначают после того, как другие методы диагностики различных сердечных нарушений не смогли дать точных результатов, или у лечащего врача есть серьёзное подозрение на определённое заболевание.
Товар добавлен в избранное
Что это такое?
Внутрисердечное электрофизиологическое исследование – медицинская манипуляция, суть которой заключается в оказании на сердечную мышцу воздействия для повышения его физической активности. Это происходит с помощью электрического стимулирования мышц сердца. Электрический ток допустимой интенсивности и с повышенной частотой в нужное место подаётся по электродам, подведённым через катетер.
В результате таких действий мышца миокарда начинает сокращаться гораздо чаще, как при учащённом сердцебиении. На этом этапе и происходит постановка диагноза – ишемия, аритмия или другое заболевание, связанное с проводимостью сердечной мышцы. В противном случае врач отмечает отсутствие патологий.
Фиксация патологических реакций происходит при помощи ЭКГ.

Виды ЭФИ
В медицинской практике выделяют два основных типа ЭФИ сердца:
- инвазивное, которое, в свою очередь, подразделяется на
- эпикардиальное, эндокардиальное и комбинированное;
- неинвазивное исследование.

Показания к исследованию
Показаниями к проведению данного исследования могут быть:
- Перебои сердечного ритма , которые случаются приступообразно. Чаще всего такие приступы длятся недолго, но доставляют явный дискомфорт.
- У больного могут часто наблюдаться сильные болевые ощущения слева или за грудиной. Боль сопровождается одышкой и хрипами, которые могут возникать даже в состоянии покоя. Кожные покровы в это время – бледные с посинением носогубного треугольника, а давление явно отклоняется от нормы в сторону повышения или понижения.
- Регулярные предобморочные состояния, иногда переходящие в обморок, при полном отсутствии нарушений со стороны центральной нервной системы или других заболеваний, имеющих такие проявления.
- В самых тяжёлых случаях для определения причины остановки сердца, которая приводит к клинической смерти с последующей реанимацией больного.
Кроме того, показанием к проведению данного исследования часто становятся также подозрения на такие диагнозы как:
- ишемия;
- аритмии пароксизмальных видов;
- слабость синусового узла;
- фибрилляция, переходящая в асистолию желудочков сердца.
Противопоказания
Такого рода исследования категорически запрещено проводить при следующих обстоятельствах:
- острое инфекционное заболевание или просто наличие лихорадки;
- инфаркт или инсульт в острой стадии;
- сильная стенокардия, возникшая впервые и прогрессирующая;
- при острой хирургической патологии;
- при тяжёлой хронической сердечной недостаточности или при острой её форме;
- наличие некоторых типов пороков сердца;
- при возникновении подозрений на наличие тромбоэмболии лёгочной артерии;
- заболевания пищевода;
- наличие аневризм сердца или аорты.
Правильная подготовка к процедуре
Для прохождения данной процедуры больного направляют после полного обследования кардиологом, аритмологом или кардиохирургом. Перед проведением ЭФИ лечащий врач проводит следующие исследования:
Пациент в первую очередь должен будет иметь при себе анализы на ВИЧ, гепатит, сифилис и на свёртываемость крови. Эти анализы необходимы, так как диагностирование по методу электрофизиологического исследования будет проходить в стационаре, и пациенту предстоит госпитализация.
- МРТ или КТ, эти обследования особенно необходимы, если у пациента наблюдаются обмороки, врач исключает наличие патологий головного мозга;
- УЗИ сердца ;
- Суточное мониторирование по Холтеру;
- выписной эпикриз с обоснованием необходимости данной процедуры.
Кроме того, пациент должен и сам подготовиться к предстоящему обследованию. Для этого ему нужно будет:
- голодать 8 – 10 часов;
- уже за несколько дней перестать употреблять кофеин, алкоголь и сигареты;
- врач отменит применение любых медицинских препаратов.
Ход процедуры
Учитывая, что существует два типа исследования – инвазивный и неинвазивный, то и способов проведения процедуры будет два.

Методика проведения неинвазивного ЭФИ
Наиболее часто применяется неинвазивный метод обследования, при котором катетер с электродом вводится через нос или рот, что применяется несколько реже. Такой метод называют ещё чреспищеводное ЭФИ или ЧПЭФИ. Его проводят в отделениях функциональной диагностики, как правило, утром. Происходит обследование следующим образом:
- Предварительный замер артериального давления.
- Снятие ЭКГ.
- Врач объясняет проведение манипуляций и уточняет, что будет испытывать пациент при проведении обследования. В груди обычно возникает чувство жжения, и это является нормой.
- Все манипуляции обычно занимают порядка получаса.
- Через носовое отверстие или в редких случаях через рот врач вводит пациенту зонд с электродом, который подключён к специальным приборам. При помощи аппаратуры проводится стимуляция электрическими импульсами сердечной мышцы. Во время такой процедуры сердце начинает усиленно сокращаться, как при повышенных нагрузках. Все получаемые данные записываются.
- Производится запись электрограммы.
- Врач аккуратно извлекает катетер.
- Производится полный анализ снятой информации и делается заключение, которое отправляется лечащему врачу.
- Тахикардия, вызванная процедурой, пройдёт через некоторое время, но если дискомфорт будет ощущаться долго, то врач может осуществить медикаментозное лечение.
Методика проведения инвазивного ЭФИ
В тех случаях, если ЧПЭФИ не дало результатов или по каким-то причинам оно противопоказано, врач назначит проведение эндокардиального или эпикардиального ЭФИ.
Эндокардиальное ЭФИ
Перед проведением процедуры пациента помещают в отделение кардиологии, кардиохирургии или кардиоаритмологии. Само эндоЭФИ делается в отделении рентгенохирургических методов диагностики. Пациенту вводится антиседативный препарат, и он доставляется в операционную. Производится местное обезболивание. В полной стерильности доктор делает надрез для введения катетера на бедренной или подключичной вене. В разрез вводится интродьюс (металлический или пластиковый проводник). По нему проводят зонд с электродом. Прохождение зонда наблюдают на экране. Это возможно за счёт имеющегося контрастного вещества. Зонд проводят до предсердия или желудочка. Врачом производится электростимулирование. При помощи компьютера все данные записываются.
Вся эта медицинская процедура длится примерно полчаса. Пациент не должен ощущать абсолютно никаких неприятных ощущений. После извлечения зонда на место его ввода накладывают тугую повязку
Эпикардиальное ЭФИ
Данное исследование проводят в кардиохирургическом отделении. Вся операция проходит под общим наркозом. Врач рассекает грудную клетку и получает доступ в перикардиальную полость. При помощи электродов врач производит стимулирование эпикарда. Все данные записываются, а затем рана ушивается. Обычно операция длится около часа и является самой тяжёлой из области обследования по методике ЭФИ.
В каком случае проведение ЭФИ на сердце строго противопоказано?
Электрофизиологическое исследование (ЭФИ) сердца
Показания к проведению ЭФИ сердца
1. Определение пациентов высокого риска развития внезапной аритмической смерти.
2. Диагностика места происхождения и механизма развития преходящих или сложных аритмий.
3. Оценка функции синусного и предсердно-желудочкового узлов, Гиса-Пуркинье системы, характеристика электрических свойств миокарда предсердий и желудочков, их влияние на развитие аритмий.
4. Выбор определенного метода лечения аритмий (препараты, хирургия, катетерная аблация, имплантируемые устройства – ЭКС, КВДФ или антитахикардитические устройства).
5. Оценка эффективности антиаритмической терапии и/или различных нефармакологических методов лечения аритмий.
6. Определение отдаленного прогноза развития аритмий сердца.
Относительными противопоказаниями к проведению ЭФИ являются: нестабильная стенокардия; неконтролируемая сердечная недостаточность; нарушения системы свертывания крови; выраженные электролитные нарушения, стеноз ствола левой коронарной артерии более 75%, высокая степень клапанного или подклапанного стеноза аортального клапана (при необходимости вхождения в полость ЛЖ), первые 4 дня острого инфаркта миокарда. Пункция и проведение катетеров противопоказаны через бедренные сосуды при тромбофлебите, инфекции и двусторонней ампутации конечностей.
Возможные осложнения инвазивного ЭФИ сердца
Показатель общей смертности для ЭФИ установлен менее 0,01%, что ниже, чем для коронарографии.
Осложнения зависят от используемых подходов к сердцу и методики выполнения: гипотензия, повреждение артерий, тромбофлебит, эмболия – системная или в легочную артерию, перфорация сердца, тампонада, инфекция – системная или в месте пункции, пневмоторакс, преходящие аритмии, в том числе фибрилляция желудочков, проаритмический эффект препаратов.
С учетом небольшого риска осложнений, как правило, перед исследованием проводиться ряд неинвазивных тестов, такие как ЭКГ (электрокардиография), эхокардиография и ЭКГ пробы с дозированной физической нагрузкой.
Как подготовиться к ЭФИ
В некоторых случаях ЭФИ проводится в экстренном порядке. Чаще оно запланировано заранее, давая вам время, чтобы подготовиться. Исследование проводится в рентген-операционной. Общие принципы включают в себя:
• Последний прием пищи вечером накануне ЭФИ (12 ч голода, но минимум для экстренной ситуации – 4 ч).
• В месте установки катетера (паховая и подключичная область) должны быть выбриты волосы.
• В ночь перед исследование проводиться очищение кишечника.
• Спросите своего врача, следует ли вам принимать обычные лекарства утром.
• Все антиаритмические препараты отменяются за 2–3 дня до исследования (пять периодов полувыведения), для кордарона это 28 дней.
• Если у вас сахарный диабет, спросите своего врача, следует ли Вам принимать инсулин или другие сахароснижающие пероральные препараты перед исследованием.
Как проводится ЭФИ сердца
ЭФИ сердца проводится в специально оборудованной операционной, оснащенной:
• рентгенотелевизионной системой для рентгеноскопии и/или рентгенографии;
• оборудованием для слежения за жизненно важными функциями организма и проведения реанимационных мероприятий (дефибриллятор, дыхательный аппарат, мониторы);
• специализированным ЭФИ-оборудованием для записи поверхностных электрокардиограмм и внутрисердечных электрограмм и снабженным
• специализированным электрокардиостимулятором и набором инструментов для проведения катетеризации сердца и электродов-катетеров для проведения ЭФИ;
• защитным оборудованием для пациента и персонала (костюмы, фартуки, очки, передвижные стенки и т. д.).
Пациент для проведения ЭФИ поступает в операционную натощак, в слегка седатированном состоянии. Области предполагаемых пункций сосудов тщательно обрабатываются и накрываются стерильным бельем. Проведение катетеров всегда производится с использованием чрескожной техники. Для пункции используются обычно бедренные вены справа и/или слева, подключичная вена слева и/или справа и югулярная вена справа, а также вены предплечья. Для артериального доступа обычно используется правая бедренная артерия, однако возможна пункция бедренной артерии слева и лучевых артерий.
Местная анестезия места пункции, после этого производится пункция вены с помощью иглы, которая вводится в сосуд, и проводится необходимой длины проводник, после чего игла вытаскивается. Далее по проводнику вводится интродьюсер, а затем электрод-катетер в соответствующую камеру сердца.
Разместив катетеры в различных камерах сердца, их подключают к соединительной коробке, которая переносит электрические сигналы от электродов в сердце к записывающему оборудованию и позволяет стимулирующему импульсу от ЭКС достигать поверхности различных камер сердца. Электрические сигналы, полученные от эндокардиальной поверхности сердца, фильтруются, усиливаются и выводятся на мониторе компьютера. Программируемый ЭКС должен обладать способностью для постоянной и программируемой стимуляции, подачи множества экстрастимулов (до 7), регулировки амплитуды и длительности импульса, а также возможностью воспринимать внешние и внутрисердечные сигналы.
При проведении ЭФИ пациент может ощущать дискомфорт в грудной клетке, сердцебиение, небольшую болезненность. Ощущения, возникающие при проведения ЭФИ, в виде перебоев сердца, секундных остановок, ускорения или замедления ритма являются результатом работы врача. Таким образом с помощью электрических импульсов, подаваемых непосредственно в сердце, врач провоцирует сердцебиение, прекращает его, диагностируя локализацию аритмогенных зон.
После исследования катетеры удаляют. На места пункций накладывают гемостатические (давящие) повязки. Вас переводят в отделение и назначают постельный режим в положении лежа на спине на несколько часов (в некоторых случаях до суток) с целью предупреждение кровотечения из места пункции.
Если Вы проголодались, спросите лечащего врача, когда Вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства. Наблюдение в стационаре после операции от одного дня. Большинство пациентов могут быть благополучно выписаны из стационара в течение 24-48 часов.
Источник:
Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Публикации в СМИ
Кардиоверсия электрическая
Кардиоверсия — купирование тахиаритмии разрядом дефибриллятора, синхронизированным с наименее уязвимой фазой электрической систолы желудочков (как правило, через 20–30 мс после вершины зубца R).
• В отличие от фибрилляции желудочков (ФЖ) при устранении тахиаритмии существует опасность нанесения электрошока в наиболее уязвимую фазу сердечного цикла. С целью предупреждения ФЖ при лечении постоянной формы мерцания предсердий или пароксизмальных тахиаритмий был предложен кардиовертер — комплекс дефибриллятора постоянного тока и электронного синхронизатора, подающего разряд в определённый момент электрической деятельности сердца.
• Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).
Методы ЭИТ
• Наружная (трансторакальная) ЭИТ — основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Для взрослых величина разряда — от 50 до 360 Дж (4–7кВ). У детей применяют разряды из расчёта 2 Дж/кг массы тела.
• Внутренняя ЭИТ — электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента — около 500 В или 12,5–25 Дж).
• Чреспищеводная ЭИТ — один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда — 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
• Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж. Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией •• При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой — на поверхности тела. Эффективность до 100% •• При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой — в коронарном синусе.
• Имплантируемые кардиовертеры-дефибрилляторы используют низкоэнергетическую кардиоверсию-дефибрилляцию; их применяют для лечения пароксизмальной желудочковой тахикардии и рецидивирующей ФЖ, пароксизмальной фибрилляции предсердий.
Показания к плановой ЭИТ • Непереносимость противоаритмических препаратов • Отсутствие эффекта лекарственной противоаритмической терапии • Прогрессирующая вследствие тахиаритмии сердечная недостаточность, симптомы ухудшения кровоснабжения сердца, головного мозга, нарушения периферического кровообращения • Указание в анамнезе на положительный эффект ЭИТ при лечении тахиаритмий.
Противопоказания к плановой ЭИТ • Интоксикация сердечными гликозидами • Наджелудочковые тахиаритмии при тиреотоксикозе до коррекции содержания в крови гормонов щитовидной железы • Наджелудочковые тахиаритмии у больных с синдромом слабости синусового узла или нарушением АВ-проведения • ЭИТ не проводят при выявлении тромбов в полостях сердца при трансторакальном или чреспищеводном Эхо-КГ • Гиперкалиемия (возможно развитие брадиаритмии и асистолии при восстановлении ритма).
Подготовка к плановой ЭИТ • Всем больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбоза левого предсердия • Отмена сердечных гликозидов за 3–4 дня до процедуры • Нормализация электролитного баланса (проведение ЭИТ при гипокалиемии менее эффективно и чаще осложняется ФЖ) • При выявлении гипокалиемии назначают глюкозо-калиевую смесь (10 мл 7,5% или 4 мл 20% р-ра калия хлорида) в/в капельно • Применение антикоагулянтов за 2–3 нед до ЭИТ с целью предупреждения тромбоэмболий, возникающих сразу после восстановления синусового ритма у 2–3% больных с хронической фибрилляцией предсердий.
Способы обезболивания при плановой ЭИТ • Мононаркоз кетамином, пропанидидом или барбитуратами быстрого действия, а также комбинации кетамина или наркотических анальгетиков с бензодиазепинами. Наготове должны быть наборы для интубации трахеи и временной ЭКС.
Осложнения ЭИТ • ФЖ • Нормализационные эмболии • АВ-блокада • Асистолия желудочков • Ваготонический шок • Артериальная гипотензия • Отёк лёгких • Нарушения дыхания • Ожоги кожи.
Лекарственные средства после успешной кардиоверсии • После купирования фибрилляции предсердий антикоагулянты в течение 2–3 нед, особенно при указаниях в анамнезе на тромбоэмболии, а также при митральном пороке сердца, дилатационной кардиомиопатии, недостаточности левого желудочка; больным старше 60 лет.
Сокращения. ФЖ — фибрилляция желудочков, ЭИТ — электроимпульсная терапия.
Код вставки на сайт
Кардиоверсия электрическая
Кардиоверсия — купирование тахиаритмии разрядом дефибриллятора, синхронизированным с наименее уязвимой фазой электрической систолы желудочков (как правило, через 20–30 мс после вершины зубца R).
• В отличие от фибрилляции желудочков (ФЖ) при устранении тахиаритмии существует опасность нанесения электрошока в наиболее уязвимую фазу сердечного цикла. С целью предупреждения ФЖ при лечении постоянной формы мерцания предсердий или пароксизмальных тахиаритмий был предложен кардиовертер — комплекс дефибриллятора постоянного тока и электронного синхронизатора, подающего разряд в определённый момент электрической деятельности сердца.
• Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).
Методы ЭИТ
• Наружная (трансторакальная) ЭИТ — основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Для взрослых величина разряда — от 50 до 360 Дж (4–7кВ). У детей применяют разряды из расчёта 2 Дж/кг массы тела.
• Внутренняя ЭИТ — электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента — около 500 В или 12,5–25 Дж).
• Чреспищеводная ЭИТ — один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда — 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
• Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж. Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией •• При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой — на поверхности тела. Эффективность до 100% •• При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой — в коронарном синусе.
• Имплантируемые кардиовертеры-дефибрилляторы используют низкоэнергетическую кардиоверсию-дефибрилляцию; их применяют для лечения пароксизмальной желудочковой тахикардии и рецидивирующей ФЖ, пароксизмальной фибрилляции предсердий.
Показания к плановой ЭИТ • Непереносимость противоаритмических препаратов • Отсутствие эффекта лекарственной противоаритмической терапии • Прогрессирующая вследствие тахиаритмии сердечная недостаточность, симптомы ухудшения кровоснабжения сердца, головного мозга, нарушения периферического кровообращения • Указание в анамнезе на положительный эффект ЭИТ при лечении тахиаритмий.
Противопоказания к плановой ЭИТ • Интоксикация сердечными гликозидами • Наджелудочковые тахиаритмии при тиреотоксикозе до коррекции содержания в крови гормонов щитовидной железы • Наджелудочковые тахиаритмии у больных с синдромом слабости синусового узла или нарушением АВ-проведения • ЭИТ не проводят при выявлении тромбов в полостях сердца при трансторакальном или чреспищеводном Эхо-КГ • Гиперкалиемия (возможно развитие брадиаритмии и асистолии при восстановлении ритма).
Подготовка к плановой ЭИТ • Всем больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбоза левого предсердия • Отмена сердечных гликозидов за 3–4 дня до процедуры • Нормализация электролитного баланса (проведение ЭИТ при гипокалиемии менее эффективно и чаще осложняется ФЖ) • При выявлении гипокалиемии назначают глюкозо-калиевую смесь (10 мл 7,5% или 4 мл 20% р-ра калия хлорида) в/в капельно • Применение антикоагулянтов за 2–3 нед до ЭИТ с целью предупреждения тромбоэмболий, возникающих сразу после восстановления синусового ритма у 2–3% больных с хронической фибрилляцией предсердий.
Способы обезболивания при плановой ЭИТ • Мононаркоз кетамином, пропанидидом или барбитуратами быстрого действия, а также комбинации кетамина или наркотических анальгетиков с бензодиазепинами. Наготове должны быть наборы для интубации трахеи и временной ЭКС.
Осложнения ЭИТ • ФЖ • Нормализационные эмболии • АВ-блокада • Асистолия желудочков • Ваготонический шок • Артериальная гипотензия • Отёк лёгких • Нарушения дыхания • Ожоги кожи.
Лекарственные средства после успешной кардиоверсии • После купирования фибрилляции предсердий антикоагулянты в течение 2–3 нед, особенно при указаниях в анамнезе на тромбоэмболии, а также при митральном пороке сердца, дилатационной кардиомиопатии, недостаточности левого желудочка; больным старше 60 лет.
Сокращения. ФЖ — фибрилляция желудочков, ЭИТ — электроимпульсная терапия.
В каком случае проведение ЭФИ на сердце строго противопоказано?
 Информация для пациентов.
Информация для пациентов.
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ) проводится только по назначению врача.
Пациентам с приступами тахикардии (частый пульс) показано данное исследование, если у них возникают эпизоды частого сердцебиения, которые не удается зарегистрировать на ЭКГ.
В ходе исследования провоцируется приступ тахикардии, который регистрируется и анализируется. В результате не только подтверждается, документируется наличие тахикардии, но и определяется ее вид. Это является важным моментом в дальнейшем лечении пациента, а также в определении показаний для радикального лечения тахикардии – проведения радиочастотной абляции очага тахикардии.
Важно знать – большинство тахикардий в настоящее время можно полностью вылечить. Но для этого сначала необходимо убедиться, что они действительно имеются, поставить диагноз, для чего и выполняется чреспищеводное электрофизиологическое исследование.
Пациентам с брадикардиями (редкий пульс) проведение ЧПЭФИ может дать дополнительную информацию, полезную для клинической оценки заболевания и выбора метода лечения. В данном случае во время исследования проводится оценка функции синусового узла, который является источником нормального ритма сердца. А также выполняется оценка проведения импульса по сердцу через атриовентрикулярный узел. Обычно на ЧПЭФИ направляются пациенты, у которых выявлен редкий пульс по данным ЭКГ и суточного мониторирования сердечного ритма.
ЧПЭФИ проводится следующим образом:
Исследование выполняется в специально оборудованном кабинете с использованием современного автоматизированного комплекса «Astrocard-Polysystem EP/L» фирмы «Медитек» (Москва, Россия) и биполярного электрода ПЭДСП-2 фирмы СКБ МЭТ (Каменецк-Подольский, Украина). Это оборудование по праву считается наиболее удобным и информативным для проведения исследования.
Чреспищеводное электрофизиологическое исследование выполняется строго натощак. Перед исследованием необходима отмена антиаритмических препаратов, т.к. они изменяют электрофизиологические параметры сердца. Сколько времени нельзя принимать лекарства – должен сказать врач, поскольку это зависит от вида препарата.
Для проведения исследования вводится специальный электрод в пищевод. Обычно электрод вводится через один из носовых ходов, реже через рот. Далее электрод присоединяется к комплексу для проведения ЧПЭФИ. При правильной установке электрода его кончик располагается в пищеводе на уровне сердца.
В основе исследования лежат анатомические особенности расположения пищевода, представляющего собой полую спавшуюся трубку, тесно прилегающую к задней поверхности левого предсердия и отчасти левого желудочка. Слизистая оболочка пищевода обладает сравнительно низкой болевой чувствительностью. С кончика электрода записывается специальная – чреспищеводная – ЭКГ, на которой хорошо видны те процессы, которые трудно оценить на обычной ЭКГ. После правильной установки электрода осуществляется протокол чреспищеводной электростимуляции сердца. Он включает в себя пошаговое выполнение различных режимов стимуляции для определения электрофизиологических параметров сердца. Для этого по электроду наносятся короткие серии электрических импульсов. Обычно наносимые импульсы имеют амплитуду 12-25 мА при длительности 10 мс. Во время стимуляции пациенты могут ощущать покалывание и небольшое жжение за грудиной, но сильных болевых ощущений при правильном проведении процедуры не бывает. Во время эпизодов стимуляции пациента просят не глотать.
При проведении исследования у части пациентов проводится тест с внутривенным введением атропина. Вопрос о необходимости этого теста решается в процессе исследования, исходя из получаемых результатов.
После получения всех данных оформляется протокол исследования. Обычно все исследование с оформлением результатов занимает 30-60 минут.
Имеются противопоказания для проведения чреспищеводного электрофизиологического исследования:
- невозможность введения электрода в пищевод (высокий рвотный рефлекс);
- заболевания пищевода (опухоли, стриктуры, дивертикулы, эзофагит, варикозное расширение вен и другие);
- фибрилляция предсердий на момент обследования, устойчивая АВ блокада III степени;
- недостаточность кровообращения II б – III ст.;
- протезы клапанов;
- острые инфекционные заболевания.
За годы успешной работы докторами нашего отделения хирургического лечения аритмий и ЭКС приобретен уникальный опыт проведения исследований не только у взрослых, но и у детей.
Выполняют ЧПЭФИ, а также программируют электрокардиостимуляторы (ЭКС) доктора:
- Ивашкова Ирина Юрьевна – врач-кардиолог,
- Шупан Емилия Дмитриевна – к.м.н. врач-кардиолог,
- Пушкарёва Ирина Алексеевна – врач-кардиолог.

Запись на исследования осуществляет медсестра-координатор Зуева Зинаида Васильевна по телефону (812) 24-600-14 (с 09:00 до 16:00 в будние дни).
Электрофизиологическое исследование сердца (ЭФИ)
- Гинекология
- Кардиохирургия и интервенционная кардиология
- Онкология
- Травматология и ортопедия
- Урология
- Эндокринология и эндокринная хирургия
- Аритмология
- Бариатрическая хирургия
- Гинекология
- Кардиохирургия
- Реабилитация и физиотерапия
- Терапия
- Проктология
- Травматология
- Урология
- Флебология
- Хирургия
- Эндокринология
- Эндоскопия
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Основным в исследовании является регистрация электрокардиограммы сердца (предсердий, пучка Гиса, желудочков), и применение диагностической стимуляции для оценки электрофизиологических показателей сердца. Выделяют неинвазивное и инвазивное ЭФИ сердца.
Чреспищеводное электрофизиологическое исследование (ЧП ЭФИ сердца) – неинвазивный метод электрофизиологического исследования сердца, посредством введения диагностического пищеводного электрода через носоглотку (ротоглотку) на глубину 40-50 см и проведения регистрации ЭКГ. Исследование выполняют под местной анестезией (хотя чаще без неё) носоглотки, пациент находится в положении лежа. Для выполнения процедуры, как правило, госпитализация не требуется. Исследование выполняется в амбулаторных условиях (кабинет ЭФИ или рентгеноперационная) и обычно занимает не более 20 минут. Осложнений, как правило, не наблюдается.
Показания к проведению ЭФИ:
- оценка функции синоатриального (СА) узла,
- изучение атриовентрикулярного (АВ) проведения,
- выявление дополнительных путей проведения (ДПП),
- изучение рефрактерных периодов предсердий, АВ узла, ДПП,
- определение характера и механизма тахикардии,
- купирование предсердных re-entry тахикардий,
- проведение нагрузочного (стимуляционного) теста при ИБС.
Противопоказания:
- заболевания пищевода (эзофагит, свищи, рубцы, полипы, опухоли, дивертикулез и др.),
- острые инфекционные заболевания,
- фибрилляция предсердий в момент исследования,
- тромбы в полостях сердца.
Эндокардиальное электрофизиологическое исследование сердца
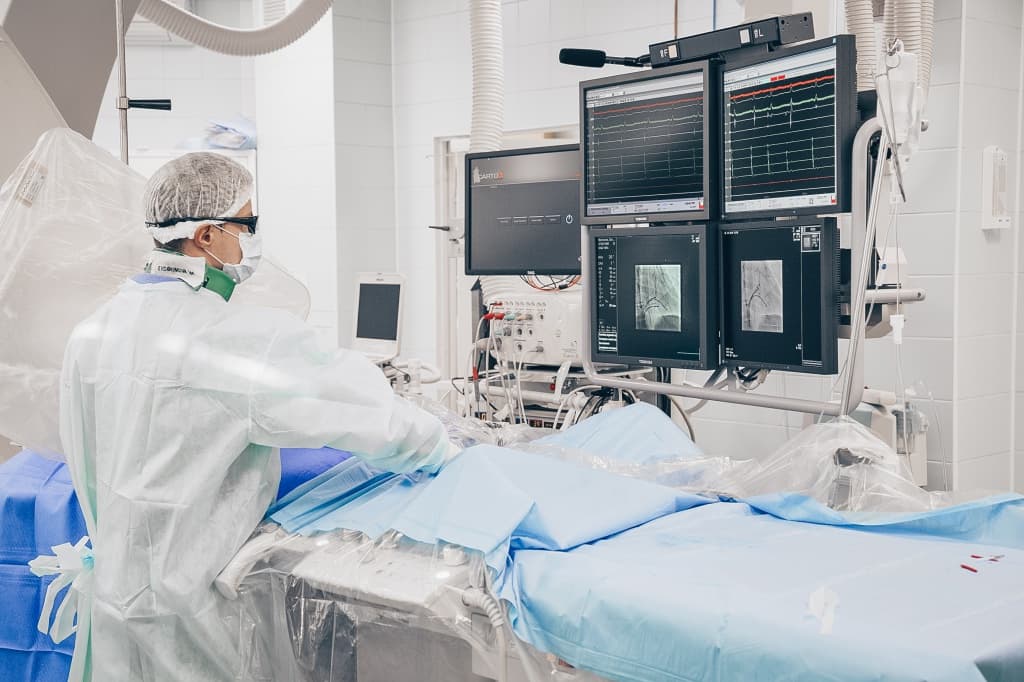
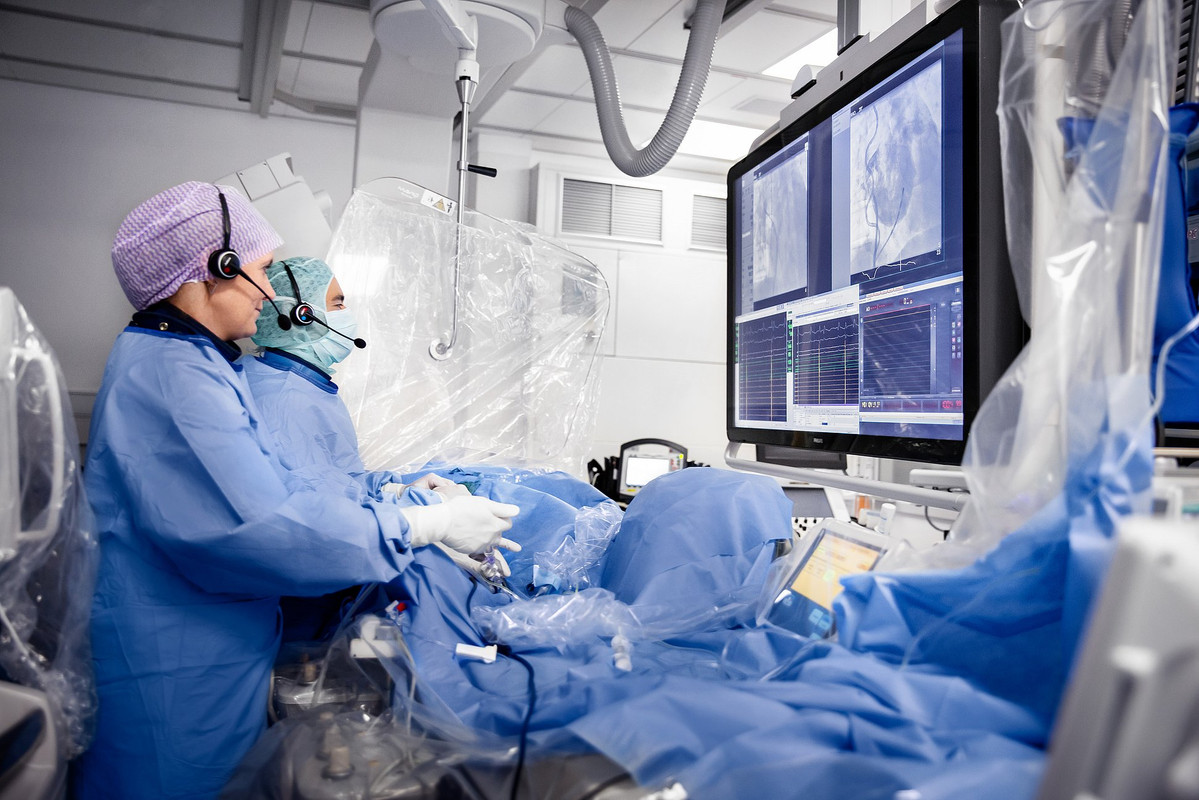
Эндокардиальное электрофизиологическое исследование сердца (эндоЭФИ сердца) проводится в условиях рентгеноперационной с соблюдением правил асептики и антисептики под местной анестезией («заморозкой») из небольшого прокола (пункции) сосудов (бедренные вены) и постановки интродьюсеров («трубочек»), через которые в сердце вводят катетеры-электроды под контролем рентгеновских лучей. С помощью методов электростимуляции сердца через введенные электроды проводят оценку функционального состояния проводящей системы сердца и выясняют механизм и возможность катетерной абляции (деструкции) очага тахиаритмии или дополнительного пути проведения (синдром WPW и др.). Для проведения исследования пациент госпитализируется в стационар обычно на 2-е суток. Исследование обычно длится до 30-45 минут.
Показания
- СССУ (синдром слабости синусового узла);
- АВ ( атриовентрикулярные)блокады;
- Суправентрикулярные тахикардии;
- Синдром WPW;
- Синдром удлиненного Q-T;
- Синкопальные состояния;
- Желудочковые тахикардии;
- Сердцебиения неясного генеза;
- Пациентам после перенесенной внезапной сердечной смерти.
Противопоказания для проведения эндоЭФИ
- острые инфекционные заболевания,
- острый инфаркт миокарда,
- нестабильная стенокардия в течение 4 недель,
- хроническая сердечная недостаточность III-IV ф.к. по NYHA,
- аневризма левого желудочка с тромбом,
- тромбы в полостях сердца,
- сердечные механические протезы левых камер сердца при доступе слева.
При выполнении эндоЭФИ частота осложнений не превышает 1%. С целью профилактики последних проводятся все необходимые мероприятия на всех этапах диагностики и лечения.
В кабинете рентгенэндоваскулярной диагностики и лечения проводится диагностика и лечение всех видов аритмий (бради- и тахиаритмий). На отделении проводятся операции в рамках государственной программы по оказанию высокотехнологичной медицинской помощи (ВМП). Данный вид медицинской помощи осуществляется по квотам, выделяемым Минздравом России. Также пациенты могут быть прооперированны на хозрасчетной основе, с учетом стоимости утвержденной в Клинике.


