Симптомы сердечной недостаточности у женщин
Сердечная недостаточность – это патология, характеризующаяся сниженной работой миокарда сердца и затруднительным функционированием кровеносных сосудов коронарного и периферического типа. У пациентов развивается бледность кожных покровов, недомогание, сильная одышка при нагрузке и в покое. Постепенно сердечная недостаточность вызывает кислородное голодание тканей, что приводит к их повреждению и отмиранию. В тяжелых случаях может развиться кардиогенный шок, отек легких. Если своевременно не провести диагностику и лечение, развиваются негативные последствия вплоть до летального исхода.

Общая информация
Часто патология образуется у женщин, но первичные признаки формируются позднее, чем у мужчин. Первым повреждающим фактором становится гормональный дисбаланс, формирующийся после наступления климакса. Дополнительно возникают следующие патологии:
- склероз сосудов;
- артериальная гипертензия;
- сахарный диабет.
Если у пациента наблюдается сразу несколько заболеваний, летальный исход наступает чаще. Сердечная недостаточность – это лишь один из признаков развития патологии. Важно определить полное состояние организма, чтобы составить качественное, комплексное лечение.
Классификация
Используют несколько видов классификаций, чтобы определить степень развития патологии. В России применяют стадии болезни по Стражеско Н. Д. В основе классификации положены клинические симптомы и степень выраженности болезни. Данные указаны в таблице.
| Стадия | Негативные состояния в левом желудочке или предсердии | Негативные состояния в правом желудочке |
| 1 | Симптоматика практически не определяется. Формируется лишь незначительная одышка, возникающая после физической нагрузки | В покое пациент чувствует себя благоприятно. Негативные признаки формируются после физической нагрузки |
| 2A | У женщины увеличивается степень тахикардии до 95 ударов в минуту. Частота дыхания сохраняется в пределах 20-22 в минуту | Формируется небольшая гипертрофия печени. Орган прощупывается при пальпации под нижним ребром |
| 2B | Частота сердечных сокращений достигают до 120 ударов в минуту в покое. Дыхание нарастает до 28 раз в минуту | Вены на шее вздуваются. Печень значительно увеличивается в размерах, прощупывается под ребрами |
| 3 | Тахикардия достигает до 140 ударов в минуту. Частота дыхания составляет 29 в минуту | Развивается гепатомегалия. Постепенно образуется асцит, то есть накопление жидкости в брюшной полости. Пациент отекает в области, где содержится большое количество подкожно-жировой клетчатки |
Внимание! Чем сильнее прогрессирует патология, тем выражение становятся клинические симптомы. Признаки могут отличаться в зависимости от вида развивающейся патологии.
Симптомы сердечной недостаточности левого желудочка
Патология характеризуется последовательными процессами:
- застой жидкости в малом кругу кровообращения;
- затруднение поставки кислорода к органам и тканям, провоцирующее гипоксию;
- развитие сильной, компенсаторной одышки.
Сначала одышка развивается после сильного стресса, страха, физической нагрузки, поднятии тяжести. По мере того, как увеличивается напряжение в малом кругу кровообращения, одышка может развиваться при продолжительном разговоре, в покое. Для пациента характерны следующие симптомы:
- резкое усиление недомогания;
- потребность продолжительно лежать на спине из-за увеличения отека в сердце, сдавливания сосудов;
- ортопноэ – вынужденное положение пациента сидя с опорой руками на колени, при котором ему легче становится дышать.

Помимо одышки, у пациентки на ранних стадиях развития болезни могут формироваться и другие симптомы, на которые она обычно не обращает внимание:
- недомогание, быстрая утомляемость;
- хроническая бессонница и из-за частого развития приступов удушья;
- тахикардия, вызванная снижением функционирования сердечной мышцы, она не справляется с нагрузкой;
- бледность, сухость кожи из-за недостатка поступления крови и питательных веществ;
- холодный, липкий пот.
Женщины, в большинстве случаев, списывают проявляющуюся симптоматику на развитие менопаузы.

Самостоятельная диагностика в этом случае запрещена. Если появляются первые признаки патологии, нужно сразу проходить обследование. При своевременном обнаружении болезни, можно быстро начать лечение без негативного влияния на здоровье.
Сразу после одышки развивается сердечный кашель. Для него характерны следующие свойства:
- сухой, саднящийся при недавно начавшейся патологии;
- обильное выделение мокроты без мутности или изменения цвета, свидетельствующей о развитии воспалительного процесса в дыхательной системе;
- постепенное образование ржавой мокроты из-за повреждения сосудов, появление примеси крови.
Сердечную недостаточность можно спутать с другими заболеваниями, поэтому важно своевременно провести дифференциальную диагностику. Выделяют следующие патологии, которые требуется исключить:
- бронхиальная астма или бронхит;
- воспаление легких;
- саркоидоз;
- опухоли, развивающиеся в дыхательной системе.
Если пациентка не прошла диагностику, не начала лечение, развивается отек легких, дыхательная недостаточность.
Симптомы недостаточности правого желудочка
Недостаточность правого желудочка развивается реже. Она несет угрозу тяжелых последствий, осложнений. Состояние более опасно, чем левожелудочковое поражение. Оно злокачественное, быстро прогрессирует, угрожает риском летального исхода даже при недавно начавшемся патологическом процессе.

Для синдрома характерны следующие признаки:
- приступы учащенного сердцебиения, нарушение ритма сердца;
- бледность, головокружение, недомогание;
- пастозность кожных покровов, они становятся не эластичными, отекают;
- печень постепенно увеличивается в размерах, но это состояние можно обнаружить на ранних этапах только при помощи инструментального оборудования, так как болевого синдрома гепатомегалия не приносит из-за отсутствия нервных рецепторов;
- обширные отёки нижних конечностей, которые постепенно переходят на бедра, спину и живот;
- на поздних этапах развивается анасарка, то есть отек всех частей тела, где локализуется большое количество подкожно-жировой клетчатки;
- быстрое и чрезмерное увеличение массы тела пациента из-за отеков;
- обнаружение холодных, неподвижных, синюшных кожных покровов при пальпации, что характерно только для сердечно-сосудистых патологий.

Чтобы выявить отечность тканей, требуется надавить пальцем на голень. Если тургор кожи снижен, сформировалась ямка, это свидетельствует о накопление жидкости в области подкожно-жировой клетчатки.
Появляются печеночные дефекты:
- гепатомегалия, то есть увеличения органа;
- обильный отек капсул печени, затрагиваются небольшие нервные окончания, что приводит к дискомфорту в области правого ребра;
- сильная тошнота из-за нарушения процесса пищеварения;
- образование острой боли, не купируемой лекарственными средствами, особенно на поздних этапах развития патологии.

На нарушение целостности стромы печени указывает болевой синдром, образующийся в процессе пальпации. Визуально пациент изменяется только при постепенном развитии патологии:
- бледность, синюшность кожных покровов;
- фиолетовый, сизый оттенок эпидермиса в области носогубного треугольника и пальцев в тяжелых случаях.
Выделяют специфические симптомы, которые наиболее характерны при снижении функции правого желудочка:
- уменьшение объема продукции мочи из-за сниженного выброса крови в сердце;
- увеличение веса из-за отека;
- недомогание, головокружение, головная боль;
- отсутствие аппетита;
- диспепсические расстройства – тошнота, рвота, изжога, метеоризм.
Признаки всегда специфичны для заболевания. Они могут лишь немного отличаться у каждого пациента по степени развития патологии.
Острая и хроническая стадия
В зависимости от степени развития клинических симптомов патология делится на 2 стадии:
- острая;
- хроническая.
Для хронической стадии характерно затухание признаков. У пациента немного улучшается самочувствие, так как болезнь протекает постепенно. При развитии обострения все симптомы усиливаются, самочувствие резко ухудшается. Чаще при сердечной недостаточности обострение развивается при начальной стадии заболевания или после действия повреждающих факторов.

Характеристика острой сердечной недостаточности
Это наиболее тяжелая и опасная патология, затрудняющая системное кровообращение. Она развивает в виде приступа, при котором требуется срочная госпитализация, лечение под наблюдением кардиолога. Острая сердечная недостаточность относится не к заболеванию, а осложнению основной патологии. Например, хронической сердечной недостаточности. Состояние сопровождается следующими свойствами:
- уменьшение сократительной способности миокарда;
- гипоксия внутренних органов и тканей;
- временной промежуток развития приступа разный, составляет от нескольких минут до 3 часов.

При развитии приступа самостоятельное лечение недопустимо, требуется экстренное обращение в клиническое учреждение, помещение пациента под наблюдение.
Выделяют множество патологий и состояний, которые могут спровоцировать острую сердечную недостаточность. В основе могут лежать нарушения в работе сердечно-сосудистой системы:
- декомпенсированная хроническая сердечная недостаточность;
- поражение ткани миокарда вследствие инфаркта и последующих нарушений;
- аневризма аорты;
- сердечная тампонада;
- миокардит, развивающийся вследствие инфекционных и неинфекционных поражений;
- травма, повреждения в области сердца;
- артериальная гипертензия, гипертонический криз.

Острую сердечную недостаточность могут вызвать нарушения вне сердечно-сосудистой системы:
- инсульт, кровоизлияние в головной мозг;
- тяжелое воспаление легочной ткани;
- системные инфекции вирусной и бактериальной природы;
- острая почечная недостаточность;
- негативные последствия хирургического вмешательства;
- осложнения после химиотерапии, лучевой терапии;
- продолжительный прием нестероидных средств;
- эндокринные патологии, влияющие на организм системно;
- вредные привычки (алкоголизм, наркомания).

Также дополнительно выделяют бивентрикулярную недостаточность. Это патология, при которой затрагиваются оба желудочка сердца. Острая сердечная недостаточность характеризуется следующими симптомами:
- приступы удушья;
- холодный пот;
- страх приближающейся смерти;
- сидячее положение, корпус наклонен вперед;
- кожа приобретает серый оттенок;
- при дыхании обнаруживаются хрипы, свисты;
- резкое учащение сердцебиения;
- слабеющий пульс, сопровождающийся аритмией;
- резкое снижение артериального давления.
Одно из тяжелейших осложнений патологии – кардиогенный шок. Это отклонение в состоянии сердечно-сосудистой системы, сопровождающееся следующими свойствами:
- резкое снижение функции миокарда;
- замедление тока крови по сосудам с уменьшением поставки биологической жидкости к органам и тканям;
- падение артериального давления вдвое;
- нитевидный, неровный пульс.
Часто кардиогенный шок невозможно устранить при помощи лекарственных средств. Тогда кардиологи рекомендуют хирургическое вмешательство.

Если в короткие сроки не будет оказана первая помощь при остром нарушении кровообращения и кардиогенном шоке, наступает быстрая гибель пациента.
Осложнения сердечной недостаточности
При любой разновидности сердечной недостаточности могут наступить осложнения, даже если проводить своевременное лечение. Они ухудшают самочувствие пациента или приводят к летальному исходу:
- Тромбоз, тромбоэмболия. Ток крови по сосудам замедляется, поэтому происходят нарушения в свертывающей системе. Постепенно затрудняется работа печени, сердечной мышцы, из-за чего образуются тромбы. Визуально состояние никак не проявляется, но в редких случаях образуются боли в груди, иррадиирующие в левую лопатку и все плечо. Если тромб закупоривает сосуд, формируется некроз тканей или целого органа.
- Кардиальный цирроз. Это осложнение формируется наиболее часто. Снижается работоспособность сердца, оно не может функционировать в полном объеме. Это вызывает застой крови во внутренних органах. Для компенсации состояния жидкая часть крови направляется к печени, поэтому образуется отек. Развивается сильнейшая гипоксия гепатоцитов, из-за чего они повреждаются. При циррозе появляется тошнота, рвота, нарушение формирования и оттенка стула, боль под правым ребром, кахексия, изжога. Кожа и склера пациента желтеют, появляется желтый налет на языке и запах изо рта.

Сердечная недостаточность – это тяжелая патология, затрудняющая работу сердечно-сосудистой системы в целом. Чтобы своевременно выявить ее, обращают внимание на появляющиеся симптомы. С ними обращаются к врачу кардиологу, в некоторых случаях это требуется сделать экстренно. Он назначает методы диагностики, определяющие диагноз. В первую очередь женщину должна беспокоить бледность кожных покровов, отеки нижних конечностей, отдышка. Это признаки, требующие осмотра под контролем кардиолога. В основе лечения лежат медицинские препараты, хирургическое вмешательство. Народные методы терапии применяют редко, чтобы восстановить состояние тканей после продолжительной болезни.
Видео признаки сердечной недостаточности
Сердечная недостаточность
Сердечный цикл
Сердечный цикл состоит из очень тонко и точно синхронизированных электрических и механических процессов, которые приводят к ритмичному сокращению предсердий и желудочков, благодаря чему кровь поступает в малый и большой круг кровообращения. Механическая систола отражает сокращение желудочков, а диастола — их расслабление и наполнение кровью. Во время сердечного цикла кровь из системных и легочных вен непрерывно поступает в сердце через правое и левое предсердия, соответственно. Во время диастолы кровь поступает из предсердий в желудочки через открытые трехстворчатый и митральный клапаны. Сокращение желудочков означает начало механической систолы, в результате которой кровь выбрасывается в сосуды малого и большого круга кровообращения.
Понятие сердечная недостаточность
В норме сердце при относительно низком давлении во время диастолы принимает в себя кровь и при более высоком давлении в систолу проталкивает кровь вперед. Сердечная недостаточность определяется как неспособность сердца перекачивать объем крови, необходимый для обеспечения метаболических потребностей организма («систолическая дисфункция») или возможность обеспечивать эти потребности только благодаря ненормально высокому давлению заполнения полостей сердца («диастолическая дисфункция»), или за счет обоих этих механизмов.
Причины сердечной недостаточности
Сердечная недостаточность может быть основным проявлением практически всех болезней сердца, включая атеросклероз коронарных сосудов, инфаркт миокарда, приобретенные пороки клапанов сердца, врожденные пороки сердца, аритмии и кардиомиопатии.
В зависимости от снижения функциональной способности того или иного желудочка сердца, различают:
- Левожелудочковую недостаточность;
- Правожелудочковую недостаточность;
- Бивентрикулярную недостаточность (снижена сократимость обоих желудочков сердца).
Все возможные этиологические факторы по механизму развития левожелудочковой сердечной недостаточности можно разделить на:
- снижающие сократительную способность сердечной мышцы (инфаркт миокарда, преходящая ишемия миокарда, недостаточность митрального или аортального клапанов сердца, дилатационная кардиомиопатия);
- повышающие постнагрузку (т.е. сопротивление, которое желудочек сердца должен преодолеть, выбрасывая кровь) — стеноз аортального клапана, артериальная гипертензия;
- нарушающие заполнение левого желудочка (стеноз митрального клапана, тампонада сердца, гипертрофическая кардиомиопатия, гипертрофия левого желудочка).
В свою очередь, левожелудочковая сердечная недостаточность — наиболее частая причина развития правожелудочковой недостаточности, которая в данном случае обусловлена увеличением постнагрузки из-за дисфункции левого желудочка и повышения сопротивления легочных сосудов.
Причинами развития правожелудочковой недостаточности наиболее часто являются
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
К факторам, провоцирующим возникновение симптомов застоя у больных с компенсированной сердечной недостаточностью, относятся
Состояния, сопровождающиеся активацией метаболических процессов
- Лихорадка,
- Инфекция,
- Анемия,
- Тахикардия,
- Гипертиреоз,
- Беременность.
Увеличение объема циркулирующей крови
- Избыточное потребление поваренной соли,
- Избыточное потребление жидкости,
- Почечная недостаточность.
Состояния, сопровождающиеся повышением постнагрузки
- Эмболия легочной артерии,
- Нелеченная артериальная гипертензия,
- Состояния, сопровождающиеся нарушением сократимости миокарда,
- Ишемия или инфаркт миокарда,
- Чрезмерное употребление алкоголя,
- Несоблюдение режима медикаментозной терапии сердечной недостаточности,
- Выраженная брадикардия.
Признаки сердечной недостаточности
✔ Наиболее выраженным симптомом хронической левожелудочковой недостаточности является одышка при нагрузке, что связано с венозным застоем в легких или низким сердечным выбросом. По мере прогрессирования заболевания одышка может наблюдаться и в состоянии покоя.
✔ Часто сердечная недостаточность сопровождается ортопноэ, ночными приступами сердечной астмы и ночным кашлем. Ортопноэ — это затруднение дыхания в положении лежа и уменьшающееся в сидячем положении. Причиной данного симптома служит перераспределение крови из органов брюшной полости и нижних конечностей в легкие в положении лежа. В некоторых случаях, ортопноэ бывает настолько выражено, что больной вынужден спать в положении сидя.
✔ Ночные приступы сердечной астмы — это тяжелые приступы одышки во время ночного сна. Данный симптом наблюдается в положении лежа при проникновении в кровь жидкости из отеков нижних конечностей, что приводит к увеличению объема циркулирующей крови и венозного возврата в сердце и легкие.
✔ Ночной кашель — также является симптомом застоя крови в легких, его механизм развития идентичен механизму развития ортопноэ. В некоторых случаях может наблюдаться кровохаркание, что обусловлено разрывом вен бронхов из-за их полнокровия.
✔ К типичным проявлениям сердечной недостаточности относятся спутанность сознания и уменьшение дневного диуреза, вследствие уменьшения кровоснабжения головного мозга и почек, соответственно. Иногда может быть усилен ночной диурез, так как в положении лежа кровоснабжение почек улучшается. Также характерна общая слабость и быстрая утомляемость, ввиду недостаточного кровоснабжения скелетной мускулатуры.
✔ Больные с изолированной правожелудочковой недостаточностью, нередко испытывают чувство дискомфорта в правом подреберье, что обусловлено избыточным кровенаполнением печени и растяжением ее капсулы. В тяжелых случаях, возможно скопление жидкости в брюшной полости (асцит). Также характерным признаком является развитие периферических отеков, особенно на лодыжках. Если больной длительное время находился в вертикальном положении, то такие отеки усиливаются к концу дня, исчезая при этом утром.
На практике для оценки тяжести сердечной недостаточности часто используют классификацию Нью-Йоркской Ассоциации кардиологов (NYHA):
I класс — Физическая активность не ограничена
II класс — Легкое ограничение активности. Появление одышки и слабости после умеренной физической нагрузки
III класс — Выраженное ограничение активности. Одышка после минимальной физической нагрузки
IV класс — Тяжелое ограничение активности. Симптомы сердечной недостаточности в покое
Принципы медикаментозного лечения сердечной недостаточности
Лечение сердечной недостаточности должно быть направлено на достижение следующих целей:
- Выявление и лечение основного заболевания, приведшего к развитию сердечной недостаточности. Например, в ряде случаев может потребоваться интенсивная антигипертензивная терапия, протезирование клапанов или полный отказ от употребления алкоголя и т.д.
- Устранение факторов, провоцирующих развитие декомпенсации у больных с компенсированной сердечной недостаточностью (например, адекватное лечение аритмий, ограничение выпитой жидкости или потребления поваренной соли).
- Лечение декомпенсации сердечной недостаточности:
- Уменьшение застоя крови: (ограничение потребления поваренной соли, ограничение выпитой жидкости, медикаментозная терапия (мочегонные средства), направленная на выведение из организма избытка воды и натрия.
- Увеличение сердечного выброса и улучшение кровоснабжения жизненно важных органов. С этой целью применяют инотропные препараты, которые усиливают сократимость сердечной мышцы, а также различные сосудорасширяющие средства.
Хирургическое лечение сердечной недостаточности
Сердечная недостаточность у больных кардиохирургического профиля встречается в самых различных возрастных группах и при самых разнообразных заболеваниях сердца. Интенсивному лечению, в том числе и хирургическому, подлежат пациенты с высокой угрозой для жизни и резистентные к медикаментозной терапии. К этой категории относятся больные с дилатационной кардиомиопатией, ишемической кардиомиопатией, гипертрофической обструктивной кардиомиопатией (ГОКМП) и посткардиотомной (послеоперационной) сердечной недостаточностью.
Фармакологические методы лечения сердечной недостаточности, бесспорно, играют важнейшую роль, однако имеющиеся в настоящее время препараты оказывают весьма опосредованный и нестойкий эффект у пациентов в терминальной стадии заболевания. Однолетняя выживаемость таких больных составляет не более 50%. И это притом, что ежегодно синтезируется более 30 новых препаратов, направленных на лечение сердечной недостаточности. Единственным признанным эффективным вариантом лечения критической сердечной недостаточности остается трансплантация сердца. На сегодняшний день в мире выполнено более 70 000 операций по трансплантации сердца. При этом ежегодно выполняется более 3 000 операций, из них около 2 000 в США. Однако количество больных, нуждающихся в пересадке сердца, значительно превышает количество доноров. Как результат этого – высокая, увеличивающаяся с каждым годом смертность пациентов, находящихся в «листе ожидания». Такая неутешительная динамика требует развития новых способов лечения критической сердечной недостаточности, и интерес к данной проблеме за последнее время значительно возрос среди ученых всего мира. Подтверждением этому является успешная разработка систем вспомогательного кровообращения, полностью или частично облегчающих работу патологически измененного сердца.
Под понятием «система вспомогательного кровообращения» следует понимать механические системы, производящие перемещение крови с целью снижения работы миокарда и/или увеличения его энергоснабжения.
Сердечная недостаточность
Отдышка, постоянная слабость, необъяснимые отёки, боли за грудиной – основание для кардиологического осмотра. Перечисленные явления могут указывать на опасность возникновения хронической сердечной недостаточности. Не стоит игнорировать первые лёгкие симптомы. Без соответствующей терапии состояние будет ухудшаться. В медицинских клиниках IMMA проводится терапевтический и кардиологический прием.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
Застойная сердечная недостаточность – снижение сокращений сердечной мышцы. Данное патологическое состояние не является самостоятельной болезнью, это следствие различных нарушений сердечно-сосудистой системы.
Распространение сердечной недостаточности среди населения постоянно растёт, недуг считается социальной проблемой наряду с онкологией и СПИДом. Причины распространения разные: плохая экологическая обстановка, малоподвижный образ жизни, игнорирование правил здорового питания, вредные привычки. Невнимательное отношение к здоровью приводит к возникновению различных поражений кровеносной системы. Сердечная недостаточность является распространенным осложнением.
О строении сердечно-сосудистой системы
Сердце – уникальный орган, от которого зависит жизнь человека. Оно работает без отдыха, имеет свой центр управления, который посылает электрические импульсы, стимулирующие сократительную способность мышцы.
Строение сердца широко известно: это два желудочка и два предсердия. Сокращаясь, они обеспечивают циркуляцию крови по двум системам сосудов: малому и большому кровеносным кругам. Чтобы точнее пояснить особенности разных видов сердечной недостаточности, необходимо упомянуть об особенностях потока крови.
Большой круг кровообращения предполагает ток крови от левого желудочка в аорту, насыщение кислородом всех важных органов и конечностей и возвращение венозной крови в правое предсердие. Малый круг кровообращения – это ток крови из правого желудочка в легкие и перемещение насыщенной кислородом крови в левое предсердие.
Симптомы сердечной недостаточности зависят от того, какая часть сердца подверглась патологии. Это отражается в нарушения функционирования кровеносных кругов.
Сердечная недостаточность в зависимости от характера протекания может быть двух видов. Хроническая форма развивается длительное время, имеет несколько стадий. Острая сердечная недостаточность быстро прогрессирует. Продолжительность процесса – от часа до двух дней. Такое состояние требует срочной госпитализации.
Классификация сердечной недостаточности на основе локализации патологии выделяет несколько разновидностей:
- Левожелудочковую недостаточность;
- Правожелудочковая недостаточность
- Тотальная форма.
С прогрессированием болезни изолированные варианты приводят к формированию общей тотальной формы поражения. Поражение левого желудочка вызывает нарушения большого круга кровообращения. Патология правого желудочка – поражает легкие или малый круг кровообращения.
Степени хронической патологии
Выделяют несколько степеней хронической сердечной недостаточности. Чем раньше выявлена проблема, тем легче она поддается лечению. На поздних этапах течения болезни смертность составляет 50%.
Для первой стадии хронической недостаточности характерна отдышка и быстрая утомляемость после активной физической работы, занятий спортом. Лечение в это время наиболее эффективно. Раннее обнаружение симптомов хронической недостаточности не только поможет справится с ней, но и определить истинную причину.
При второй стадии сердечной недостаточности симптомы становятся более выраженными:
- цианоз, или посинение кончиков пальцев, носа и носогубной складки, губ. Причиной является изменение состава крови, недостаточное содержание кислорода.
- При нагрузках небольшой интенсивности проявляются типичные симптомы: отдышка, учащенное сердцебиение, слабость.
- Сухой кашель, не связанный с простудой.
Вторая стадия характеризуется поражением малого круга кровообращения, страдают легкие, поэтому возникает кашель, кровь плохо насыщается кислородом.
Другой вариант проявления второй стадии – поражение большого круга кровообращения. Прежде всего, появляются отёки. Они могут быть скрытыми: жидкость скапливается в полостях тела, например, заполняет брюшную полость. Более заметны отёки ног. Такое состояние называют водянкой.
Помимо этого, начинаются застойные явления во всех органах: печени, почках, пищеварительной системе, мозге. Развиваются сопутствующие патологии, нарушается работа этих органов.
На третьей стадии происходят необратимые изменения. Обычно нарушается работа всей кровеносной системы. Поражение малого круга характеризуется сильным кашлем с отделением мокроты, появлением розовой пены не только при кашле, но и в покое. Это объясняется нарушением проницаемости многочисленных сосудов, лимфатическая жидкость наполняет легкие, происходит отёк. Состояние является смертельно опасным и требует срочной госпитализации. Отдышка сопровождает человека в покое. Усиливается в положении лёжа. Периодически возникают приступы удушья, сопровождающиеся страхом смерти. Они заставляют больного принимать сидячее положение с опущенными ногами.
Вместе с этим страдают все жизненно важные органы. Признаки застойного поражения печени:
- увеличение объема органа;
- формирование склерозной и соединительной ткани;
- цирроз печени.
Застойные поражение почек приводят к хронической почечной недостаточности. При этом уменьшается количество выделяемой мочи, отёки усиливаются и уже не проходят под влиянием лекарственных средств. Возникает нарушение работы кишечника, возможны запоры или диарея.
Третья стадия является необратимой. Человек полностью теряет способность к активной деятельности. Даже домашние дела становятся ему не под силу. Обычно пациенту присваивается определённая форма инвалидности. Процент выживания в этом случае равен 50%. Медицина в этом случае может предложить только поддерживающую терапию.
Важно! Третья стадия формирования застойной сердечной недостаточности наступает в результате отсутствия лечения болезни. При своевременном обращении к врачу на ранних стадиях можно не только остановить прогрессирование болезни, но и полностью излечиться.
При обнаружении следующих признаков сердечной недостаточности следует срочно обратиться к кардиологу:
- Отдышка при незначительных физических нагрузках;
- Посинение пальцев, губ, носа;
- Беспричинный сухой кашель, иногда сопровождаемый выделением мокроты;
- Боли в груди, под лопаткой;
- Отёки ног, увеличение живота, что может быть скрытым отёком.
Легкая сердечная недостаточность хорошо поддается лечению, поэтому профилактический осмотр у терапевта и кардиолога, проведение необходимых методов диагностики позволят избежать тяжелых последствий.
Механизм формирования патологии
Сердечно-сосудистая недостаточность хронического типа развивается медленно за счет компенсаторных механизмов организма.
На компенсаторной стадии миокарда сердечная мышца начинает гипертрофироваться. Сосуды расширяются, отчего стенки их становятся со временем более хрупкими и проницаемыми. Вырабатываются гормоны, изменяющие состав крови, которая становится более жидкой, увеличивается ее объем за счет усиленной работы костного мозга и повышения количества воды за счет задержки.
Компенсаторные возможности иссякают, наступает декомпенсаторная стадия, которая характеризуется ослаблением функций всей сердечно-сосудистой системы.
По мере роста мышечной массы миокарда его мелкие сосуды отстают в развитии, в результате сердечная мышца испытывает недостаток кислорода и питательных веществ. Происходят патологические изменения: разрастание соединительной и склеротической ткани. Сердце становится неспособным перекачивать увеличивающийся объем крови. Начинается обширное кислородное голодание, которое охватывает все органы.
Наряду с этим стенки сосудов становятся более хрупкими и проницаемыми. Лимфа просачивается из сосудов. Начинаются отёки. Особенно опасны эти явления в лёгких. Они быстро заполняются жидкостью, растягиваются. Человека мучает сильный кашель, отхождение мокроты не дает облегчения.
Причины заболевания
Причинами застойной сердечной недостаточности являются патологии сердечно-сосудистой, эндокринной систем. Они могут быть врожденными и приобретенными:
- генетическая предрасположенность;
- ишемическая болезнь.
- миокардиты
- заболевания, в результате которых происходит утолщение стенок миокарда, перикарда;
- заболевания щитовидной железы;
- сахарный диабет.
К факторам, которые провоцируют возникновение патологических процессов относятся:
- вредные привычки, курение и алкоголизм;
- малоподвижный образ жизни;
- чрезмерная масса тела;
- тяжелые инфекции (чаще вирусные);
- тяжелые физические нагрузки;
- частые стрессы, неправильный режим дня, недостаток сна.
Застойная сердечная недостаточность в пожилом возрасте встречается чаще, наблюдается у 10% людей после шестидесяти лет. Однако, недуг касается и молодых людей. В подростковом возрасте необходимо тщательно следить за состоянием сердечно-сосудистой системы. Быстрый рост костной и мышечной ткани, гормональные изменения увеличивают нагрузку на сердце, которое не успевает расти за столь бурным ростом организма в целом.
В зону риска входят молодые спортсмены. Обычно тренировки для подростков носят более щадящий характер, дети проходят ежегодное обследование. При обнаружении признаков застойной сердечной недостаточности необходимо не только срочное лечение, но и на время отказ от тренировок. Врачи рекомендуют сделать перерыв около года.
Острая форма
Наряду с хронической существует острая форма сердечной недостаточности. Причинами ее возникновения являются:
- инфаркт миокарда;
- обширный инсульт;
- пороки строения сердца, врожденные и приобретенные;
- гипертония.
Отличительной особенностью острой сердечно-сосудистой недостаточности является внезапность приступа, отсутствие перечисленных стадий развития. Состояние человека быстро ухудшается, летальный исход возможен в течение нескольких минут. О возникновении патологии свидетельствует резкое ухудшение состояние, удушье, сильный кашель с пеной или красной мокротой, посинение кожных покровов, холодный пот.
В подобных случаях первая помощь – это вызов скорой. Затем пострадавшего следует вывести на открытый воздух, расстегнуть воротник и другую тесную одежду. Лучшей позой считается сидячая, с опущенными ногами. Под язык следует дать таблетку нитроглицерина. Повторять приём каждые 10 минут до приезда скорой.
Важно! При острой сердечной недостаточности нельзя принимать лежачее положение.
Возрастной и половой фактор
Статистические исследования доказывают связь распространения заболевания с половой принадлежностью и возрастом пациента.
В возрастной группе до 65 лет женщины страдают застойной сердечной недостаточностью в меньшей степени, старше этого возраста показатели уравниваются. Смерть в результате острой сердечной недостаточности фиксируется у мужчин уже после 45 лет.
В пожилом возрасте симптомы застойной сердечной недостаточности встречаются чаще, это объясняется хроническими болезнями, неправильным образом жизни, пониженным иммунитетом.
Диагностика
Симптомы застойной сердечной недостаточности наблюдает терапевт при осмотре больного, прослушивании сердечных тонов. Он направляет пациента к кардиологу. Выполняется ряд исследований:
- ЭКГ;
- ЭХОКГ
- ХМЭКГ
- Рентгенография
- Коронарография
- МРТ, МСКТ
Проводятся исследования особенностей сердцебиения при физических нагрузках. Для этого пациента просят выполнить ряд несложных упражнений, например, приседаний. После этого следят за изменением и восстановлением пульса. Более глубокие обследования такого рода выполняются с помощью беговой дорожки или велотренажёра.
Лечение
Лечение застойной сердечной недостаточности наиболее эффективно на первых стадиях развития заболевания. В дальнейшем возможности современной медицины ограничены, обычно они ограничиваются смягчением проявления заболевания. Особенно тяжело поддается лечению симптомы сердечной недостаточности в пожилом возрасте. Это объясняется запущенной стадией болезни и низкой способностью организма к восстановлению.
Основным методом лечения хронической застойной сердечной недостаточности является медикаментозный. В особо тяжелых случаях проводятся хирургические операции вплоть до пересадки главного органа.
Важной составляющей восстановительного лечения является корректировка образа жизни:
- отсутствие тяжелых физических нагрузок;
- отказ от вредных привычек;
- соблюдение лечебной диеты;
- отсутствие стрессовых ситуаций.
При развитии первой и второй стадий заболевания показаны регулярные физические нагрузки, не вызывающие плохого самочувствия. Они позволят бороться с застойными явлениями в организме и отёками.
Отдышка, отёки, слабость, боли за грудиной – первые симптомы застойной и острой сердечной недостаточности. Центры медицины IMMA предоставляют возможность регулярного посещения кардиолога. Опытный врач уделит особое внимание каждому пациенту, назначит эффективное лечение на любой стадии прогрессирования заболевания. Внимательное отношение к себе позволит сохранить качественный уровень жизни на долгие годы.
Сердечная недостаточность: симптомы, причины, лечение
- 28 февраля, 2020
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
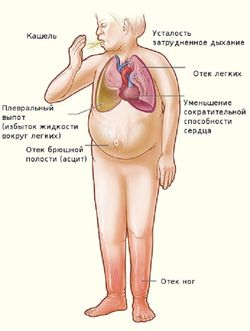
Признаки и симптомы сердечной недостаточности

Недостаточность сердечной функции подразумевает невозможность органа в полной мере выполнять свое предназначение. Признаков данного недуга существует множество, но каждый из них указывает на болезненное состояние главного органа. Современные кардиологи отмечают, что сердечная недостаточность присуща в большей мере женщинам. Однако это не значит, что мужчины не страдают от данного заболевания. Некоторые симптомы недуга часто наблюдаются именно у пациентов мужского пола. В связи с широким распространением сердечных заболеваний, кардиологи настаивают, что каждый обязан знать симптомы и признаки этих недугов.
Какой может быть сердечная недостаточность?
Две основные стадии заболевания – хроническая и острая. Их отличие заключается в скорости развития и течении патологического процесса. Хроническая форма развивается медленно, больной не испытывает сильных физиологических потрясений. Недуг может негативно воздействовать на сердце в течение продолжительного времени и лишь единичный болевой приступ укажет на наличие серьезных проблем. Острая форма развивается быстро, в течение нескольких минут. Одним из ярких симптомов данного состояния является сердечная астма и отек легочной ткани. При этом состоянии больной испытывает удушье, головокружение, часто доходит до потери сознания.
В свою очередь хроническая форма бывает четырех типов:
- Тип первый. Общее физическое состояние остается прежним, но при подъеме по лестнице начинает проявляться одышка.
- Тип второй. При ускоренном шаге и подъемах по лестнице наблюдается одышка. Физическая нагрузка приводит к быстрому утомлению.
- Тип третий. Признаки сердечной недостаточности проявляются при ходьбе и небольших физических нагрузках. В состоянии покоя человек не испытывает дискомфорт.
- Тип четвертый. Даже в состоянии покоя больной испытывает неприятные симптомы. А при небольшой нагрузке, состояние резко ухудшается.
Причины недуга
Поскольку сердечная недостаточность делится на две подгруппы, причины развития данной патологии также отличаются. Острая форма развивается вследствие таких причин:
- Травмирования сердца.
- Нарушения в ритме работы главного органа.
- Недостаточное функционирование клапанов.
- Тампонада, инфаркт миокарда.
- Тромбоэмболия легочных артерий.
Хроническая форма сердечной недостаточности может возникнуть вследствие таких причин:
- Пониженное артериальное давление.
- Ишемический недуг сердца в запущенной стадии.
- Нарушения в работе клапанов.
- Кардиосклероз.
Явными признаками, которые безошибочно указывают на хроническую форму, являются:
- Постоянная слабость.
- Отечность ног.
- Постоянный кашель.
- Одышка.
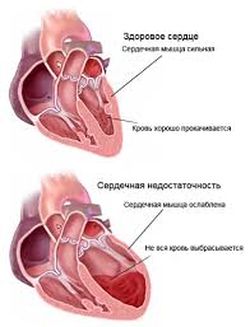 Кардиологи уверяют, что такой симптом, как отдышка, является одним из основных первичных признаков сердечной недостаточности. С появлением отдышки больной испытывает ее только при ходьбе и физических нагрузках. Затем, с повышением активности заболевания, одышка может проявляться даже в состоянии покоя и сна. Постоянный сухой кашель, который возникает у больных сердечной недостаточностью, сами пациенты редко связывают с сердечным недугом. Особенно у мужчин кашель ассоциируется с курением. Женщины же находят постоянному кашлю другие, более безобидные объяснения. Однако кардиологи настаивают, что при появлении данных симптомов следует незамедлительно посетить врача и пройти обследования, которые помогут определить точную причину кашля и отдышки.
Кардиологи уверяют, что такой симптом, как отдышка, является одним из основных первичных признаков сердечной недостаточности. С появлением отдышки больной испытывает ее только при ходьбе и физических нагрузках. Затем, с повышением активности заболевания, одышка может проявляться даже в состоянии покоя и сна. Постоянный сухой кашель, который возникает у больных сердечной недостаточностью, сами пациенты редко связывают с сердечным недугом. Особенно у мужчин кашель ассоциируется с курением. Женщины же находят постоянному кашлю другие, более безобидные объяснения. Однако кардиологи настаивают, что при появлении данных симптомов следует незамедлительно посетить врача и пройти обследования, которые помогут определить точную причину кашля и отдышки.
Отечность проявляется на нижних конечностях в конце дня. Поскольку в утренние часы отечности практически не наблюдается, многие приходят к выводу, что это симптом обыкновенной усталости. Однако, вслед за отечностью появляются и другие признаки, которые в большей мере беспокоят женщин. Это ломкость ногтей, выпадение волос, пигментные пятна на коже.
Постоянная слабость и нежелание делать повседневную работу тоже могут быть признаками сердечной недостаточности. Вследствие того, что мышцы не снабжаются кровью в достаточной мере, у мужчин и у женщин во время даже не большой физической нагрузки возникает чувство слабости.
Основные симптомы
Чтобы иметь возможность во время оказать больному медицинскую помощь, необходимо четко знать признаки и симптомы сердечной недостаточности:
- Сильная одышка, которая может привести к удушью.
- Навязчивый постоянный сухой кашель.
- Потеря сознания.
- Слабость.
У больного, испытывающего приступ сердечной недостаточности, могут синеть губы, пальцы рук. Человек перестает нормально дышать, наблюдаются хрипы. Также могут быть жалобы на боль в правой части подреберья.
При появлении данных симптомов следует вызвать скорую медицинскую помощь.
Сердечная недостаточность
В среднем 7-10% россиян имеют хроническую сердечную недостаточность (ХСН), 4,5% страдают от клинических симптомов сердечной недостаточности, снижающих качество жизни и трудоспособность, а среди лиц старше 65 лет половина больных с сердечно-сосудистыми заболеваниями имеют симптомы ХСН, и с каждым годом эти цифры увеличиваются.
Сердечная недостаточность – это синдром, вызванный нарушением структуры и снижением функции сердца. Может быть исходом таких заболеваний, как артериальная гипертония, ишемическая болезнь сердца, пороки сердца, аритмии, заболевания почек и щитовидной железы, кардиомиопатии, наследственные или в результате инфекций, интоксикаций, метаболических и других нарушений.
Классификация
Существует классификация ХСН по стадиям развития заболевания (Н.Д. Стражеско, В.Х. Василенко):
I стадия (начальная) – признаки недостаточности проявляются только при физической нагрузке, в покое симптомов нет.
II стадия подразделяется на два периода:
- период А – клинически выраженное нарушение правого или левого отдела сердца, застой в малом или большом круге кровообращения, одышка и симптомы возникают при небольших физических усилиях;
- период Б – застой в обоих кругах кровообращения (проявляется одышкой, отеками), работоспособность резко снижена.
III стадия (конечная) – изменения структуры органов и тканей, из-за нарушения кровоснабжения и трофики, одышка в состояние покоя.
Тяжесть заболевания определяется функциональным классом (ФК), показывающим, насколько ограничена физическая активность пациента.
- I ФК – нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения;
- II ФК – незначительное ограничение в физической активности. Комфортное состояние в покое, но обычная физическая активность вызывает одышку, утомляемость или сердцебиение;
- III ФК – явное ограничение физической активности. Комфортное состояние в покое, но меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение;
- IV ФК – невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Не стоит допускать развития заболевания, своевременная диагностика поможет предотвратить появление патологии. Наш кардиологический центр ФНКЦ ФМБА предлагает вам пройти комплексное исследование сердца. Своевременное установление причины сердечной недостаточности и ее устранение поможет сохранить качество вашей жизни.
Причины возникновения сердечной недостаточности
Причины возникновения сердечной недостаточности могут крыться в сопутствующем заболевании:
- артериальная гипертензия;
- ишемическая болезнь сердца;
- инфаркт миокарда;
- кардиомиопатия;
- пороки сердца;
- сахарный диабет.
Специалисты выделяют ряд факторов, которые могут повлиять на развитие заболевания:
- аритмия;
- гипертонические кризы;
- пневмония;
- психоэмоциональное или физическое перенапряжение;
- ОРВИ;
- длительный прием некоторых препаратов;
- значительный набор веса;
- алкоголизм.
Устранение факторов риска поможет избежать и предотвратить появление сердечной недостаточности.
Симптомы сердечной недостаточности
Симптомы связаны с неспособностью сердца обеспечивать адекватное кровообращение и развитием на этом фоне застойных явлений в малом и большом кругах кровообращения (в сосудах легких и сосудах других органов и систем). Застой крови в легких мешает нормальному насыщению ее кислородом и проявляется одышкой. Отеки – застой в большом круге кровообращения нарушают работу практически всех органов. Пациенты ощущают:
- повышенную утомляемость;
- одышку;
- отечность голеней и стоп;
- боль или чувство дискомфорта в брюшной полости вследствие увеличения печени.
Симптомы сердечной недостаточности развиваются постепенно и иногда длительно могут остаться незамеченными, поэтому необходимо регулярно проходить медицинские осмотры. В кардиологическом центре ФМКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы вовремя распознать у себя этот синдром и заболевания, которые он сопровождает.
Диагностика
При сборе анамнеза врач особое внимание уделяет наличию жалоб на одышку и быструю утомляемость. Собирает информацию о существовании других заболеваний. При подозрении на сердечную недостаточность больного направляют на инструментальные исследования и лабораторные анализы.
Кардиологический центр ФМКЦ ФМБА проводит полный комплекс диагностических мероприятий:
- ЭКГ в 12 отведениях;
- ЭХО-КГ;
- Холтеровское мониторирование;
- ЭКГ с дозированной физической нагрузкой;
- чреспищеводная ЭХО-КГ;
- СМАД (суточное мониторирование артериального давления);
- УЗИ органов брюшной полости;
- общий анализ крови;
- биохимический анализ крови (липидный спектр, глюкоза крови, показатели функции печени и почек);
- гормоны щитовидной железы;
- коагулограмма (анализ, позволяющий узнать свертываемость крови);
- общий анализ мочи;
- спирометрия (исследование функций дыхания);
Лечение сердечной недостаточности
При лечении сердечной недостаточности основное внимание направлено на устранение причины недуга. В зависимости от характера заболевания, его течения и общего состояния пациента, врач выбирает метод лечения.
На базе нашего кардиологического центра ФНКЦ ФМБА функционирует терапевтическое и хирургическое отделения. Вам может быть показано обследование и подбор лекарственной терапии в нашем стационаре. Если медикаментозное лечение недостаточно эффективно, то кардиолог может рекомендовать хирургическое вмешательство. Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения сердечной недостаточности. Это может быть операция по коррекции клапанного порока, ишемической болезни сердца, аритмий. В нашей клинике проводятся уникальные операции с минимальной инвазией.
О сердце
Хроническая сердечная недостаточность (ХСН) начинается без выраженных симптомов и часто обнаруживается только при переходе в тяжелую форму. Что нужно знать об этом заболевании и какие действия предпринять, чтобы избежать негативных последствий и сохранить здоровье — рассказываем в статье.
Что такое хроническая сердечная недостаточность
Когда сердце не обеспечивает достаточное кровоснабжение организма, это вызывает отеки и кислородное голодание тканей и внутренних органов. Такое состояние называется сердечной недостаточностью и имеет две формы — острую и хроническую.
Острая форма возникает из-за резкого нарушения сократительной активности миокарда, сопровождается резкой болью за грудиной и всегда требует экстренной медицинской помощи. Приступ могут спровоцировать: обострение текущего сердечно-сосудистого заболевания, внезапное поражение сердечной мышцы, отравление, травма, инсульт и т. д.
Хроническая форма сердечной недостаточности, в отличие от острой, начинается бессимптомно и развивается постепенно. Начальная стадия заболевания не имеет выраженных признаков, а проблемы с сердцем можно выявить только в процессе медицинского обследования. Со временем у больного появляются одышка и учащённое сердцебиение во время физических нагрузок. На поздних стадиях эти симптомы сохраняются и в состоянии покоя.
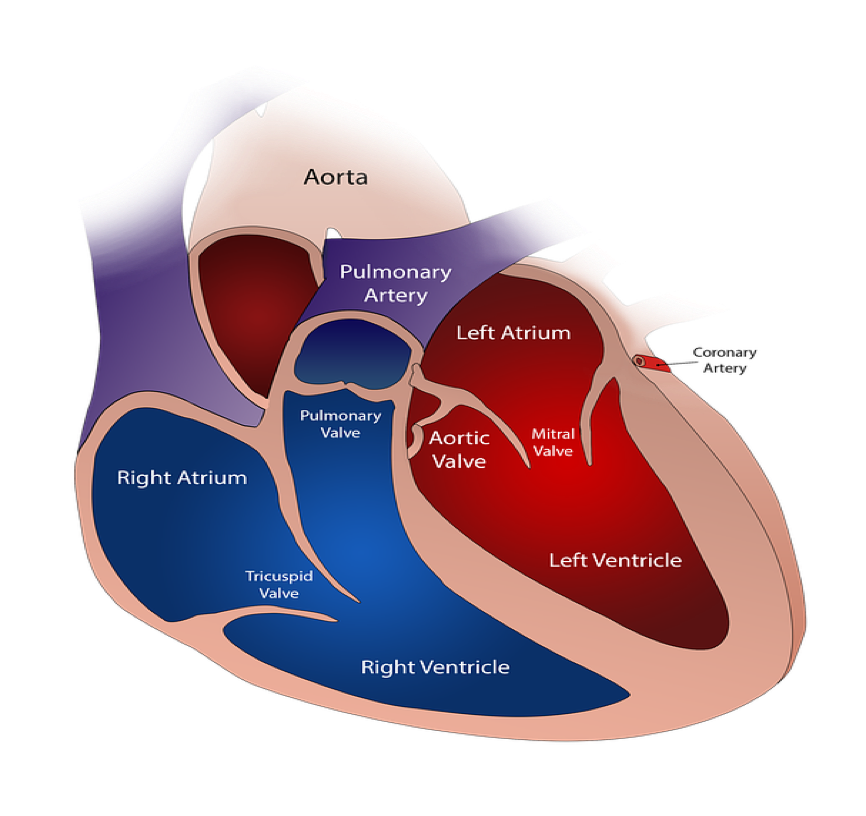
Строение сердца: предсердия, желудочки и сердечные клапаны
Причины развития
Хроническая сердечная недостаточность возникает на фоне других болезней, поражающих миокард и кровеносные сосуды. Поэтому необходимо всегда лечить или держать на врачебном контроле первичные заболевания, а также следить за состоянием своей кровеносной системы.
Факторы развития ХСН
Артериальная гипертония (АГ) — основная причина развития хронической сердечной недостаточности.
Ишемическая болезнь сердца (ИБС) — на втором месте среди провоцирующих факторов.
Кардиомиопатии (в том числе спровоцированные инфекционными заболеваниями, сахарным диабетом, гипокалиемией и т.д.).
Клапанные (митральный, аортальный, трикуспидальный, пульмональный) и врожденные пороки сердца.
Аритмии (тахиаритмии, брадиаритмии).
Болезни перикарда и эндокарда.
Нарушения проводимости (антриовентрикулярная блокада).
Высокая нагрузка (например, при анемии).
Перегрузка объемом (например, при почечной недостаточности).
Течение любого заболевания из списка выше должно контролироваться лечащим врачом
Стадии и симптомы ХСН
В российской медицине используют две классификации хронической сердечной недостаточности: классификацию хронической недостаточности кровообращения Н.Д. Стражеско, В.Х. Василенко и функциональную классификацию Нью-Йоркской ассоциации Сердца. В диагностике заболевания учитывают показатели обеих систем.
Классификация Н. Д. Стражеско, В. Х. Василенко (1935 г.)
Состояние пациента оценивается по количеству и степени тяжести клинических проявлений заболевания.
Начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена.
Выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом и большом круге кровообращения), нарушения функции органов и обмена веществ выражены и в покое. Трудоспособность резко ограничена.
Нарушение гемодинамики выражено умеренно, отмечается нарушение функции какого-либо отдела сердца (право- или левожелудочковая недостаточность).
Выраженные нарушения гемодинамики, с вовлечением всей сердечно-сосудистой системы, тяжелые нарушения гемодинамики в малом и большом круге.
Конечная, дистрофическая. Тяжелая недостаточность кровообращения, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры органов и тканей, выраженные дистрофические изменения. Полная утрата трудоспособности.
Строение кровеносной системы человека: красным цветом отмечены артерии, синим — вены
Функциональная классификация Нью-Йоркской Ассоциации Сердца
Принята в 1964 году Нью-йоркской ассоциацией сердца (NYHA). Данная классификация используется для описания выраженности симптомов, на ее основе выделяют четыре функциональных класса заболевания (ФК).
Первый класс ФК. Нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения.
Второй класс ФК. Незначительное ограничение в физической активности. Комфортное состояние в покое. Обычная физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Третий класс ФК. Явное ограничение физической активности. Комфортное состояние в покое. Меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
Четвертый класс ФК. Невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Как проверять сердце
Если во время врачебного осмотра кардиолог заподозрит хроническую сердечную недостаточность, пациенту будет назначено дополнительное обследование. Эти же процедуры рекомендуется проходить людям с уже имеющимся хроническим заболеванием сердца хотя бы раз в год.
Диагностика ХСН
Электрокардиография (12-канальная ЭКГ) — исследование сердечного ритма, ЧСС, наличие нарушений проводимости и изменения геометрии (гипертрофии) сердца с помощью регистрации и расшифровки электрических полей сердца.
Эхокардиография — ультразвуковое исследование сердца (УЗИ), позволяет получить информацию об анатомии (объёмы, геометрия, масса и т.д.) и функциональном состоянии сердца (глобальная и региональная сократимость ЛЖ и ПЖ, функция клапанов, легочная гипертензия и т.д.).
Коронарография — дополнительный метод обследования при ХСН. Рекомендуется выполнение коронарографии у пациентов с клиникой стенокардии, являющихся потенциальными кандидатами для реваскуляризации миокарда.
Рентгенография органов грудной клетки — оценка размеров и положения сердца, а также состояния кровотока в легких и выявление заболеваний легких.
Не ждите развития болезни — предотвратить ухудшение работы организма всегда проще, чем лечить заболевание


