Геморрагический инсульт
Геморрагический инсульт — спонтанное (нетравматическое) кровоизлияние в полость черепа. Термин «геморрагический инсульт» используют, как правило, для обозначения внутримозгового кровоизлияния, произошедшего в результате какого-либо сосудистого заболевания головного мозга: атеросклероза, гипертонической болезни и амилоидной ангиопатии. Наиболее часто геморрагический инсульт возникает на фоне повышенного артериального давления. Клиническая картина характеризуется острым началом и быстрым развитием симптомов, которые напрямую зависят от локализации сосудистой катастрофы. Геморрагический инсульт требует неотложной гемостатической, антигипертензионной и противоотечной терапии. По показаниям проводится хирургическое лечение.
МКБ-10

- Этиология и патогенез
- Классификация геморрагического инсульта
- Клиническая картина
- Постановка диагноза
- Дифференциальный диагноз
- Лечение геморрагического инсульта
- Прогноз при геморрагическом инсульте
- Профилактика
- Цены на лечение
Этиология и патогенез
Причинами развития геморрагического инсульта могут быть различные патологические состояния и заболевания: аневризма, артериальная гипертензия различного генеза, артериовенозная мальформация головного мозга, васкулит, системные заболевания соединительной ткани. Кроме того, кровоизлияние может происходить при лечении фибринолитическими средствами и антикоагулянтами, а также в результате злоупотребления таких препаратов как кокаин, амфетамин.
Чаще всего гемморагический инсульт случается при амилоидной ангиопатии и гипертонической болезни, когда происходят патологические изменения артерий и артериол паренхимы мозга. Поэтому результатом геморрагического инсульта при этих заболеваниях чаще всего становятся внутримозговые кровоизлияния.
Классификация геморрагического инсульта
Внутричерепные кровоизлияния классифицируют в зависимости от локализации излившейся крови. Различают следующие виды кровоизлияний:
- внутримозговые (паренхиматозные)
- субарахноидальные
- вентрикулярные
- смешанные (субарахноидально-паренхиматозно-вентрикулярные, паренхиматозно-вентрикулярные и др.)
Клиническая картина
Для геморрагического инсульта характерно острое начало, чаще всего на фоне высокого артериального давления. Кровоизлияние сопровождается острой головной болью, головокружением, тошнотой, рвотой, быстрым развитием очаговых симптомов, после чего следует прогрессирующее снижение уровня бодрствования — от умеренного оглушения до развития коматозного состояния. Начало субкортикальных кровоизлияний может сопровождаться эпилептиформным припадком.
Характер очаговых неврологических симптомов зависит от локализации гематомы. Среди наиболее частых симптомов следует отметить гемипарезы, лобный синдром (в виде нарушения памяти, поведения, критики), нарушения чувствительности и речи.
Большую роль в состоянии пациента сразу после кровоизлияния, а также в последующие дни играет выраженность общемозговых и дислокационных симптомов, обусловленных объемом внутримозговой гематомы и ее локализацией. В случае обширного кровоизлияния и кровоизлияния глубинной локализации в клинической картине весьма быстро проявляется вторичная стволовая симптоматика (как следствие дислокации мозга). При кровоизлиянии в ствол мозга и обширных гематомах мозжечка наблюдается быстрое нарушение витальных функций и сознания. Тяжелее других протекают кровоизлияния с прорывом в желудочковую систему, когда проявляются менингеальные симптомы, гипертермии, горметонические судороги, быстрое угнетение сознания, развитие стволовых симптомов.
Первые 2,5-3 недели после кровоизлияния — наиболее тяжелый период заболевания, так как на данном этапе тяжесть состояния пациента обусловлена прогрессирующим отеком мозга, что проявляется в развитии и нарастании дислокационных и общемозговых симптомов. Более того, дислокация мозга и его отек — основная причина смерти в остром периоде заболевания, когда к вышеуказанным симптомам присоединяются или декомпенсируются имевшиеся ранее соматические осложнения (нарушение функции почек и печени, пневмония, диабет и др.). К началу четвертой недели заболевания у выживших пациентов начинается регресс общемозговых симптомов и на первый план клинической картины выходят последствия очагового поражения мозга, которые в дальнейшем определят степень инвалидизации пациента.
Постановка диагноза
Основные методы диагностики геморрагического инсульта:

Они позволяют определить объем и локализацию внутримозговой гематомы, степень дислокации мозга и сопутствующего отека, наличие и область распространения кровоизлияния. Желательно проведение повторных КТ-исследований, чтобы проследить эволюцию гематомы и состояние мозговой ткани в динамике.
Дифференциальный диагноз
Прежде всего, геморрагический инсульт необходимо дифференцировать от ишемического инсульта, который случается наиболее часто (до 85% от общего числа инсультов). Сделать это по одним только клиническим данным не представляется возможным, поэтому рекомендуется госпитализировать пациента в стационар с предварительным диагнозом «инсульт». При этом в распоряжении стационара должно быть МРТ- и КТ-оборудование, чтобы как можно раньше провести обследование. Среди характерных признаков ишемического инсульта следует обратить внимание на отсутствие менингеальных симптомов, медленное нарастание общемозговых симптомов. При ишемическом инсульте ликвор, исследуемый с помощью люмбальной пункции, имеет нормальный состав, при геморрагическом — в нем возможно содержание крови.
Необходима дифференциация внутримозговых гематом гипертонического генеза от гематом другой этиологии, кровоизлияний в очаг ишемии и опухоли. При этом большое значение имеют возраст пациента, локализация гематомы в веществе мозга, анамнез заболевания. Локализация гематомы в медиобазальных отделах лобной доли типична для аневризм мозговой/передней соединительной артерии. При аневризмах внутренней сонной или средней мозговой артерии гематома локализована, как правило, в базальных отделах лобной и височной долей, прилежащих к сильвиевой щели. С помощью МРТ можно увидеть саму аневризму, а также патологические сосуды артериовенозной мальформации. В случае подозрения на разрыв аневризмы или артериовенозной мальформации необходимо проведение ангиографического обследования.
Лечение геморрагического инсульта
Лечение геморрагического инсульта может быть консервативным или хирургическим. Выбор в пользу того или иного способа лечения должен быть основан на результатах клинико-инструментальной оценки пациента и консультации нейрохирурга.
Медикаментозная терапия проводится неврологом. Основы консервативного лечения геморрагического инсульта соответствует общим принципам лечения пациентов с любым видом инсульта. При подозрении на геморрагический инсульт необходимо как можно раньше приступить к проведению лечебных мероприятий (на догоспитальном этапе). В это время основной задачей врача является оценка адекватности внешнего дыхания и сердечно-сосудистой деятельности. Для коррекции дыхательной недостаточности проводят интубацию с подключением ИВЛ. Нарушения сердечно-сосудистой системы заключаются, как правило, в выраженной артериальной гипертензии, поэтому артериальное давление необходимо нормализовать как можно скорее. Одно из важнейших мероприятий, которые следует проводить по прибытии пациента в стационар — проведение терапии, направленной на уменьшение отека мозга. Для этого применяют гемостатические препараты и препараты, уменьшающие проницаемость сосудистой стенки.
Корректируя артериальное давление при геморрагическом инсульте необходимо избегать резкого его снижения, так как такие значительные изменения могут вызвать снижение перфузионного давления, особенно при внутричерепной гематоме. Рекомендованный уровень АД — 130 мм рт.ст. Для снижения внутричерепного давления применяют салуретики в сочетании с осмодиуретиками. При этом необходимо контролировать уровень электролитов в крови не реже двух раз в сутки. Кроме вышеуказанных групп препаратов, в этих же целях применяют внутривенное введение коллоидных растворов, барбитураты. Проведению медикаментозной терапии геморрагического инсульта должен сопутствовать мониторинг основных показателей, которые характеризуют состояние цереброваскулярной системы и иных жизненноважных функций.
Хирургическое лечение. Решение о хирургическом вмешательстве должно основываться на нескольких факторах — локализация гематомы, объем излившейся крови, общее состояние пациента. Многочисленные исследования не смогли дать однозначного ответа о целесообразности хирургического лечения геморрагического инсульта. Согласно некоторым исследованиям в определенных группах больных и при определенных исследованиях положительный эффект операции возможен. При этом основной целью оперативного вмешательства является возможность спасти жизнь пациента, поэтому в большинстве случаев операции проводят в самые ближайшие сроки после кровоизлияния. Отсрочить операцию можно только в том случае, если ее цель — удаление гематомы для более эффективного удаления очаговых неврологических нарушений.
При выборе метода операции следует основываться на локализации и размерах гематомы. Так, прямым транскраниальным способом удаляют лобарные и латеральные гематомы, а стереотаксическим, как более щадящим — в случае смешанного или медиального инсульта. Однако после стереотаксического удаления гематомы рецидивы кровотечения возникают чаще, так как во время такой операции тщательный гемостаз невозможен. В некоторых случаях геморрагического инсульта кроме удаления гематомы возникает необходимость в дренировании желудочков (наружные вентрикулярные дренажи), например, в случае массивного вентрикулярного кровоизлияния или окклюзионной водянки (при гематоме мозжечка).
Прогноз при геморрагическом инсульте
В целом прогноз при геморрагическом инсульте неблагоприятен. Общий процент летальных исходов достигает семидесяти, в 50% смерть наступает после удаления внутримозговых гематом. Основная причина летальных исходов — прогрессирующий отек и дислокация мозга, второй по частоте причиной является рецидив кровоизлияния. Около двух третей пациентов, перенесших геморрагический инсульт, остаются инвалидами. Основные факторы, определяющие течение и исход заболевания — объем гематомы, ее локализация в стволе мозга, прорыв крови в желудочки, нарушения сердечно-сосудистой системы, предшествующие геморрагическому инсульту, а также пожилой возраст пациента.
Профилактика
Основными профилактическими мерами, способными предотвратить развитие геморрагического инсульта являются своевременное и адекватное медикаментозное лечение гипертонической болезни, а также ликвидация факторов риска ее развития (гиперхолестеринемия, сахарный диабет, алкоголизм, курение).
Чем геморрагический инсульт отличается от ишемического


Инсульт – заболевание очень опасное и все более «молодеющее»: если раньше от него страдали в основном пожилые люди, теперь не редкостью стало и попадание в больницу молодых с этим диагнозом. Случается подобное чаще всего из-за переутомления.
Но особенно беречься по-прежнему нужно людям в возрасте, с хроническими заболеваниями – некоторые способствуют инсульту, а также из-за них сложнее восстанавливаться.
Выделяют ишемический и геморрагический инсульт. Они различаются по многим параметрам и лечатся по-разному, но отличить их не всегда просто – многие из симптомов схожи, ведь в обоих случаях дело в нарушении кровотока в голове, хотя его причины и различаются.
Причины и факторы риска
У ишемического инсульта могут быть самые разные причины:
- стресс, провоцирующий выброс катехоламинов в кровь, – при их переизбытке сужаются сосуды и страдает кровоснабжение мозга;
- патология сердца;
- диабет;
- спазм сонных артерий;
- курение – из-за него повреждается эндотелий артерий;
- другие.
У геморрагического инсульта свой набор причин, сильно отличающийся. Среди них:
- амилоидная ангиопатия;
- воспаления сосудов;
- стресс;
- постоянное переутомление;
- плохая свертываемость крови;
- неверное использование некоторых медикаментов;
- употребление наркотиков.
К факторам риска следует отнести:
- переработки, приводящие к хронической усталости;
- частые стрессы;
- ожирение;
- вредные привычки;
- гемофилию;
- ряд других заболеваний.
Каждый из этих факторов повышает вероятность инсульта, а при комбинации нескольких следует особенно озаботиться своим здоровьем, поскольку иначе проблемы неминуемы.
На то, что скоро может произойти ишемический инсульт, указывает транзиторная ишемическая атака. Из-за нее может ненадолго онеметь какая-нибудь часть тела, также она может проявить себя тошнотой. чувством дезориентации, нарушением зрения и другими признаками.
Обычно длятся не более 15 минут (легкие) до нескольких часов (средние), или до суток (тяжелые).
Другие предвестники инсульта:
- чрезмерное возбуждение либо заторможенность;
- шум в ушах;
- обмороки;
- проблемы со сном;
- снижение работоспособности и невозможность сконцентрировать внимание;
- головные боли без локализации, усиливающиеся из-за утомления или изменения погоды;
- головокружение, особенно сильное во время ходьбы.
Если подобные признаки повторяются, нельзя их игнорировать. При своевременном обращении и начале лечения ишемического инсульта можно избежать. Другое дело – геморрагический. Он часто развивается внезапно, вообще без предвестников. Но иногда они все же есть:
- онемение половины лица;
- резкая боль в глазах и частичная потеря зрения;
- сложности с пониманием речи;
- неспособность удержать равновесие.
Они проявляются незадолго до начала инсульта, так что меры принимать необходимо немедленно.
Симптомы
Вслед за предвестниками возникают первые симптомы. Самочувствие после этого может ухудшиться очень быстро, так что скорость реагирования – один из главных факторов, способных обеспечить выживание.
Первые симптомы могут появиться за несколько часов до ишемического инсульта: это слабость, головные боли и головокружение, обмороки. Могут отниматься конечности с одной стороны или нарушаться зрение – причем в некоторых случаях это затрагивает только один глаз.
Другие признаки, по которым можно определить ишемический инсульт:
- больной неверно воспринимает действительность;
- его речь становится нечеткой;
- пульс учащается;
- давление то растет, то падает;
- слуховое восприятие ухудшается;
- ему трудно глотать;
- в голове шумит;
- движения не скоординированы;
- тошнота;
- высокая температура;
- лицо искажается;
- появляются боли, которых человек раньше не испытывал, например, начинает болеть грудная клетка или половина лица.
На геморрагический инсульт указывают следующие симптомы:
- голова начинает очень сильно болеть;
- возникает аритмия или тахикардия;
- давление повышается;
- дыхание становится громким и хриплым;
- больной может упасть в обморок;
- светочувствительность возрастает;
- лицо становится асимметричным, краснеет или бледнеет;
- начинаются судороги;
- взгляд утрачивает осмысленность;
- начинаются тошнота или даже рвота;
- конечности или все тело разбивает паралич;
- непроизвольно опорожняется кишечник.
Диагностика
При появлении предвестников следует обращаться к врачу как можно быстрее. Он проведет простой тест для постановки предварительного диагноза. Пациенту нужно будет:
- Улыбнуться – если губы с одной стороны не слушаются, улыбка получится кривой.
- Вытянуть руки – их следует держать на одном уровне.
- Сказать что-нибудь осмысленное – к примеру, свое полное Ф. И. О.
- Высунуть язык – он не должен отклоняться в сторону или западать.
По тому, как выполнены эти упражнения, можно будет определить, подвергся ли больной инсульту или причину следует искать в другом. Если признаки указывают на инсульт, диагноз уточняется при помощи томографии и других процедур.
Первая помощь и лечение
Скорую помощь нужно вызвать немедленно при первом подозрении. Пока она не прибыла, оказывать помощь потребуется самостоятельно:
- уложите пострадавшего и приподнимите его голову;
- убедитесь, что его одежда не стесняет дыхание;
- следите, чтобы язык не западал;
- не давайте пить и есть;
- проветрите помещение;
- охладите голову компрессами;
- при рвоте следите, чтобы он не задохнулся, голову нужно повернуть набок;
- при необходимости сделайте непрямой массаж сердца или искусственное дыхание.
Обратите внимание: без консультации с врачом никакие лекарства применять нельзя, в таком состоянии их прием может быть чрезвычайно опасен.
В лечении инсульта можно выделить несколько этапов:
- первая помощь;
- лечение в больнице;
- реабилитация.
Очень важно правильно оказать первую помощь, потому что именно первые часы инсульта чаще всего оказываются решающими: если время потеряно, очень вероятен летальный исход. Если все прошло хорошо, затем ведется интенсивная терапия в стационаре, с помощью которой стараются добиться, чтобы мозг был поврежден как можно меньше, а также предупредить повторный инсульт.
Постепенно интенсивность терапии снижается, но она продолжается в течение нескольких недель, а иногда и месяцев – здоровье пациента все это время необходимо тщательно контролировать.
Последствия ишемического инсульта правой и левой стороны
Последствия ишемического инсульта будут различаться в зависимости от поврежденного полушария. Если это левое (оно поражается гораздо чаще), то может отняться правая сторона тела. Это полушарие ответственно за логику и речь, отсюда и остальные последствия:
- нарушается речь;
- снова приходится учиться читать и писать;
- происходит потеря речевой памяти – больной сразу же забывает, о чем говорил;
- если помощь оказана поздно или неправильно, он замкнется в себе и перестанет общаться.
Восстановление памяти и речи проходит в таких случаях сложно, больной может даже не понимать речь. Куда быстрее восстанавливается физическая активность.
Если повреждено правое полушарие, то симптомы явно проявляются позже, так что времени перед обращением за помощью обычно проходит больше, а последствия оказываются серьезнее:
- больному кажется, что его парализовало целиком, хотя это не так;
- он забывает, что делал только что, при этом может хорошо помнить давние события;
- нарушаются восприятие реальности и ощущение пространства, наблюдается депрессия, больной становится очень пассивным.
Восстановление занимает очень много времени.
Прогноз для больных
При ишемическом инсульте полное выздоровление наступает лишь у 10–15 % больных. Вернуться к работе может до четверти. Выживаемость составляет около 50 % (год после инсульта). К тому же подвергшиеся инсульту находятся в зоне риска – в течение 5 лет примерно у 55 % происходит рецидив, при этом прогноз еще менее благоприятен.
Зависит он от ряда факторов, таких как размеры ишемического очага и его расположение, возраст человека и его хронические болезни.
При геморрагическом инсульте прогноз обычно еще хуже: если произошло кровоизлияние в мозг, более чем в 60 % случаев все заканчивается смертью в первый месяц. Высока вероятность повторного кровоизлияния в мозг. Из тех, кому удалось выжить, около трети становятся инвалидами.
В каждом конкретном случае прогноз зависит от множества факторов: состояния организма в целом, расположения и объема гематом, оперативности оказания помощи.
При субарахноидальном кровоизлиянии прогноз более благоприятен, достаточно часто происходит даже полное восстановление, но уровень смертности все равно очень высок – около 40 %.
Профилактика
Чтобы никогда не столкнуться с инсультом, нужно заботиться о своем здоровье. Для его профилактики нужно:
- отказаться от вредных привычек;
- правильно питаться, в частности, не употреблять жирное;
- следить за весом и делать упражнения.
Ничего сложного, но если систематически соблюдать эти рекомендации год за годом – желательно с самой молодости, значительно снизится риск не только инсульта, но и возникновения многих других заболеваний. Здоровый образ жизни не только существенно ее продлевает, но и позволяет оставаться в тонусе многие годы.
Стоит подчеркнуть несколько важных нюансов. Очень важна борьба с лишним весом: каждый килограмм сверх нормы приводит к нагрузке на сердце и сосуды, и к развитию связанных с ними заболеваний. Сделать сосуды эластичнее и избавиться от повышенного давления поможет употребление овощей и фруктов.
Из физической активности особенно полезны аэробные тренировки: плавание, катание на велосипеде, бег и ходьба. Они помогут и избавиться от лишнего веса. Тренироваться нужно хотя бы по полчаса в день, но если физическое состояние запущено, предварительно стоит проконсультироваться с врачом и контролировать давление.
Интересно, что бросать пить совсем – необязательно. Конечно же, нельзя злоупотреблять, но небольшие порции спиртного могут быть даже полезными в профилактике инсульта, поскольку препятствуют образованию тромбов. Дневная порция составляет 17 мл чистого спирта – это, например, около 150 мл вина.
Но при хронических заболеваниях употребление алкоголя даже в таких умеренных количествах стоит обсудить с врачом.
Реабилитация после инсульта в Центре восстановительной медицины
Даже если все прошло хорошо, этап реабилитации очень важен. Помогают восстановиться: лечебная физкультура, массаж, занятия со специалистами по восстановлению речи, памяти и другие мероприятия.
В Центре восстановительной медицины такими больными занимаются профессионалы высшего класса, они восстановят все функции, которые только будет можно вернуть. Подробности доступны на сайте. Относительно деталей проконсультироваться можно по телефонам +7 (8552) 78-09-35 , +7 (953) 482-66-62.
Инсульт. Первые симптомы. Факторы риска. Статистика. Профилактика.
Инсульт – это острое нарушение мозгового кровообращения, симптомы которого сохраняются более одних суток.
Различают три типа инсульта: ишемический инсульт, геморрагический инсульт и субарахноидальное кровоизлияние.
Ишемический инсульт чаще всего развивается при сужении или закупорке артерий – сосудов, по которым кровь поступает в мозг. Клетки мозга гибнут, не получая необходимые им кислород и питательные вещества. Такой тип инсульта называют также инфарктом мозга по аналогии с инфарктом миокарда.
Причины закупорки сосуда могут быть разные. Сосуд может закрыться эмболом – кусочком внутрисердечного тромба, возникающего при некоторых заболеваниях сердца, или кусочком атеросклеротической бляшки, расположенной на стенке крупного сосуда. Причиной закупорки сосуда может явиться тромбоз – образование сгустка крови (наподобие тому, который образуется при порезах кожи с ранением поверхностных сосудов). Тромб обычно образуется на поверхности атеросклеротической бляшки. Тромбозу способствует повышение свертываемости крови и повышенная способность к слипанию (агрегации) кровяных пластинок (тромбоцитов). Спазм мозгового сосуда, приводящий к инфаркту мозга – явление редкое. Спазм мозговых сосудов обычно возникает через несколько дней после субарахноидального кровоизлияния.
Иногда инфаркт развивается и при отсутствии полной закупорки сосуда, когда имеется лишь выраженный стеноз – сужение просвета сосуда атеросклеротической бляшкой на 70-90%. При внезапном падении артериального давления крови, поступающей в мозг по суженному сосуду, может не хватить для нормального питания мозга, в результате чего развивается инфаркт.
При частых подъемах артериального давления могут развиваться изменения в стенках мелких сосудов, питающих глубокие структуры головного мозга. Эти изменения приводят к сужению, а часто и к закрытию этих сосудов. Иногда после очередного резкого подъема артериального давления (гипертонического криза) в бассейне кровообращения такого сосуда развивается небольшой инфаркт (называемый в научной литературе “лакунарным” инфарктом).
Ишемический инсульт встречается в 4 раза чаще, чем другой тип инсульта – геморрагический.
Геморрагический инсульт чаще всего развивается при разрыве артерий. Излившаяся кровь пропитывает часть мозга, поэтому такой тип инсульта называют еще кровоизлиянием в мозг. Наиболее часто геморрагический инсульт происходит у лиц, страдающих артериальной гипертонией, и развивается на фоне повышения артериального давления. В какой-то момент сосудистая стенка не выдерживает резкого подъема крови и разрывается. Более редкая причина геморрагического инсульта – разрыв аневризмы. Артериальная аневризма представляет собой, как правило, врожденное мешотчатое выпячивание на стенке сосуда. Стенка такого выпячивания тоньше стенки самого сосуда и для ее разрыва часто достаточно небольшого подъема артериального давления в стрессовых ситуациях или при физическом напряжении.
Разрыв сосуда на поверхности мозга ведет к попаданию крови в пространство, окружающее мозг (субарахноидальное пространство). Такой тип инсульта называют субарахноидальным кровоизлиянием. Самая частая его причина – разрыв аневризмы.
Сама мозговая катастрофа протекает достаточно быстро: от нескольких минут до нескольких часов (реже нескольких дней). Время после инсульта условно разделяют на острый (до 3-х недель), восстановительный (до 1 года) и резидуальный (свыше года) периоды. В острый период происходят и патологические процессы (например, нарастание отека мозга), и процессы, способствующие восстановлению (улучшение кровоснабжения областей, окружающих очаг поражения, уменьшение размеров кровоизлияния, уменьшение сдавливания гематомой окружающего ее мозгового вещества).
Очень редко инсульт протекает бессимптомно. При появлении первых симптомов инсульта нужно срочно обратиться к врачу. Ведь инсульт – это повреждение мозга!
Если симптомы острого нарушения мозгового кровообращения исчезают в течение одних суток, то такие случаи называются транзиторными ишемическими атаками, или преходящими нарушениями мозгового кровообращения. При восстановлении всех поврежденных функций в течение первых трех недель говорят о “малом инсульте”.
Однако чаще всего инсульт приводит к нарушениям функций мозга, которые сохраняются достаточно долго. Они варьируют от пациента к пациенту и изменяются с течением времени. Обычно в сторону улучшения, но иногда бывает и наоборот.
Мозг “управляет” всем организмом человека. Определенные области мозга отвечают за движение рук, ног, речь и т.п. Поэтому какими будут последствия инсульта напрямую зависит от того, в какой части мозга произошла катастрофа. Размер очага или, как говорят врачи, его объем, определяет степень нарушения той или иной функции. Уменьшить влияние острого нарушения мозгового кровообращения поможет быстро и правильно начатое лечение, а также грамотная и успешная последующая реабилитация больного.
- внезапная слабость в руке и/или ноге
- внезапное онемение в руке и/или ноге
- внезапное нарушение речи и/или ее понимания
- внезапная потеря равновесия, нарушение координации, головокружение
- внезапная потеря сознания
- острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения
- внезапное онемение губы или половины лица, часто с “перекосом” лица
Статистика по заболеваемости болезнями системы кровообращения по городу Тамбову и Тамбовской области:
В структуре смертности населения Тамбовской области в 2014 году болезни системы кровообращения составили 43,96%.
В структуре общей заболеваемости в 2014 году по г. Тамбову болезни системы кровообращения занимают первое место и составляют 20,3% от всех нозологий, по Тамбовской области 27,82% соответственно. Распространенность болезней системы кровообращения у взрослого населения в г. Тамбове в 2014 году составила 321,9 на 1000 населения, по Тамбовской области в целом 315,4 на 1000 населения.
Факторы риска развития инсульта
Факторы риска инсульта можно подразделить на контролируемые (те, на которые может влиять врач путем выдачи рекомендаций или сам пациент путем изменения образа жизни) и неконтролируемые (на которые влиять невозможно, но их необходимо учитывать).
Контролируемые (регулируемые) факторы риска:
Повышенное артериальное давление (АД выше 140/90 мм рт.ст.)
Риск инсульта у больных с АД более 160/95 мм рт.ст. возрастает приблизительно в 4 раза по сравнению с лицами, имеющими нормальное давление, а при АД более 200/115 мм рт.ст. – в 10 раз.
Курение
Увеличивает риск развития инсульта вдвое. Ускоряет развитие атеросклероза сонных и коронарных артерий. Переход на курение трубки или сигар дает незначительное преимущество, по сравнению с сигаретами, что подчеркивает необходимость полного прекращения курения. Через 2 – 4 года после прекращения курения риск развития инсульта уже не зависит от количества выкуренных до этого сигарет и стажа курения.
Алкоголь
Исследования показали, что умеренное употребление алкоголя (2 бокала вина в день и 50 мл крепких напитков) может снижать риск развития инсульта в 2 раза. Однако небольшое увеличение этой дозы ведет к возрастанию риска развития инсульта в 3 раза.
Мерцательная аритмия и другие заболевания сердца
У лиц старше 65 лет распространенность мерцательной аритмии составляет 5-6 %. Риск ишемического инсульта при этом возрастает в 3-4 раза. Риск развития инсульта также повышается при наличии ишемической болезни сердца в 2 раза, гипертрофии миокарда левого желудочка по данным ЭКГ – в 3 раза, при сердечной недостаточности – в 3-4 раза.
Факторы образа жизни (избыточный вес, отсутствие физической активности, нарушение питания и факторы стресса)
Эти факторы опосредованно влияют на риск развития инсульта, так как связаны с высоким холестерином крови, высоким артериальным давлением и диабетом.
Повышение холестерина (повышение уровня общего холестерина более 200 мг% или 5,2 ммоль/л, а также повышение уровня липопротеинов низкой плотности более 130 мг% или 3,36 ммоль/л)
Это непрямой фактор риска развития инсульта. Он связан с развитием атеросклероза, ишемической болезни сердца.
Сахарный диабет
Лица, страдающие диабетом, имеют высокий риск развития инсульта. Они чаще имеют нарушения липидного обмена, артериальную гипертензию, различные проявления атеросклероза и избыточный вес.
Предшествующие транзиторные ишемические атаки (ТИА) и инсульт
ТИА являются существенным предиктором развития как инсульта, так и инфаркта миокарда. Риск развития ишемического инсульта составляет у больных с ТИА около 4-5 % в год. У более, чем 1/3 пациентов, перенесших ТИА, может развиться инсульт.
После первого инсульта риск повторного возрастает в 10 раз.
Применение оральных контрацептивов
Препараты с содержанием эстрогенов более 50 мг достоверно повышают риск ишемического инсульта. Особенно неблагоприятно сочетание их приема с курением и повышением АД.
Неконтролируемые (нерегулируемые) факторы риска:
Возраст.
С возрастом увеличивается риск развития инсульта. Одну треть перенесших инсульт составляют люди в возрасте от 20 до 60 лет. Две трети инсультов происходят у лиц старше 60 лет. С каждым десятилетием после 55 лет риск развития инсульта удваивается.
Пол.
У мужчин риск развития инсульта чуть выше, чем у женщин. Однако по данным последних исследований эти значения сравниваются. Смертность от инсульта в любой возрастной группе выше у женщин.
Наследственность.
Люди, у ближайших родственников которых был инсульт, имеют более высокий риск развития инсульта.
1. Контролируйте свое артериальное давление.
Как показывает статистика, из 100 больных гипертонией лишь половина знает о своем повышенном артериальном давлении (хотя гипертоника, как правило, видно за версту – по характерному цвету лица, напряженности мимики, нередко солидным габаритам). И только 10-15 человек из 100 держат его, так сказать в узде ежедневным контролем и приемом лекарств.
Если вы страдаете артериальной гипертонией, регулярно (дважды в день!) следите за артериальным давлением. Простая вещь: на работе и дома должен быть тонометр.
Как ни удивительно, но именно от тонометра очень часто зависит: разделиться жизнь на “до” и “после” или нет.
Согласно критериям Всемирной организации здравоохранения, давление свыше 140/90 мм ртутного столба признается артериальной гипертонией. Однако необходимо иметь в виду, что жестких цифр нет, и нельзя придерживаться этого ориентира. Если у человека всю жизнь было давление 90/60 (особенно часто это встречается у женщин), то его повышение до 130/80 нередко реализуется в гипертонический криз. С другой стороны, было бы неграмотно “сбивать” давление до 130/80 тем, у кого оно длительное время держалось на уровне 170/100: ведь резкие колебания крайне опасны. Однако в любом случае “перевал” за 140/90 – причина для обращения к врачу и приема специальных лекарств.
2. Снижайте количество выкуренных сигарет в день, если вы курите, и в дальнейшем совсем откажитесь от этой вредной привычки.
3. Употребляйте алкоголь умеренно (не более 2 бокалов вина в день или 50 мл крепких напитков). А лучше вообще не пейте – в мире есть очень много других удовольствий.
4. Необходимо знать о наличии или отсутствии каких-либо нарушений сердечного ритма. Для этого достаточно один раз в полгода снимать ЭКГ. Основное направление предотвращения инсульта при мерцательной аритмии – это уменьшение вероятности образования тромбов в полостях сердца, что достигается приемом лекарственных средств.
5. Выясните уровень холестерина крови. При повышении его обратитесь к врачу. Выполняйте все его рекомендации по контролю уровня холестерина.
6. Если Вы страдаете сахарным диабетом, то следуйте рекомендациям врача и не давайте уровню сахара крови подниматься выше нормы.
7. Занимайтесь физическими упражнениями. Ведите активный образ жизни.
Сегодня дошло до того, что крой мужского костюма уже заранее предполагает местечко для “трудовой мозоли” – брюшка. При занятиях физическими упражнениями очень важна регулярность и разумность нагрузок. Это позволит Вам постепенно избавиться от лишнего веса и поддерживать форму. Есть так называемый синдром выходного дня: 40-50-летний человек всю неделю сидит в конторе за компьютером или занимается канцелярской работой и при этом имеет минимум физической активности. А на выходные едет на дачу к любимой теще помочь по хозяйству: вскопать грядки, построить баньку, починить крыльцо. В лучшем случае он отделается болью в растянутых мышцах, вывихнутыми суставами или порезами. А нередко после поднятия очередного бревна бедняга так и останется на месте, пока “Скорая” не увезет его с диагнозом “инфаркт миокарда” или “инсульт”.
Физические нагрузки надо выбирать “по плечу”, по возрасту, по здоровью и по совету специалиста.
8. Питайтесь сбалансировано, избегая перебора соленого и острого, особенно на ночь.
9. Сохраняйте эмоциональное равновесие, по возможности занимая позицию “над схваткой”.
Если Вы остро реагируете на события, сильно переживаете, сердитесь, сделайте очень простую вещь: попробуйте сжимать теннисный мячик. Вы не только выплесните излишние эмоции, но и . не сможете больше злиться, поскольку психологически уже переключились.
При возникновении первых симптомов инсульта
срочно обращайтесь к врачу.
Инсульт: причины, признаки, диагностика, лечение
Инсульт – острое нарушение мозгового кровообращения (ОНМК), инфаркт мозга – это внезапно возникшее нарушение кровоснабжения участка головного мозга, повлекшее за собой снижение его функций. ОНМК входит в число цереброваскулярных заболеваний и в совокупности с прочими занимает 1-е место в структуре заболеваемости и смертности населения Земли [4].
Что такое инсульт
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Наиболее вероятна длительная инвалидизация пациентов, перенесших ОНМК. Распространенность первичной инвалидности при инсульте в 2018 году составила 3,2 на 10 тыс. населения [2]. Из них 31% нуждаются в постоянном уходе, 20% имеют выраженные ограничения мобильности и только 8% – возвращаются к труду [3]. Распространенность повторных инсультов составляла в 2014 году 0,79%, из них на ишемические инсульты приходится 87,5% [9].
Причины инсульта
Предрасполагающие факторы:
- мужчины от 45 до 59 лет;
- возраст от 70 лет и старше (для обоих полов) [4];
- артериальная гипертензия;
- мерцательная аритмия;
- атеросклероз церебральных сосудов;
- коагулопатии, тромбофилии, анемии;
- артерио-венозные мальформации;
- остеохондроз с повреждением позвоночной артерии;
- опухоли головного мозга;
- дислипопротеинемия;
- ожирение;
- сахарный диабет;
- перемежающаяся хромота;
- механические протезы клапанов сердца и сосудов;
- ИБС, инфаркт миокарда в период менее 6 месяцев до инсульта;
- прочие кардиологические заболевания;
- курение, алкоголизм;
- случаи инсульта в семье;
- малоподвижный образ жизни;
- стресс [1, 3].
Признаки начинающегося инсульта
Начало геморрагического инсульта характеризуется следующими симптомами:
- резкая головная боль;
- повышение АД;
- рвота;
- головокружение;
- потеря сознания;
- слабость в конечностях;
- нарушения зрения;
- судороги [1].
Начало ишемического инсульта – постепенное, в течение часа появляются некоторые из нижеописанных симптомов:
- асимметрия лица, онемение;
- затрудненная речь – бессвязная, нарушено понимание;
- двоение в глазах, нарушения зрения;
- головная боль;
- онемение, ограничение подвижности в конечностях, чаще с одной стороны;
- головокружения, нарушение равновесия, пошатывание, заплетающаяся походка;
- помрачение сознания с дезориентацией, впоследствии может быть потеря сознания [3].
При появлении одного или более из этих признаков необходимо:
- Усадить пациента, обеспечив доступ свежего воздуха.
- Немедленно вызвать скорую медицинскую помощь.
- Если пациент в сознании, может жевать и глотать, дать ему принять одну таблетку аспирина.
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Симптомы инсульта
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Последствия инсульта
Диагностика инсультов
Анализы при инсульте
- Развернутый клинический анализ крови, включая скорость оседания эритроцитов (СОЭ).
- Биохимический анализ крови с определением С-реактивного белка и гомоцистеина, уровня глюкозы, количества тромбоцитов, активированного частичного тромбопластинового времени, МНО.
- Интерлейкин 10.
- Коагулограмма расширенная.
- Определение кислотно-щелочного состояния.
- Общий анализ мочи.
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты В, С, сифилис, ВИЧ, определение группы крови и резус-фактора.
Лечение инсульта
Реабилитация при инсульте
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Геморрагический и ишемический инсульт: лечение
В последние годы сосудистые патологии нервной системы значительно “помолодели”. Сейчас инсульт может развиться не только у лиц преклонного возраста, но и молодых людей, а в отдельных случаях даже у детей. Инсульт – это острое нарушение мозгового кровообращения (ОНМК).
Клинически ОНМК определяется как стремительно развивающееся очаговое и/ или общемозговое нарушение функции головного мозга, которое сохраняется не менее суток и/ или приводит к смерти.
Классификация
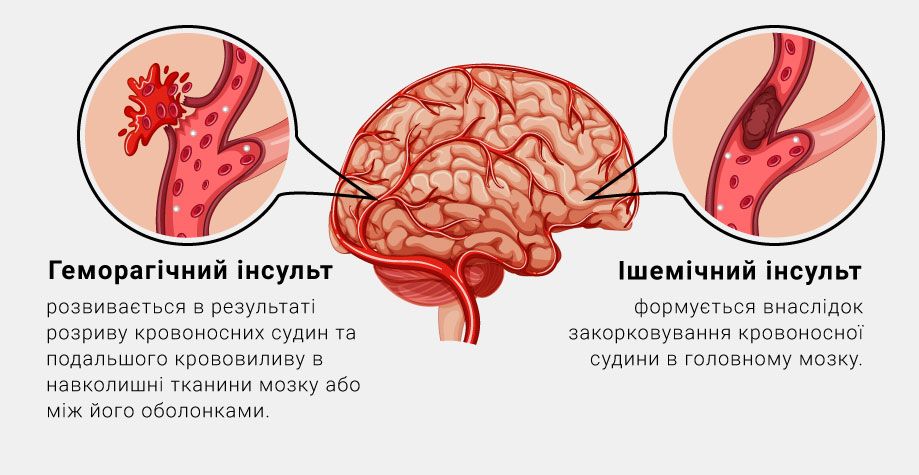
Выделяют 2 вида инсульта:
- геморрагический инсульт – развивается в результате разрыва кровеносных сосудов и последующего кровоизлияния в окружающие ткани мозга или между его оболочками;
- ишемический инсульт (инфаркт мозга) – формируется вследствие закупорки кровеносного сосуда в головном мозге.
Ишемический инсульт классифицируют исходя из характера темпа формирования неврологического дефицита и его продолжительности, по сосредоточению острого нарушения мозгового кровообращения, по патогенетическим особенностям проблемы, по распространенности инфаркта, механизму образования, степени тяжести пациента и т.п.
Геморрагический инсульт может протекать по типу гематомы или инфильтрации.
Также, выделяют следующие типы инсульта:
- инсульт в развитии, когда наблюдается нарастание нарушений работы центральной и периферической нервной систем;
- завершенный инсульт, когда неврологические нарушения со временем регрессируют или становятся стабильными.
Если клинические проявления НМК полностью уходят в течение определенного периода – до 3 недель, врач ставит диагноз “малый инсульт” (он же “инсульт с обратимым неврологическим дефицитом”).
Причины возникновения и развитие болезни
Ишемический инсульт – это медицинская проблема, которая вызвана существенным снижением или прекращением движения крови через сеть мозговых артерий и вен в определенной зоне мозга. Геморрагический, в свою очередь, спровоцирован геморрагией в мозг и подоболочечное пространство.
Причины инсульта могут быть самыми разными Это как внешние, так и внутренние факторы, влияющие на здоровье человека. Среди них:
- Возрастная категория от 55 лет
- Преходящие НМК
- Артериальная гипертензия
- ИБС
- Гиперлипидемия
- Гиперхолестеринемия
- Атеросклероз
- Сахарный диабет
- Васкулит
- Прием КОК
- Амилоидная ангиопатия
- Лишний вес
- Тромбоэмболия (в том числе, тромбоз внутричерепных вен)
- Алкогольная, наркотическая и никотиновая зависимость
- Расслоение артерий, отвечающих за кровоснабжение головного мозга
- Заболевания органов кроветворения и крови
Локальные и системные факторы риска – морфологические и атеросклеротические изменения магистральных артерий головы (МАГ), атеросклеротические поражения массовых артерий и сосудов дуги аорты, поражение сердца вследствие тромбэкстракции инфарктов мозга, фибромышечная дисплазия, разрывы стенок МАГ и мозговых артерий. А также, воспаление стенок артерий, нарушения в шейном отделе позвоночника, патологии центрального и церебрального движения крови по сосудам, болезнь Вакеза, нарушения гемостаза, некоторые формы лейкозов, угнетение газотранспортной функции крови и др.
Кроме того, возникновению инсульта способствуют разного рода поражения сердца – фибрилляция предсердий, нарушения сердечного ритма, инфаркт миокарда, постинфарктные аневризмы, сопровождающиеся тромбообразованием, ревматизм сердца, идиопатические кардиомиопатии, эндокардиты, миокардиопатии и др.
Геморрагия в мозг возникает при разрыве сосуда или выходе форменных элементов крови через стенки капилляров и мелких вен в окружающие ткани.
Причины кровоизлияния в мозг при геморрагическом инсульте:
- травмы головы;
- резкое повышение АД;
- вторичная геморрагия в стволе головного мозга;
- новообразования мозга, артерииты, коагулопатии.
В развитии геморрагического инсульта большую роль играют некоторые гены (ген ренин-ангиотензивной системы, гены системы гомеостаза и др.).
При нарушении мозгового кровообращения в организме пациента очень быстро развиваются патобиохимические изменения, приводящие к необратимому повреждению нервной ткани мозга вследствие омертвения участка мозга и запрограммированной гибели клеток.
Кровоизлияние в головной мозг приводит к гибели нервной ткани на поврежденных участках. Гематома сдавливает ткани мозга, в результате чего резко повышается внутричерепное давление. Интенсивность неприродных изменений прямо пропорциональна размерам геморрагии. Отек головного мозга возникает уже через несколько минут после развития локальной ишемии в результате повреждения клеточной мембраны и накопления в клетке жидкости.
Отек мозга вызывает повышение внутричерепного давления, что в свою очередь, ведет к геморрагической трансформации инфаркта и смещению отделов мозга.
Если летального исхода не наступает, отек мозга постепенно спадает на протяжении одной-двух недель, некротическая ткань мозга подвергается резорбции или разжижению. В последующем на месте инфаркта формируется рубец из соединительной ткани и/ или кистообразная полость.
Симптоматика
Клинические симптомы во многом зависят от сосредоточения и степени поражения и могут носить разный характер. Ишемический инсульт, как правило, развивается в ночное время в течение нескольких секунд или минут (очень редко – в продолжении нескольких часов или дней), гипертонический криз чаще возникает днем со стремительным (одномоментным) проявлением симптоматики. Кровоизлияние в мозг, как правило, возникает в период бодрствования, часто на фоне психологического или физического напряжения.
Симптомы инсульта характеризуют:
- нарушения речи;
- состояние расстроенного сознания;
- снижение силы мышц лица, языка, руки, ноги;
- глазодвигательные расстройства;
- парез мышц одной половины тела;
- пространственная дезориентация;
- нарушение координации движений на половине тела;
- двухсторонняя слепота в половине поля зрения;
- потеря кожной чувствительности на одной половине тела;
- уменьшение чувствительности на одной половине тела;
- нарушения высших психических функций (ВПФ);
- атаксия.
При кровоизлиянии характерны такие признаки инсульта как: тошнота, рвота, сильная головная боль, покраснение лица, расстройства сознания, психомоторное возбуждение, нарушенное дыхание, непроизвольные движения глаз высокой частоты и атаксия в конечностях, возможны приступы эпилепсии.
При прорыве крови в желудочки мозга угасают глубокие рефлексы, не выявляются оболочечные симптомы, развивается глубокая кома.
При кровоизлиянии в таламус, как правило, возникает таламический синдром, односторонняя гемианопсия. Таламический синдром проявляется параличом или парезом одной половины тела, нарушением координации движений, кожной и глубокой чувствительности, гиперпатией, частым изменением настроения (вплоть до мыслей о самоубийстве).
Клинический исход нарушения мозгового кровообращения определяется главным образом размером сосуда, в котором нарушен кровоток, скоростью закупорки мозговой артерии, локализацией поражения, состоянием коллатерального кровообращения и реологическими свойствами крови.
Инсульт: как протекает, какие возможны осложнения и исход
Протекание инсульта определяется объемом и сосредоточением поражения, выраженностью отека мозга, объемом гематомы, наличием сопутствующих медицинских проблем и осложнений.
К последствиям инсульта относятся:
- Паралич
- Потеря памяти
- Полная потеря речи или ее дефекты
- Проблемы со слухом и/ или зрением
- Пневмония
- Пролежни
- Сепсис
- Патологические нарушения деятельности сердечной мышцы и др.
По статистическим данным, в первый месяц после инсульта умирает до 25% пациентов. Причиной смерти становится отек мозга, сдавление ствола головного мозга, эмболия легочной артерии, инфаркт миокарда, почечная недостаточность и септицемия. До 40% смертей приходится на первые двое суток после инсульта. Из оставшихся в живых к концу первого месяца болезни более 50% имеют инвалидизирующие неврологические расстройства. Чем более значителен неврологический дефицит к концу первого месяца болезни, тем меньше шансов на полное восстановление организма. Улучшение речевых функций может происходить на протяжении нескольких лет после инсульта.
Диагностические мероприятия
Диагностика инсульта основана на характерной клинической картине медицинской проблемы, наличии неврологических синдромов, соответствующих факторов риска развития болезни и обязательных инструментальных исследованиях.
Инструментальная диагностика инсульта:
- КТ;
- МРТ;
- ультразвуковое исследование сосудов (дуплексное и триплексное сканирование прецеребральных артерий головы, транскраниальная допплерометрия церебральных артерий);
- электрокардиографическое исследование;
- эхокардиография;
- мониторирование ЭКГ по Холтеру.
- ангиография.
Результаты КТ и МРТ позволяют исключить черепно-мозговые травмы, новообразования, энцефалит и другие болезни. При постановке диагноза “геморрагический инсульт” одной из главных задач врача является отличить эту медицинскую проблему от заболеваний со схожей симптоматикой – геморрагический инфаркт, транзиторная ишемическая атака.
В протокол диагностики входят следующие лабораторные методы исследования:
- ОАК с определением числа тромбоцитов;
- анализ крови на ВИЧ и RW (сифилис);
- биохимия крови;
- ОАМ.
Лечение инсульта
При ишемическом инсульте лечение включает общие терапевтические мероприятия, а также специфическую и дифференцированную терапии.
Общие принципы лечения медицинской проблемы:
- применение гипотензивных средств, препаратов, устраняющих симптомы, и т.п.;
- устранение функциональных нарушений работы сердца, сосудов и органов и дыхательной системы;
- профилактика и лечение осложнений, а также своевременное устранение их возможных последствий;
- лечебная гимнастика;
- логопедические занятия;
- физиотерапия;
- рефлексотерапия;
- психотерапия.
Специфическое лечение инсульта заключается в тромболитической терапии, введении нейропротекторных лекарственных препаратов, вазоактивных средств и др.
Продолжительность постельного режима определяется общим самочувствием пациента, состоянием ЦНС и ПНС, а также основных функций жизнедеятельности организма. В случае стабильного состояния, постельный режим можно ограничить до трех-пяти дней. В других случаях, при отсутствии соматических противопоказаний, – он не должен превышать 3 недель. По мере активизации больного важно увеличивать объемы физических нагрузок. Это помогает восстановить двигательные функции конечностей и предупредить тромбоз глубоких вен.
При нарастающем отеке мозга, при отсутствии эффекта от лекарственной терапии, возможно оперативное вмешательства с целью декомпрессии мозга и спасения жизни больного. Также, операция может быть показана при больших по объему гематомах. При инфаркте мозжечка с проявлением стволового синдрома и обструктивной гидроцефалии нейрохирурги накладывают дренаж или вентрикулярный шунт.
Восстановление после инсульта должно быть направлено на минимизацию когнитивных расстройств, восстановление моторных и речевых функций.
Как избежать проблемы?
Профилактика инсультов, прежде всего, заключается в коррекции факторов риска их развития.
Как можно предупредить инсульт:
- регулярно проходить профилактический осмотр у невролога;
- избегать стрессовых ситуаций;
- поддерживать нормальный вес;
- придерживаться диеты с ограничением жирных, жареных, копченых продуктов;
- ежедневно уделять время оптимальным физическим нагрузкам;
- проводить гипотензивную терапию при эссенциальной гипертензии;
- отказаться от пагубных для здоровья привычек (курение, прием алкоголя);
- лицам, которые имеют установленные болезни сердца и сосудов, необходимо регулярно посещать кардиолога.
Вопрос-Ответ
Что хуже: ишемический или геморрагический инсульт?
Когда наступает улучшение после инсульта?
Как понять, что начинается инсульт?
Что нельзя делать после инсульта?
Можно ли полностью восстановится после инсульта?
Полное восстановление после инсульта и быстрое возвращение к привычной жизни наблюдается в редких случаях. Оно возможно только у 16-35 % пациентов при условии своевременно полученной медицинской помощи. У остальных 35 % сохраняются признаки инвалидизации разной степени выраженности. 30 % после болезни вынуждены соблюдать ограничения.
После перенесенного инсульта всегда остается риск рецидива нарушения мозгового кровообращения. Это может быть микроинсульт или повторный инсульт. Поэтому пациентам необходимо внимательно относиться к состоянию своего здоровья. Транзиторная ишемическая атака и симптомы гипертонического криза — повод для срочного обращения к врачу.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Источники
- Сайт Центра Общественного здоровья МОЗ Украины / Контроль заболеваний
- Сайт Всемирной организации здравоохранения / Информационные бюллетени
- Клинические протоколы на основе доказательной медицины

Врач-невропатолог высшей категории, рефлексотерапевт

Врач-невролог высшей категории, кандидат медицинских наук
Врачи
Нарушение мозгового кровообращения – очень серьезная по своим последствиям медицинская проблема. Поэтому, при появлении первых симптомов инсульта очень важно обратиться за квалифицированной медицинской помощью и отказаться от попыток самостоятельного устранения проблемы. Пройти полную диагностику и лечение инсульта в Киеве (Оболонь, Печерск) вы можете у нас – в поликлиниках МЕДИКОМ. Остались вопросы? Звоните по телефонам, указанным на сайте клиники, мы проконсультируем вас по любому вопросу.
Все о геморрагическом инсульте
Острые нарушения мозгового кровообращения, к которым относятся ишемический и геморрагический инсульт – одна из основных причин смертности и инвалидизации. Согласно статистическим данным, в первые дни после инсульта умирает четверть пациентов, а около 40% больных умирают в течение первого месяца. Большинство людей после инсульта остаются инвалидами.
Этиология и патогенез
Обычно геморрагический инсульт развивается днем, внезапно. Чаще всего геморрагический инсульт возникает у людей в возрасте от 35 до 60 лет. Но иногда такого рода инсульт развивается и у молодых людей, употребляющих наркотики (амфетамин и кокаин). Обычно же инсульт возникает из-за гипертонической болезни и атеросклероза, а также из-за аневризмы сосудов головного мозга. Намного реже причинами развития геморрагического инсульта становятся нарушения свертываемости крови, которые наблюдаются, например, при гемофилии.
На фоне высокого артериального давления сосуд разрывается, так как его стенка истончена неравномерно. Под воздействием высокого давления кровь раздвигает мозговые ткани и заполняет образовавшееся пространство, в результате чего образовывается внутримозговая гематома. Таковы причины возникновения геморрагического инсульта, который нередко заканчивается летальным исходом.
Классификация
Кровоизлияния, которые наблюдаются при такой патологии как геморрагический инсульт, в зависимости от их локализации, подразделяют на несколько видов:
- вентрикулярные;
- субарахноидальные;
- внутримозговые (паренхиматозные);
- смешанные (например, паренхиматозно-вентрикулярные).
Симптоматика геморрагического инсульта может меняться в зависимости от того, где именно локализуется кровоизлияние.
Признаки заболевания
Симптомы геморрагического инсульта подразделяются на две группы: общемозговые и очаговые. Очаговая симптоматика зависит от того, где находился сосуд, разрыв которого привел к развитию геморрагического инсульта, и какая часть мозга была в результате повреждена. Общемозговые признаки инсульта связаны с тем, что в мозге происходит нарушение гемодинамики. К общемозговым симптомам относят:
- головные боли;
- нарушение сознания;
- рвоту и тошноту;
- головокружение.
Обычно геморрагический инсульт возникает внезапно при физических нагрузках, стрессе или же переутомлении.
 Иногда заболеванию предшествуют такие симптомы как сильная головная боль, «приливы» к лицу крови, а также видение красном цвете окружающих предметов. При геморрагическом инсульте пациент теряет сознание, у него развивается кома. Кожные покровы на ощупь холодные, имеют багрово-синюшный оттенок. Дыхание учащенное, шумное и хриплое. Артериальное давление вначале заболевания бывает высоким, а пульс – напряженным и замедленным. Вначале может возникнуть рвота.
Иногда заболеванию предшествуют такие симптомы как сильная головная боль, «приливы» к лицу крови, а также видение красном цвете окружающих предметов. При геморрагическом инсульте пациент теряет сознание, у него развивается кома. Кожные покровы на ощупь холодные, имеют багрово-синюшный оттенок. Дыхание учащенное, шумное и хриплое. Артериальное давление вначале заболевания бывает высоким, а пульс – напряженным и замедленным. Вначале может возникнуть рвота.
Если взглянуть на глаза пациента, то можно заметить, что зрачок с пораженной стороны расширен. Иногда при геморрагическом инсульте также наблюдается расхождение и «плавающие» движения глаз. На стороне, которая является противоположной очагу поражения мозга, появляется опущение уголка рта, атония верхнего века, а щека начинает «парусить» во время дыхания. Очень часто геморрагический инсульт вызывает такое состояние как гемиплегия (паралич половины тела), которая проявляется снижением кожных и сухожильных рефлексов, гипотонией мышц (если поднять руку пациента, то она упадет словно плеть), ротированной кнаружи стопой. Также у пациента может быть недержание кала и мочи. Иногда признаки развития геморрагического инсульта включают в себя эпилептиморфные судороги.
Кома является основным показателем тяжести состояния больного. По наблюдениям врачей, кома может продолжаться от нескольких часов до нескольких суток. Считается, что чем дольше длится кома, тем более неблагоприятным будет прогноз.
Если у больного ограниченная латеральная полушарная гематома, то состояние его стабилизируется и улучшается. Вначале сознание становится ясным, потом вегетативные расстройства уменьшаются, очаговые симптомы начинают постепенно исчезать, а признаки вторичного стволового синдрома и вовсе исчезают. Спустя три недели после геморрагического инсульта начинает сформировываться поздняя гемиплегическая гипертония спастического типа, причем с характерной позой Вернике-Манна.
Субарахноидальное кровоизлияние чаще всего развивается из-за разрыва аневризмы сосуда головного мозга. Внезапно у пациента появляется сильнейшая головная боль, которая вначале может локализоваться в области затылка или лба, но затем распространяется на всю голову. Иногда боль появляется между лопатками и в шее. Вслед за головной болью появляются и другие симптомы геморрагического инсульта:
- тошнота и рвота;
- психомоторное возбуждение;
- потливость;
- тахикардия;
- кратковременное или длительное угнетение сознания;
В первые три недели после того, как произошел геморрагический инсульт состояние больного наиболее тяжелое, так как у него прогрессирует отек мозга, из-за чего нарастает общемозговая и дислокационная симптоматика. Если у больного есть сопутствующие хронические патологии, которые могут обостриться на фоне инсульта, то он может умереть. Спустя четыре недели после инсульта у больного начинается регресс общемозговых симптомов.
Неотложная помощь
При геморрагическом инсульте жизнь человека очень часто зависит от того, насколько быстро ему будет оказана помощь. Если у больного возникло нарушение кровообращения головного мозга, то в первую очередь необходимо вызвать неотложную медицинскую помощь. Пострадавшего надо уложить, немного приподняв головной конец. Голову надо повернуть набок, чтобы пациент не захлебнулся собственными рвотными массами. Если во рту у него имеются зубные протезы, их следует вынуть. Если у пострадавшего лицо приобрело багрово-синюшный оттенок, то к его голове нужно приложить холод. В том случае, если у больного развилась кома, и остановилось дыхание, надо делать ему искусственное дыхание до приезда скорой.
При повышенном давлении на фоне инсульта, врачи должны понизить его до цифр, которые немного выше нормы для данного пациента. С этой целью внутримышечно либо внутривенно вводится клофелин. Если же после инсульта больной находится в сознании, ему могут дать под язык 1-2 таблетки каптоприла.
 Для того чтобы предотвратить судороги или же вывести пациента из состояния психомоторного возбуждения используются успокоительные препараты, такие как сибазон, реланиум или же флунитразепам. Если геморрагический инсульт сопровождается повторной рвотой, то используют церукал или реглан. В том случае, если больного беспокоит головная боль, которая часто сопровождает инсульт, то ему делают инъекцию обезболивающих препаратов, например, анальгина, кетонала, баралгина, кеторолака или же трамала.
Для того чтобы предотвратить судороги или же вывести пациента из состояния психомоторного возбуждения используются успокоительные препараты, такие как сибазон, реланиум или же флунитразепам. Если геморрагический инсульт сопровождается повторной рвотой, то используют церукал или реглан. В том случае, если больного беспокоит головная боль, которая часто сопровождает инсульт, то ему делают инъекцию обезболивающих препаратов, например, анальгина, кетонала, баралгина, кеторолака или же трамала.
При геморрогическом инсульте пациента транспортируют в неврологическое отделение либо в отделение интенсивной терапии, в зависимости от того, насколько тяжелым является его состояние. Переносят до койки заболевшего на каталке. Если у больного кома, то он нуждается в постоянном наблюдении медиков, ведь его состояние в любой момент может ухудшиться.
Диагностика
В больнице с целью уточнения диагноза и определения тяжести поражения головного мозга проводится компьютерная томография и МРТ, которые позволяют определить размеры и точную локализацию гематомы. При ангиографии, сделанной после того, как произошел инсульт, может быть обнаружено смещение интрацеребральных сосудов либо наличие бессосудистой зоны, аневризмы сосудов головного мозга.
Также при подозрении на инсульт проводят забор ликвора. В результате в спинномозговой жидкости обнаруживают примесь крови. Во время офтальмоскопии может быть выявлено кровоизлияние в сетчатку глаз, а также могут быть обнаружены симптомы гипертонической ретинопатии. При поступлении в стационар пациента с диагнозом инсульт ему в обязательном порядке исследуют мочу, кровь, делают ему кардиограмму.
Хирургическое лечение
 Иногда лечение геморрагического инсульта проводят с помощью хирургического вмешательства. Решение о необходимости операции принимают после осмотра пациента врачи-нейрохирурги, которые при вынесении того или иного решения учитывают и состояние больного, и локализацию, и объем гематомы. Пока что нет объективных данных, свидетельствующих о том, что хирургическое лечение больного, у которого инсульт, всегда целесообразно. Целью операции является спасение жизни человека, который перенес инсульт, поэтому ее проводят как можно скорее. Хирургическое вмешательство проводят несколько позднее только в том случае, если нужно убрать гематому, которая образовалась в результате острого нарушения кровообращения в области мозга.
Иногда лечение геморрагического инсульта проводят с помощью хирургического вмешательства. Решение о необходимости операции принимают после осмотра пациента врачи-нейрохирурги, которые при вынесении того или иного решения учитывают и состояние больного, и локализацию, и объем гематомы. Пока что нет объективных данных, свидетельствующих о том, что хирургическое лечение больного, у которого инсульт, всегда целесообразно. Целью операции является спасение жизни человека, который перенес инсульт, поэтому ее проводят как можно скорее. Хирургическое вмешательство проводят несколько позднее только в том случае, если нужно убрать гематому, которая образовалась в результате острого нарушения кровообращения в области мозга.
Сейчас разработано уже несколько различных методов по удалению гематомы. Это может быть как открытая операция, так и пункционная. Иногда пациентам, перенесшим инсульт, проводится локальный фибринолиз либо эндоскопическая аспирация кровоизлияния. Какую именно из методик применить, может решить лишь врач, в зависимости от того, насколько обширно повреждение головного мозга.
Консервативное лечение
Лечение геморрагического инсульта может быть и консервативным, оно назначается врачом-неврологом и проводится в условиях стационара. Если у пациента кома, и он не может дышать самостоятельно, то его подключают к ИВЛ. При помощи гипотензивных препаратов постоянно поддерживается давление, которое примерно на 10% выше нормы для данного больного. Если есть нарушения сердечного ритма, то применяются антиаритмические лекарства. Если же пациент, перенесший инсульт, страдает от ИБС, то ему дают нитраты. При необходимости используют и средства, которые улучшают насосную функцию сердечной мышцы (антиоксиданты, сердечные гликозиды).
Проводят нейропротекцию, а также мероприятия, которые помогают уменьшить отек головного мозга. При необходимости проводится и симптоматическая терапия. Например, если больной, перенесший инсульт, страдает от головных болей, ему дают анальгетики. Если же после инсульта наблюдается психомотроное возбуждение, то назначают успокоительное (например, сибазон). Обязательно проводится лечение и сопутствующих заболеваний, ведь они могут обостриться после того, как у человека случился инсульт.
Уход за больным
Если у человека произошел инсульт, то он нуждается в тщательном уходе, ведь последствия болезни могут быть очень серьезными. После поражения головного мозга у пациента может развиться такое опасное осложнение как пневмония. Поэтому кровать его должна быть с приподнятым головным концом, по рекомендации врача можно делать вибрационный массаж. Иногда человеку, перенесшему инсульт, с профилактической целью могут быть назначены антибиотики.
Чтобы предупредить мочевую инфекцию, которая может развиться после того, как произошел инсульт, очень часто проводят катетеризацию мочевого пузыря. Мочевой пузырь при этом регулярно промывают антисептиками, а больному дают обильное питье.
 Важную роль играет и предупреждение образования пролежней после того, как произошло поражение мозга. Кожные покровы ежедневно обрабатывают камфорным спиртом, а складки кожи – тальком. Заболевшего, даже если у него кома, надо поворачивать каждые три часа, следить за чистотой его постельного белья, использовать ватно-марлевые круги либо противопролежневый матрас. Если все-таки присутствует мацерация кожи, то такие участки обрабатывают маслом облепихи либо раствором марганцовки. Если после столь тщательного ухода пролежни все-таки появились, то их нужно обрабатывать зеленкой, мазью левомеколь.
Важную роль играет и предупреждение образования пролежней после того, как произошло поражение мозга. Кожные покровы ежедневно обрабатывают камфорным спиртом, а складки кожи – тальком. Заболевшего, даже если у него кома, надо поворачивать каждые три часа, следить за чистотой его постельного белья, использовать ватно-марлевые круги либо противопролежневый матрас. Если все-таки присутствует мацерация кожи, то такие участки обрабатывают маслом облепихи либо раствором марганцовки. Если после столь тщательного ухода пролежни все-таки появились, то их нужно обрабатывать зеленкой, мазью левомеколь.
Требуется и профилактика контрактур, которые могут возникнуть после болезни. Для этого, даже если у пациента кома, его руку отводят в плечевом суставе, разгибают в локтевом, лучезапястном и межфаланговых суставах, и фиксируют в таком виде при помощи лангеты или же шины. Ногу же сгибают в колене, подкладывая под нее валик, а стопе придают нейтральное положение. На вторые сутки после поражения мозга начинают делать пассивные движения теми конечностями, которые были парализованы. Чтобы восстановление шло быстрее, уже через неделю назначают массаж, а потом и ЛФК. Если больному уделять достаточное количество времени, то последствия поражения мозга будут не столь печальны.
Очень важно контролировать температуру тела, ведь если она поднимется выше 38 градусов, повреждения мозга будут усугубляться. Поэтому при ее подъеме надо положить пузырь со льдом в паховую и подмышечную область. При необходимости врач может назначить жаропонижающие, чтобы предотвратить дальнейшее повреждение мозга. Если ничего не предпринять, то последствия могут оказаться очень печальными.
Если у больного кома, то питание его начинают вводить парентерально на 2 сутки. Если у пациента и на третий день все еще кома, то его питание начинают проводить через зонд. Если же человек находится в сознании, то перед тем, как начать его питание, следует убедиться в том, что у него нет дисфагии. Питание должно быть легкоусвояемым, с достаточным количеством клетчатки.
После болезни
Обычно прогноз неблагоприятный, так как поражения мозга нередко приводят к смерти. Вызвано это тем, что отек мозга постепенно прогрессирует. Порой смерть наступает из-за очередного кровоизлияния уже в другом участке мозга. Даже если больной выживает, то последствия геморрагического инсульта приводят его к инвалидности, так как восстановление полного здоровья практически невозможно. Реабилитация отнимает у пациента и его родственников немало времени и сил. Но иногда восстановление здоровья все-таки возможно, хотя и частичное. Реабилитация проводится с участием врачей, инструкторов ЛФК и медсестер. На быстрое восстановление надеяться не стоит, ведь реабилитация может занять месяцы, а порой и годы. Проводится реабилитация обычно в специализированных отделениях больниц, а также в санаториях, где за тем, как проходит восстановление больного следят опытные медики.
Ишемический и геморрагический инсульт: в чём разница?
. На дворе стоял теплый осенний день. Они сидели в парке и разговаривали. Один из собеседников, пожилой человек, лет 70-75 на вид, периодически улыбался – по-видимому тому, о чем говорила его собеседница. Лица обоих были спокойны и безмятежны. Я сидел немного поодаль и невольно наблюдал за беседой этих двух людей, периодически смотря на играющих здесь же детей, голубей и просто наслаждаясь окружающей меня картиной.
В следующий момент я услышал встревоженный голос женщины. «Что с тобой? Я тебя не понимаю. Что ты сказал?»
Мой взгляд перешел на пожилого человека. Лицо его было изменено, один из уголков рта был перекошен, а сам он, вероятно пытаясь успокоить свою спутницу, пытался поднять руку и что-то сказать, но рука его не слушалась, а слова были бессвязными.
Вы когда-нибудь сталкивались с тем, о чем прочли выше? При любом ответе статья ниже будет полезной: возможно, когда-нибудь именно вы сможете спасти чью-то жизнь.
Инсульт: что это такое
В основе данного заболевания лежит сосудистое нарушение, говоря без преувеличения «сосудистая катастрофа», последствием которой является повреждение ткани головного мозга. Ряд возникающих при этом нарушений проявляется в виде клинических признаков.
Первые признаки инсульта
Они могут быть разнообразными. Всё зависит от того, какой отдел (или отделы) головного мозга вовлечен(ы) в патологический процесс и, что не менее важно, в какой степени. Некоторые признаки заболевания: онемение разных частей тела (например руки, ноги, носо-губного треугольника), нарушения движения в виде невозможности поднять руку или ногу или удерживать их в поднятом положении, перекосы лица, рта, невнятная речь или полное ее отсутствие.
Существует небольшой алгоритм, пользуясь которым вы сравнительно достоверно и обоснованно можете заподозрить наличие у человека инсульта.
1. Попросите человека улыбнуться. При наличии инсульта улыбка получится несимметричной, будет отмечаться перекос лица.
2. Попросите человека что-нибудь сказать. Речь его может быть трудно разборчивой.
3. Попросите человека высунуть язык – при инсульте он может быть перекошен в ту или иную сторону.
4. Попросите поднять руки и удерживать их поднятыми. Одна из рук при инсульте опускается, больной не может ее удержать.
Геморрагический и ишемический инсульт: сравнение
Говоря об инсульте, одним из принципиальных моментов его классификационной характеристики является деление на так называемый геморрагический и ишемический варианты. Данная классификация не есть простая медицинская прихоть: во многом выяснение варианта инсульта определяет дальнейшую лечебную тактику у пациента.
Геморрагический инсульт, его суть и признаки
В основе геморрагического инсульта лежит разрыв кровеносного сосуда, как правило артерии, в головном мозге, с последующим кровоизлиянием. Одной из наиболее частых причин, приводящих к разрыву сосуда, является гипертоническая болезнь, вызывающая патологические изменения сосудов.
Признаками геморрагического инсульта являются вероятное наличие у человека гипертонической болезни, внезапное начало и быстрое ухудшение состояния. При внешнем осмотре может отмечаться более или менее длительная потеря сознания, лицо часто багрово-красное (в особенно тяжелых случаях бледное), могут наблюдаться головная боль, судороги, тошнота и рвота, нарушения движений в различных частях тела.
Ишемический инсульт, его суть и признаки
В основе ишемического инсульта лежит закупорка артерии головного мозга и, как следствие, резкое уменьшение или полное прекращение кровоснабжения соответствующего пораженной артерии отдела мозга. Одной из наиболее частых причин возникновения непроходимости артерии является атеросклероз.
Признаками этого варианта заболевания являются возможное наличие у человека ишемической болезни сердца (ИБС), перенесенный в прошлом инфаркт миокарда, менее яркое, чем при геморрагическом варианте инсульта, развитие процесса. Сознание часто сохранено, артериальное давление в момент начала заболевания может быть нормальным либо пониженным. Отмечаются очаговые признаки поражения нервной системы в виде онемения и нарушения движений в различных частях тела, лица, нарушения равновесия и координации движения, слуха и зрения.
Следует помнить, что клинические признаки должны обязательно подтверждаться различными лабораторно-инструментальными методами диагностики (например, магнитно-резонансной или компьютерной томографией, ультразвуковым исследованием сосудов головы, рентгенконтрастной ангиографией), посредством которых уточняется вариант инсульта, его расположение и ряд других показателей.
Последствия инсульта и прогноз
Последствия и прогноз зависят от целого ряда факторов, в частности от разновидности инсульта, обширности зоны поражения в головном мозге, длительности существования сосудистых нарушений, своевременности, объема и качества оказанной специализированной медицинской помощи. Последствия данной патологии у пожилых зависят, помимо перечисленных выше факторов, от сопутствующих заболеваний, относительно часто встречающихся у людей в данной возрастной категории.
Что делать при первых симптомах инсульта?
1. Без промедления вызвать «скорую». Этот момент имеет принципиально важное значение: по различным данным оказание помощи при ишемическом инсульте в промежутке от 3 до 4,5 часов достоверно и значительно увеличивает шансы на ликвидацию непроходимости сосуда и является мерой, способной предотвратить развитие необратимого повреждения нервной ткани.
2. Открыть окно или форточку для обеспечения доступа в комнату свежего воздуха.
3. При отсутствии сознания у человека переложить его на кровать, голову повернуть вбок, проверить, не запал ли язык, ослабить ворот рубашки.
4. Если человек в сознании, постараться успокоить его, придать ему лежачее или полулежачее положение.
Специальность врача, занимающегося лечением больных с инсультом головного мозга
Лечением данной категории больных занимаются неврологи, привлекая, при необходимости, нейрохирургов.
Реабилитация после инсульта
Реабилитационные мероприятия при инсульте многогранны и направлены на смягчение или полную ликвидацию его последствий.
Программа зависит от того, какие функции головного мозга были нарушены, и направлена на восстановление чувствительности, движений в пораженных частях тела, речи, высших психических функций. Поскольку при инсульте нарушения затрагивают разные функциональные сферы, с пациентом работают специалисты из нескольких областей медицины: неврологи, реабилитологи, физиотерапевты, логопеды, психологи и психиатры, работники социальной службы.
Успешность реабилитационных мероприятий зависит от обширности пораженной области головного мозга, а также от заинтересованности и упорства больного и его окружения в деле преодоления возникших нарушений. Благодаря развиваемой в последние десятилетия теории пластичности головного мозга, т.е. его способности восстанавливаться после повреждений, некоторые постинсультные последствия могут в значительной степени ослабевать или полностью исчезать при использовании квалифицированных и целенаправленных реабилитационных мероприятий.


