Инфаркт миокарда — причины, симптомы, первая помощь и лечение
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!
В данной статье мы рассмотрим с Вами такое заболевание сердца, как инфаркт миокарда, или как его еще называют – сердечный инфаркт, а также его причины, первые признаки, симптомы, виды, диагностику, лечение, реабилитацию после инфаркта и его профилактику. В конце статьи также можно посмотреть видео об инфаркте. Итак…
В данной статье мы рассмотрим с Вами такое заболевание сердца, как инфаркт миокарда, или как его еще называют – сердечный инфаркт, а также его причины, первые признаки, симптомы, виды, диагностику, лечение, реабилитацию после инфаркта и его профилактику. В конце статьи также можно посмотреть видео об инфаркте. Итак…
Инфаркт: причины возникновения и факторы риска
Основными причинами развития инфаркта сердечной мышцы являются:
- атеросклероз – холестериновые бляшки, находящиеся внутри кровеносных сосудов отрываются и попадают с током крови в коронарные артерии, блокируя в них кровоток;
- тромбоз – тромб, как и холестериновая бляшка, способен отрываться и с током крови попадать в сосуд, снабжающий кровью сердечную мышцу.
Посторонняя частица, попавшая в кровь и заблокировавшая сосуд, называется эмболом. В роли эмбола могут выступать не только холестериновые бляшки и тромбы, но и жировая ткань, и пузырьки воздуха, и другие посторонние частицы, которые могут попасть в кровеносное русло во время травмы, в том числе операционной. Кроме того, причиной острого инфаркта миокарда может стать спазм кровеносных сосудов (в том числе на фоне бесконтрольного применения лекарственных средств или употребления наркотических средств).
К факторам, повышающим риск развития инфаркта сердечной мышцы, относятся:
- генетическая предрасположенность;
- гиперхолестеринемия и гиперлипидемия, вызванные нарушением обмена веществ вследствие неправильного питания или заболеваний;
- артериальная гипертензия;
- сахарный диабет;
- гиподинамия;
- ожирение;
- стресс;
- переутомление (как физическое, так и психо-эмоциональное).
По данным статистики, 15-20% от общего числа всех внезапных смертей приходится на инфаркт миокарда. Примерно 20% пациентов погибает на догоспитальном этапе, еще в 15% случаев смерть наступает в больнице.
Инфаркт миокарда может возникать как осложнение других заболеваний:
- пороки развития коронарных артерий;
- злокачественные опухоли;
- аневризма аорты;
- заболевания, затрагивающие эндотелий кровеносных сосудов (васкулиты, системные болезни);
- синдром диссеминированного внутрисосудистого свертывания, развившийся на фоне инфекционных болезней, уменьшения объема циркулирующей крови, злокачественных заболеваний крови, интоксикаций, и пр.;
- механические и электрические травмы, обширные ожоги.
Инфаркт миокарда может возникать как осложнение других заболеваний:
Первая помощь при симптомах инфаркта сердца
Как только были замечены первые признаки, необходимо сразу же вызвать бригаду скорой помощи. Очень важно в первый час после проявления заболевания получить лечение от специалиста. Во время ожидания доктора больному нужно принять лежачее или полусидячее положение. С интервалом в 15 минут под язык надо положить до полного рассасывания три таблетки нитроглицерина.
Чтобы увеличить доступ кислорода к клеткам и избежать удушья, расстегните одежду, особенно если она стесняет дыхание, и откройте окна для проветривания помещения.
В тяжелых случаях, когда не наблюдаются пульс и дыхание, нужно немедля приступить к непрямому массажу сердца и искусственному дыханию.
Очень важно не бездействовать тем, кто оказался рядом. Только так можно спасти жизнь больного.

Пагубные изменения состояния организма происходят в следующей последовательности:
Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
Типы и местоположение
Расположение инфаркта миокарда зависит от того, где кровоток был прерван из коронарных артерий. Степень зависит от места, где произошло окклюзия в ходе артерии.
Чем раньше свет сосуда был закрыт, тем больше площадь остается ишемической, а большая часть стенки сердца покрыта инфарктом. Текущие названия сердечных приступов (рекомендуемые Американской кардиологической ассоциацией) заключаются в следующем:
— сердечные инфаркты левого желудочка:
— инфаркт передней стенки: чаще всего происходит окклюзия левого желудочка ветви левой коронарной артерии
— инфаркт боковой стенки: его причиной обычно является обструкция соседней ветви или диагональной ветви простирающейся от передней межжелудочковой ветви
— инфаркт миокарда: влияет на часть стенки сердца, которая непосредственно примыкает к диафрагме, поэтому она может проявляться в боли и жжение в верхней части живота (это так называемая абдоминальная маска инфаркта миокарда); его чаще всего вызывают закрытие правой коронарной артерии
— задний / нижнебазальный инфаркт — вызванный окклюзией дистальной ветви левой коронарной артерии или заднелатеральная ветвь нисходящей правой коронарной артерии
— инфаркт миокарда правого желудочка — его причиной является окклюзия правой коронарной артерии; до 50 процентов случаи могут сопровождаться инфарктом стенки нижнего левого желудочка
— симптомами инфаркта правого желудочка являются прежде всего снижение артериального давления и перегрузка яремной вены при отсутствии статизма легочной циркуляции; часто сопровождается аритмией; его диагностика требует ЭКГ из правого желудочка (стандартное исследование ЭКГ включает только отходы левого желудочка и желудочковой перегородки); поэтому у каждого пациента с инфарктом миокарда целесообразно проводить ЭКГ-исследование также из правого желудочка прекардиальных отведений
— в отличие от инфаркта левого желудочка, при инфаркте правого желудочка, введение препаратов, снижающих кровяное давление, противопоказано
Возникновение инфаркта правого желудочка усугубляется прогнозом пациентов, выражаемым увеличением внутрибольничной смертности и частотой серьезных осложнений, независимо от степени поражения миокарда левого желудочк
— задний / нижнебазальный инфаркт — вызванный окклюзией дистальной ветви левой коронарной артерии или заднелатеральная ветвь нисходящей правой коронарной артерии
Последствия и осложнения
В любой период от начала острого инфаркта и до его разрешения в виде формирования соединительнотканного рубца могут отмечаться следующие осложнения:
- кардиогенный шок;
- остановка сердца;
- фибрилляция желудочков;
- разрыв стенки по причине миомаляции;
- формирование пристеночного тромба и тромбоэмболия;
- перикардит.
Летальный исход при данном заболевании фиксируется на ранних стадиях примерно в 35% случаев. Его причиной становится нарушение ритма, кардиогенный шок и острая недостаточность сердца. Позднее смерть может наступить в результате формирования аневризмы с разрывом, тромбоэмболических осложнений, острой тампонады перикарда.
После острого периода сердечная мышца адаптируется к новым условиям работы, но сохраняется высокий риск повторных эпизодов.
Лечение инфаркта миокарда должно осуществляться в условиях реанимационного отделения с квалифицированным персоналом и специальным оборудованием. Но начинать оказание помощи следует еще на догоспитальном этапе.
Симптомы типичного инфаркта миокарда
Выраженность симптомов при инфаркте миокарда зависит от стадии заболевания. В его течении наблюдаются такие периоды:
- прединфарктный – наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может длиться от нескольких часов или суток до нескольких недель;
- острейший – сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов;
- острый – начинается с момента образования очага некроза на миокарде и заканчивается после ферментативного расплавления отмершей мышцы, длится около 2-14 суток;
- подострый – сопровождается образованием рубцовой ткани, продолжается около 4-8 недель;
- постинфарктный – сопровождается образованием рубца и приспособлением миокарда к последствиям изменений структуры сердечной мышце.
Острейший период при типичном варианте течения инфаркта миокарда проявляет себя выраженными и характерными симптомами, которые не могут оставаться незамеченными. Основным признаком этого острого состояния является выраженная боль жгучего или кинжального характера, которая, в большинстве случаев, появляется после физической нагрузки или значительного эмоционального напряжения. Она сопровождается сильным беспокойством, страхом смерти, резкой слабостью и даже обморочным состояниями. Больные отмечают, что боль отдает в левую руку (иногда в правую), область шеи, лопаток или нижней челюсти.
В отличие от болей при стенокардии, такая кардиалгия отличается своей продолжительностью (более 30 минут) и не устраняется даже повторным приемом нитроглицерина или других сосудорасширяющих препаратов. Именно поэтому большинство врачей рекомендуют незамедлительно вызывать скорую помощь, если боль в сердце продолжается более 15 минут и не устраняется приемом привычных лекарственных средств.
Близкие больного могут заметить:
- учащение пульса;
- нарушения сердечного ритма (пульс становится аритмичным);
- резкую бледность;
- акроцианоз;
- появление холодного липкого пота;
- повышение температуры до 38 градусов (в некоторых случаях);
- повышение артериального давления с последующим резким снижением.
В остром периоде у больного исчезают кардиалгии (боли присутствуют только в случае развития воспаления перикарда или при наличии выраженной недостаточности кровоснабжения околоинфарктной зоны миокарда). Из-за образования участка некроза и воспаления тканей сердца повышается температура тела, и лихорадка может продолжаться около 3-10 дней (иногда, более). У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление остается повышенным
Подострый период инфаркта протекает на фоне отсутствия болей в сердце и лихорадки. Состояние больного нормализуется, артериальное давление и показатели пульса постепенно приближаются к норме, а проявления сердечно-сосудистой недостаточности значительно ослабевают.
В постинфарктном периоде все симптомы полностью исчезают, а лабораторные показатели постепенно стабилизируются и возвращаются к норме.
- мерцательная аритмия;
- синусовая или пароксизмальная тахикардия;
- экстрасистолия;
- мерцание желудочков;
- тампонада сердца;
- тромбоэмолия легочной артерии;
- острая аневризма сердца;
- тромбоэндокардит и др.
Причины инфаркта миокарда
Инфаркт миокарда по-прежнему чаще всего встречается среди пожилых людей, а также у тех, кто ведёт малоактивный образ жизни и страдает ожирением. Хотя это опасное заболевание в последние годы в нашей стране стремительно «молодеет»: инфаркт миокарда случается даже у молодых мужчин и женщин, которым ещё нет и 30.

Важно отметить: здоровый образ жизни и занятия спортом – не гарантия 100% защиты от инфаркта миокарда.
Вот основные факторы риска, которые могут привести к развитию инфаркта миокарда:
- Высокий уровень холестерина
Холестерин – главная причина образования бляшек на стенках артерий, из-за которых образуются тромбы, перекрывающие просвет сосудов. - Гипертоническая болезнь
Инфаркт миокарда – одно из основных последствий этой патологии. - Сахарный диабет
Повышенный уровень сахара в крови приводит к ухудшению циркуляции крови в мелких сосудах с последующим развитием нарушением обмена веществ в тканях, в том числе и в миокарде. - Вредные привычки
Обратите внимание – это не только алкоголь и курение, но и наркотические вещества, а также токсические препараты. - Низкая физическая активность
Ваши мышцы должны сокращаться. Это очень важно. Если вы не любите спорт, старайтесь проходить в день не менее 2 километров. - Частые переедания
Лучше есть 3-4 раза в сутки, но понемногу, нежели 1-2 раза, но плотно. - Серьёзный эмоциональный стресс
Стрессы и переживания пагубно сказываются на тканях сердечной мышцы.
Обратите внимание: если вы хотите снизить риск развития инфаркта миокарда к минимуму, исключите все вредные факторы, займитесь спортом и не нервничайте по пустякам.
- Астматическая форма
Возникает нехватка воздуха и одышка, часто провоцирующая панику, которая в свою очередь усугубляет ситуацию в целом. Невозможно вдохнуть полной грудью. Во время вдоха случается клокотание, поскольку в альвеолах скапливается избыточная жидкость. - Гастралгическая форма
Встречается редко. Проявляется болями в животе, иногда икотой, отрыжкой, рвотой, и в этом – главная опасность: диагностировать инфаркт быстро при такой боли сложно даже в клинике, так как симптомы похожи на признаки острого аппендицита или отравления. - Цереброваскулярная форма
Проявляются как инсульт или в виде глубокого обморока, на фоне чего случаются парезы, параличи, развивается мозговая недостаточность и другие патологические изменения. - Аритмическая форма
Аритмическая форма проявляется нарушениями сердечного ритма, но главная опасность в том, что формируются атриовентрикулярные блокады, в результате которых снижается частота сердечных сокращений.
Патологическая анатомия инфаркта миокарда
Патанатомически в центре инфаркта размещается место некроза, по его периметру – участок повреждения, а далее – зона ишемии. Поражение имеет неправильную форму, выглядит как пятно глинистого цвета на красном фоне здоровой ткани.
В зависимости от размера некротизированного участка выделяют две формы инфаркта миокарда – мелкоочаговая и крупноочаговая. Они, в свою очередь, делятся по степени проникновения некроза вглубь тканей на несколько видов.
- крупноочаговый:
- трансмуральный;
- интрамуральный;
- мелкоочаговый:
- субэпикардиальный;
- субэндокардиальный.
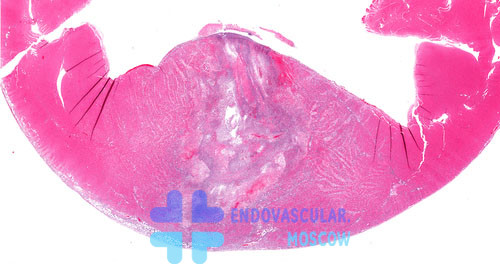
Фото среза левого желудочка сердца с зоной инфаркта
Что такое трансмуральный инфаркт миокарда? Это наиболее тяжелый вариант развития патологии, при котором некроз проходит через все ткани сердца. В отличии от трансмурального интрамуральный инфаркт возникает только в мышечном слое и не повреждает остальные ткани органа.
Субэпикардиальный некроз развивается с той стороны мышечной стенки сердца, которая ближе к эпикарду, а субэндокардиальный – ближе к эндокарду.
В течении заболевания выделяют несколько периодов, во время которых происходят основные изменения в поврежденном органе:
- Наиболее острый – возникновение ишемии определенного участка и образование некроза, его длительность составляет от 30 до 120 минут.
- Острый – завершение некротических изменений и размягчение поврежденного участка – миомаляция. Длиться около 10 дней.
- Подострый – формирование рубца в месте некроза. Начинается после завершения миомаляции и длится 4-8 недель.
- Послеинфарктный – уплотнение рубца и адаптация миокарда к новым условиям работы. Может длиться до полугода.
Самый опасный острый период, поскольку именно в нем развиваются осложнения инфаркта, которые приводят к смерти.
- крупноочаговый:
- трансмуральный;
- интрамуральный;
- мелкоочаговый:
- субэпикардиальный;
- субэндокардиальный.
Первая помощь и лечение инфаркта миокарда
- Препараты нитроглицерина не только расширяют коронарные сосуды, такой же эффект они оказывают на сосуды мозга, если человек находиться в вертикальном положении возможен резкий отток крови и внезапная кратковременная потеря сознания (ортостатический коллапс), падая больной может получить травму. Нитроглицерин следует давать пациенту в положении лёжа или сидя. Ортостатический коллапс проходит самостоятельно, если уложить человека и приподнять ему ноги, через 1-2 минуты.
- Если у пациента тяжёлое шумное клокочущее дыхание, его нельзя укладывать, так как это усугубит состояние. Такого больного необходимо удобно и надежно усадить.
Лечение инфаркта миокарда
Инфаркт миокарда – неотложное заболевание в кардиологии и служит показанием для безотлагательной госпитализации в реанимацию.
Задачей номер один для докторов является максимально быстрое восстановление кровотока в тромбированном сосуде. Добиваются этого по-разному. Приоритетным и наиболее эффективным является хирургическое вмешательство – ангиопластика со стентированием пораженного участка артерии или аортокоронарное шунтирование. Параллельно используют медикаменты, тормозящие развитие тромба – дезагреганты (аспирин, клопидогрел) и антикоагулянты (гепарин), а в случае невозможности немедленной операции тромболитики – препараты, растворяющие тромб (альтеплаза, проурокиназа).
Купирование болевого синдрома осуществляется наркотическими анальгетиками, нейролептиками, внутривенными инфузиями нитроглицерина.
Уменьшить размер зоны некроза позволяет снижение потребления кислорода миокардом использованием бета-блокаторов (метопролол, бисопролол, атенолол), ингибиторов АПФ (эналаприл, лизиноприл, рамиприл), оксигенотерапия.
При аритмиях применяют антиаритмики (магнезия, лидокаин, амиодарон), атропин при брадикардии. Анксиолитики, седативные средства назначают с целью обеспечения психоэмоционального покоя больного.
Крайне важное значение имеют строгий постельный режим на ранних сроках лечения и дробное питание, ограниченное по объему и калорийности.
При аритмиях применяют антиаритмики (магнезия, лидокаин, амиодарон), атропин при брадикардии. Анксиолитики, седативные средства назначают с целью обеспечения психоэмоционального покоя больного.
Диагностика заболевания
Существует несколько диагностических методов, способных подтвердить формирование патологии. В первую очередь назначают проведение электрокардиограммы (Рис.2), поскольку она позволяет увидеть изменения, указывающие на инфаркт, локализовать очаг поражений, установить период заболевания. Далее следует коронарография – этот метод использует зонд, посредством которого контрастируют коронарные сосуды для последующего наблюдения за током крови. Таким образом определяется сосудистая проходимость, уточняется местоположение патологии. Компьютерная коронарография обычно применяется при ишемической патологии и позволяет определить, насколько сужены сосуды и рассчитать вероятность формирования инфаркта. Данный способ достаточно дорог, но при этом отличается высокой точностью.
 Рис.2. Изменения при остром инфаркте на ЭКГ
Рис.2. Изменения при остром инфаркте на ЭКГ
Помимо обследования назначают проведение соответствующих анализов, поскольку инфаркт миокарда способствует изменению биохимических показателей.
При появлении тревожных признаков требуется вызвать неотложку и в ожидании ее приезда оказать пострадавшему первую помощь:
Что такое инфаркт миокарда?
Инфаркт миокарда (ИМ) — это некроз (омертвение) части сердечной мышцы вследствие прекращения снабжения ее кислородом. Инфаркт миокарда возникает тогда, когда просвет коронарного сосуда, снабжающего участок мышцы кровью, закупоривается тромбом, образующимся на месте прорыва холестериновой бляшки.
Инфаркт миокарда входит в тройку самых частых причин смерти от острых заболеваний. Ежегодно в мире от него умирает по разным данным от 10 до 12 миллионов человек.

Повышенный риск ОИМ создается также при имеющейся фиксированной коронарной обструкции (ИБС) из-за повышенных потребностей миокарда в кислороде и питании в результате физической нагрузки, эмоционального стресса или физиологического стресса (например, от обезвоживания, кровопотери, гипотонии, инфекция, тиреотоксикоз или операция).
Симптомы инфаркта
К сожалению, профилактика не всегда может полностью предотвратить инфаркт. При влиянии сильных стрессов даже люди с правильным образом жизни сталкиваются с этим неприятным недугом.
Чтобы минимизировать последствия, важно вовремя вызвать скорую помощь, а для этого нужно заучить симптомы инфаркта миокарда:
- сильная боль за грудиной, может распространяться на левую руку, плечо, левую половину шеи и межлопаточное пространство;
- внезапно возникшее чувство страха;
- нитроглицерин не снимает боль в сердце;
- приступ может возникнуть уже в состоянии покоя, без видимых причин;
- боль продолжается от 15 минут до нескольких часов.

Поверьте, отказ от жирного мяса, фастфуда, обилия мучного и полуфабрикатов, положительно скажется не только на здоровье заболевшего, но и на вашем.
Осложнения патологии
Инфаркт миокарда опасен сам по себе, осложнения же, возникающие на его фоне, повышают риск летального исхода. Даже если пострадавшему удается выжить, в большей части случаев имеют место нарушения функциональности сердечной мышцы, связанные с ритмом и проводимостью. Чаще всего наблюдаются:
- развитие тахикардии, экстрасистолии, фибрилляции желудочков;
- кардиогенный шок, сопровождаемый стремительным снижением АД, нарушением кровоснабжения жизненно важных органов;
- разрывы сердечной мышцы;
- аневризма сердца, когда в области некроза наблюдается выпячивание (существует еще одна опасная разновидность аневризм — головного мозга http://hlady.ru/anevrizma-golovnogo-mozga.html);
- перикардит;
- тромбоэмболический синдром и прочие не менее опасные явления.
Большая часть осложнений появляется в начальном постинфарктном периоде, что доказывает важность постоянного мониторинга состояния пострадавшего. При обширном инфаркте впоследствии появляется массивный рубец, заменяющий часть отмершего миокарда, аритмии. Увеличивающуюся недостаточность кровообращения сопровождают необратимые сбои функциональности внутренних органов, наблюдается накопление жидкости в перикардиальной, брюшной либо плевральной плоскости, что становится причиной смерти пострадавшего.
В дальнейшем основное лечение предполагает постельный режим без физической активности на протяжении трех дней после приступа. Постепенно больному можно сидеть и ходить. Для профилактики тромбов назначают препараты для разжижения крови. Прописывают средства для замедления свертываемости крови, обычно Аспирин и Варфарин, Гепарин.


