Симптомы
Признаки заболевания напрямую связаны с её степенью и причинами возникновения. Особых симптомов при 1 степени патология не имеет. Поэтому зачастую её обнаруживают при тяжёлых формах.
Первая степень характеризуется давлением от 30 до 35 мм ртутного столба, которое способно повышаться при физических нагрузках до 70 мм. В редких случаях могут наблюдаться незначительные изменения внешнего дыхания. Развитие патологии сопровождают одышка, похудение, быстрая утомляемость, кашель и учащённое сердцебиение.

Важно! Выявить 1 степень лёгочной гипертензии может только опытный врач после проведения тщательного обследования.
Зачастую такую картину можно наблюдать у переношенных детей либо у тех, чьи мамы употребляли аспирин и антибиотики.
Лечение
Стандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения:
Уменьшить употребление жидкости – не более 1,5 литров в сутки. Также уменьшить потребление соли;
Исключить подъемы на высоту (не более 1000 метров);
Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки.
Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление.
В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты:
Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы;
Диуретики. Выводят лишнюю воду из организма, снижают давление;
Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление;
Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов;
Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов);
Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови;
Антагонисты рецепторов эндотелина;
Бронходилятаторы. Эти препараты улучшают вентиляцию легких;
Оксид азота NO в виде ингаляций – для расширения сосудов;
Антибиотики – если имеется бронхолегочная инфекция;
Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток.
Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения:
Тромбоэндартерэктомии – удаления из сосудов сгустков крови;
Предсердной саптостомии – создания отверстия между предсердиями для снижения давления;
Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний.
Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.

Оксид азота NO в виде ингаляций – для расширения сосудов;
Как прогрессирует
Однажды появившись, гипертензия неуклонно прогрессирует, вовлекая в патологический процесс не только легкие, но и сердце, и печень больного. Частично компенсировать или замедлить этот процесс может лишь грамотная и своевременная медицинская помощь.
Но верный диагноз очень сложно поставить на ранней стадии, поскольку характерные для недуга одышка и снижение работоспособности выражены не сильно и легко объясняются усталостью и общим недомоганием.
По данным североамериканского Национального Института Здоровья от дебюта заболевания до момента постановки диагноза проходит в среднем 2 года. А за это время в организме уже происходит ряд необратимых морфологических изменений, которые приводят к тяжелому поражению сосудов легких и развитию правожелудочковой сердечной недостаточности:
- патологический процесс начинается с того, что сосуды легких постепенно сужаются в связи с прогрессирующим в них атеросклерозом и их зарастанием соединительной тканью;
- в связи с тем, что некоторые сосуды частично или полностью утрачивают свои функции кровепроводимости – их функции берут на себя другие венулы и артериолы;
- объем крови, который приходится на каждый сосуд, возрастает – кровяное давление в них начинает повышаться и растет по мере «выхода из строя» все новых и новых легочных сосудов;
- критическое повышение кровяного давления в малом круге кровообращения влечет за собой хроническую перегрузку правого желудочка сердца;
- для того чтобы справиться с непомерно высокой нагрузкой, правый желудочек сердца гипертрофируется, то есть увеличивается в объеме – у пациента появляется так называемое «легочное сердце», которое можно обнаружить с помощью рентгенографии;
- постепенно развивается сердечная недостаточность – сердце больного перестает справляться со своими функциями.
В этом видео рассказано о том, как развиваются симптомы заболевания по мере его прогрессирования:
Если на ранних обратимых стадиях болезни человека беспокоит только ухудшение самочувствия при физической нагрузке, то в последующем у такого пациента могут развиваться смертельно опасные осложнения:
- сердечная астма;
- легочные гипертонические кризы;
- отеки легких;
- хроническая сердечная или легочно-сердечная недостаточность.
Что такое персистирующая легочная гипертензия у новорожденных и как ее вовремя обнаружить — все рассказано тут.
А о том, сколько живут люди с пороком сердца, вы можете прочесть, кликнув сюда.
Необходимо не только тщательно следить за своим здоровьем и образом жизни, избегать вредных воздействий на органы дыхательной системы, но и регулярно проходить профилактические медосмотры.
Тромбэндарэктомия
Суть этого хирургического метода лечения – удаление сгустков крови из ветвей легочной артерии. Операция выполняется, пока тромб не переродился в соединительную ткань. Тромэндарэктомия помогает уменьшить нагрузку на правый желудочек сердца, ослабить проявления сердечной недостаточности. При операции:
- с помощью ангиографии определяют участок;
- вводят катетер;
- надрезают пораженный сосуд по краю тромба;
- под контролем рентгена вводят баллонный катетер;
- наполняют его физраствором;
- вытягивают назад вместе с тромбом;
- повторяют до полной очистки артерии.
- тромбэндарэктомию легочной артерии;
- исправление врожденного порока сердца;
- баллонную предсердную септостомию;
- трансплантацию легкого, сердца.
Основные факторы становления болезни у пациентов
Причины также не до конца понятны. Частично удалось выявить некоторые патологии, способные привести к развитию вторичной легочной гипертензии.
- Застойная сердечная недостаточность. Нарушение работы предсердий и желудочков в результате ослабленного питания или иных факторов. Часто заканчивается инфарктом миокарда.
Но одно другому не мешает. Острое нарушение кровообращения может сочетаться с нарастающими явлениями легочной гипертензии.
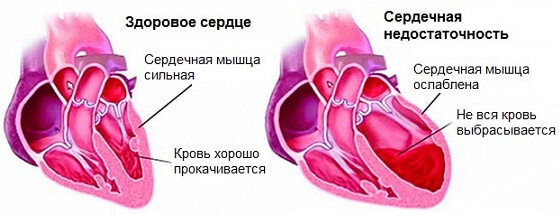
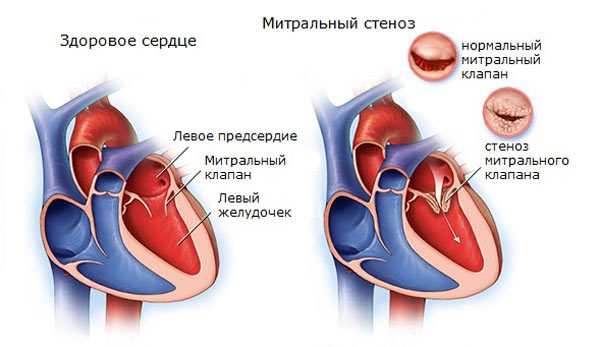
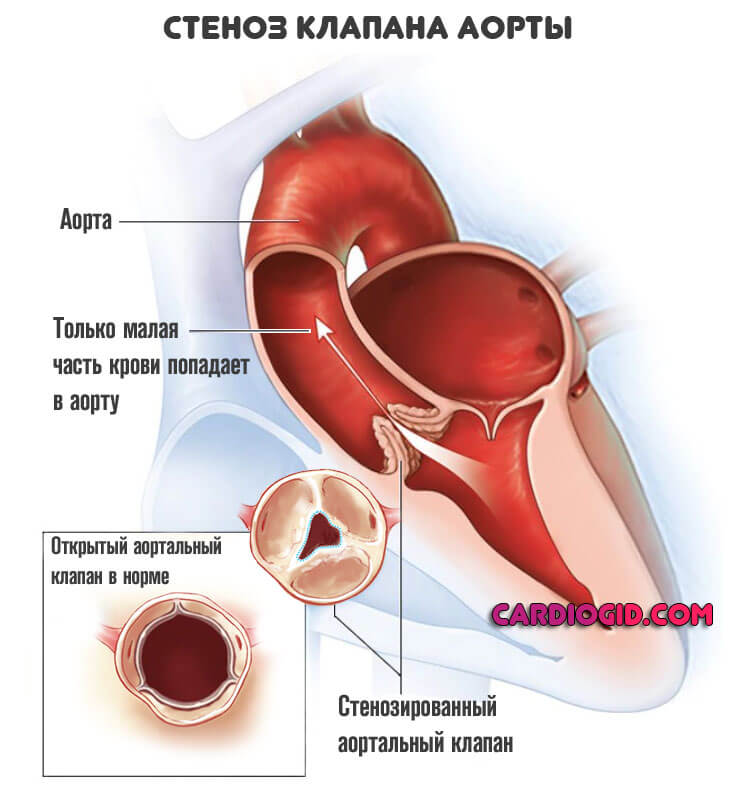
- Врожденные и приобретенные пороки сердца. В результате неправильной работы (например при стенозе аортального клапана ) нагрузка на артерии распределяется неравномерно. Нередко это приводит к патологическому расширению эндотеолия (внутренней выстилки сосуда), гипертрофией.
- Хроническая обструктивная болезнь легких. Деструктивный процесс, который рано или поздно наведывается к курильщикам и работникам вредных производств.
Определяется массой симптомов, легочная гипертензия выступает поздним следствием болезни, особо грозным ее осложнением, в то же время самым тихим и незаметным.
- Хронический тромбоз легочной артерии и ее ветвей. Сказывается частичная закупорка просвета патологическими объектами: кровяными сгустками, пузырьками воздуха. Первое намного чаще.
Лечиться процесс должен в срочном порядке, поскольку частичная закупорка может стать полной.
Отсюда нарушение кровообращения, острое изменение характера сердечной деятельности и летальный исход на протяжении нескольких минут.
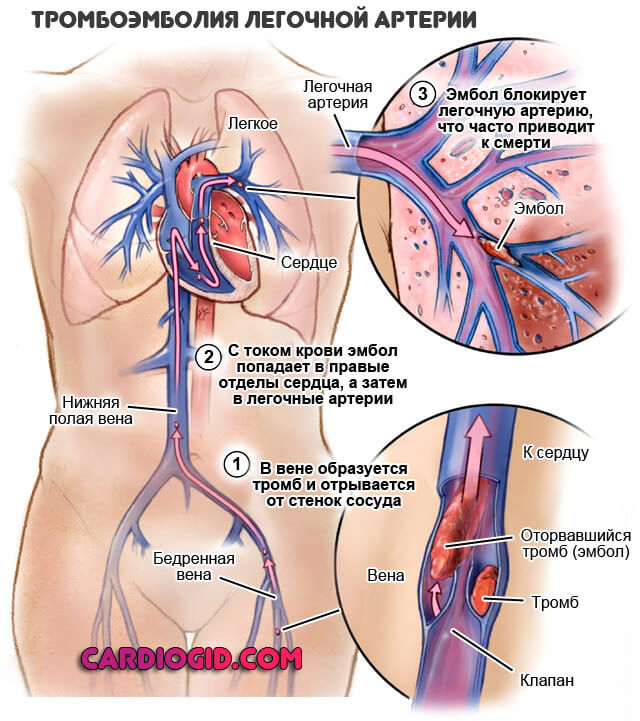
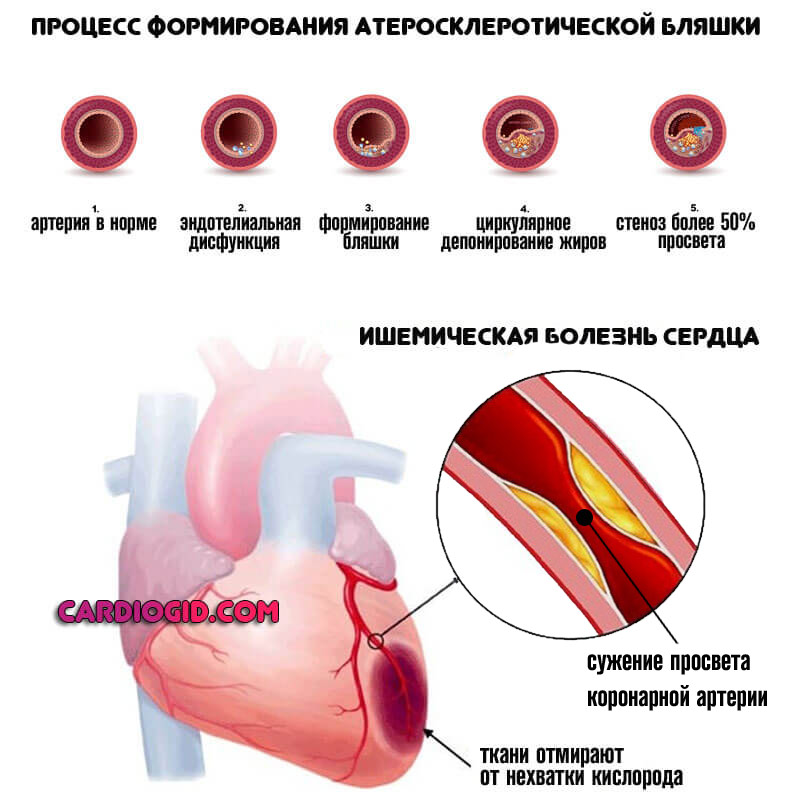
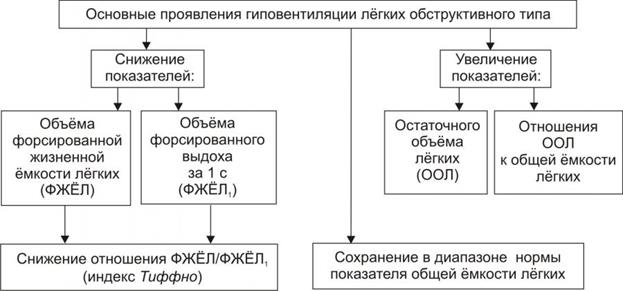
- Гиповентиляция легких. В результате длительного течения патологий дыхательной системы: от деструктивных бронхитов до астмы, иных процессов подобного же рода. Лечится основная причина.
Этиотропная терапия при этом не должна вредить сердечнососудистой системе. Часто пульмонологи и аллергологи бездумно назначают глюкокортикоиды, совершенно невзирая на последствия.
А подобные весьма часто встречаются. В том числе рост давления в легочной артерии, аорте.
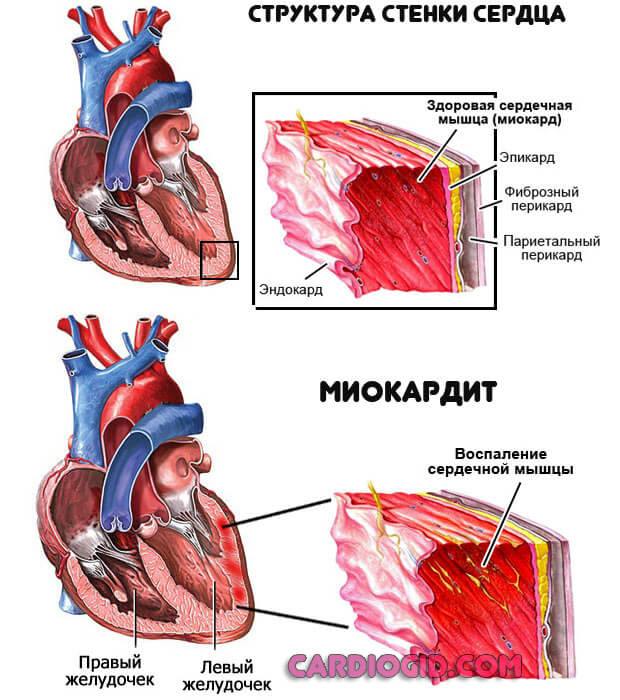
- Миокардит. Воспалительная патология сердца (среднего мышечного слоя органа). Возникает как осложнение инфекционных заболеваний, реже в качестве первичного явления. Провоцируется гноеродной флорой.
- Цирроз печени. Острый гепатонекроз. Иначе говоря, разрушительный процесс, затрагивающий гепатоциты (клетки органа).
Наиболее часто встречается у алкоголиков со стажем. Реже у больных гепатитом B,C, страдающих лекарственными интоксикациями.
Легкие страдают не в первую очередь, это симптом развитого заболевания, когда разрушительный процесс достигает 40-50% от общего объема печени.
Компенсированная форма имеет меньшие риски, хотя списывать со счетов ее нельзя.
- ВИЧ-инфекция. Ввиду развития ослабления иммунитета до критических показателей у пациентов со СПИДОМ наблюдается почти поголовно (страдает каждый третий). Это еще один фактор ранней смерти больных подобного профиля.
А подобные весьма часто встречаются. В том числе рост давления в легочной артерии, аорте.
Первичная легочная гипертензия
 Определить первичный и вторичный тип болезни можно только методом исключения. Вторичная легочная гипертензия появляется в результате приобретенных заболеваний, то есть, она результат негативного воздействия других болезней на систему кровообращения.
Определить первичный и вторичный тип болезни можно только методом исключения. Вторичная легочная гипертензия появляется в результате приобретенных заболеваний, то есть, она результат негативного воздействия других болезней на систему кровообращения.
Причины появления гипертензии:
- Хронические воспалительные процессы типа туберкулеза, цирроза печени, пневмосклероза
- Новообразования в сердечной мышце или дыхательных путях
- Образование тромбов
- Патологии в строении позвоночника или грудной клетки
- Сердечный порок врожденный
В перечень причин идиопатической легочной гипертензии включаются:
 Патологии аутоиммунного характера
Патологии аутоиммунного характера- Наследственность
- Развитие атеросклероза в артериальных ветвях
- Увеличенный тонус симпатического нерва
- Врожденные дефекты капилляров легких у плода
- Васкулит легочных сосудов
- Оральные контрацептивы
- Тип вируса герпеса №8
Чаще всего, специалисты затрудняются в определении механизма развития первичной легочной гипертензии. Напомним, что МКБ 10 первичной легочной гипертензии присваивает код 127.0.
Среди симптомов первичного типа гипертензии следует отметить:
- Одышку разного характера – от минимальной до значительной, появляющейся при тяжелых нагрузках или в состоянии покоя. Как правило, приступы удушья отсутствуют.
- Обморочные состояния и головокружения, продолжительностью до 5 минут. Появляются при значительных физических нагрузках.
- Болевые ощущения разного характера в области груди. По продолжительности от нескольких минут доя нескольких часов. Обычно прием препаратов, положительно влияющих на расширение сосудов, не снимает боль.
- Сухой кашель, который может появиться как при нагрузке, так и в состоянии покоя.
- Перебои в работе сердечной мышцы.
- Мокроту с кровью при отхаркивании (однократная или продолжительная).
- Патологии аутоиммунного характера
- Наследственность
- Развитие атеросклероза в артериальных ветвях
- Увеличенный тонус симпатического нерва
- Врожденные дефекты капилляров легких у плода
- Васкулит легочных сосудов
- Оральные контрацептивы
- Тип вируса герпеса №8
Что это за болезнь — классификация легочной гипертензии
По состоянию дилатации правого желудочка и катетеризации правых отделов сердца гипертензия легких подразделяется на три группы:
- болезнь с поражением левого предсердия;
- болезнь с увеличением сосудов легких и повышением кровотока, проходящего через них;
- болезнь, связанная с нарушениями органов дыхания, капилляров легких.
Легочная гипертензия по степени выраженности показателей делится на три категории:
- легкая;
- умеренная;
- тяжелая.
От показателей среднего давления в артерии зависит состояние больного. На начальной стадии симптомы легочной гипертензии практически не проявляются. Умеренная легочная гипертензия проявляется физически, а при тяжелой форме болезни заболевание несет серьезную угрозу для жизни.
Несмотря на то что болезнь не имеет отношения к показателям артериального давления, оно помогает врачам определить начало заболевания.

Еще одна классификация связана с этиологией болезни. Различают синдром гипертензии легких первичного и вторичного типа.
Первичная гипертензия, или идиопатическая – болезнь женщин. Она развивается бессимптомно, поражает малые капилляры, приводит к стойкому расширению мелких сосудов.
Первичная гипертензия не дает положительных прогнозов развития. Через три года она перерастает в правостороннюю сердечную недостаточность.
Вторичная гипертензия делится на несколько типов:
- прекапиллярная;
- посткапиллярная;
- дискинетическая.
Прекапиллярная гипертония – это болезнь с поражением правого желудочка, давление в левом желудочке остается в пределах нормы. Прекапиллярная форма характерна для пациентов с:
- хронической обструктивной болезнью легких;
- фиброзом;
- болезнью Бенье – Бёка – Шаумана;
- пневмокониозом;
- хронической тромбоэмболической легочной гипертензией;
- атеросклерозом;
- легкой резекцией доли легких;
- гиповентиляционным синдромом.
Посткапиллярная гипертензия вызвана поражением левого желудочка. Чаще всего болезнь поражает пациентов с:
- сердечной недостаточностью;
- сужением митрального отверстия;
- выраженной гипертрофией миокарда;
- утолщением листков перикарда.
Дискинетическая гипертензия может появиться из-за:
- дефекта межпредсердной перегородки;
- дефекта межжелудочковой перегородки сердца;
- пролапса двустворчатого клапана;
- увеличения сердечного выброса;
- гиперфункции щитовидной железы.
По срокам развития легочная артериальная гипертензия может быть острой или хронической.
Болезнь классифицируется по МКБ 10, международный код 27.0.

- легкая;
- умеренная;
- тяжелая.
Методы диагностики

Диагностика легочной патологии заключается в комплексном обследовании и установлении точного диагноза. Выявлении типа, класса заболевания и оценки функциональной способности.
Таблица: Рекомендации к исследованию
• Осмотр и сбор анамнеза
• рентгенография органов грудной клетки
Утверждение клинического класса
• функциональные легочные тесты
• анализ газового состава артериальной крови
• вентиляционно-перфузионная сцинтиграфия легких
Оценка течения патологи
• тип – анализы крови, иммунология, тест на ВИЧ,
ультразвуковое исследование (УЗИ) внутренних органов
Сложность в проведении диагностических исследований ЛГ заключается в отсутствии выраженных клинических симптомов. Несвоевременное обнаружение и установка диагноза приводят к быстрому течению и прогрессированию заболевания.
Сложность в проведении диагностических исследований ЛГ заключается в отсутствии выраженных клинических симптомов. Несвоевременное обнаружение и установка диагноза приводят к быстрому течению и прогрессированию заболевания.
Код по МКБ-10
Легочная гипертензия по международной классификации болезней МКБ-10 относится к классу – I27.
Легочная гипертензия по международной классификации болезней МКБ-10 относится к классу – I27.
Легочная гипертензия 1 степени. Что это такое
Из-за того, что наблюдается увеличение объема кровотока в легочной артерии, давление в этой области значительно возрастает. Это является причиной того, что правые отделы сердца испытывают повышенные нагрузки. Наблюдается сужение просвета средних и мелких легочных капилляров. Как правило, чаще всего заболевание диагностируют у женщин, нежели у мужчин. Существует мнение, что очень высокий риск развития гипертензии наблюдается у людей с иммунодефицитом, наркоманов, тех, кто принимает специальные препараты для снижения чувства голода.
Различают такие типы болезни: первичная легочная гипертензия и вторичная. Первая – довольно редкое заболевание. Причины его возникновения малоизвестны. Специалисты предполагают, что спровоцировать болезнь могут аутоиммунные состояния, семейный анамнез, прием противозачаточных таблеток. Также одной из причин может стать нарушение закладки сосудов у эмбриона. Вторичная гипертензия является следствием заболеваний и дефектов легких, порока сердца, сосудов и даже цирроза печени. Изменения, которые происходят с сосудами, утолщение их оболочки приводит к постоянному повышению давления. Правый желудочек увеличивается, а вот функциональность его нарушается. Развивается так называемое легочное сердце.
Легочная гипертензия 1 степени: что это значит такое?
Легочная гипертензия 1 степени, что это такое? Легочная гипертензия — это неприятное патологическое заболевание, в результате которого в артериях больного кровяное давление значительно увеличивается. Данная патология является прогрессирующей и способна привести к летальному исходу больного. Симптоматика недуга способна проявлять себя только в зависимости от уровня тяжести самого заболевания. Для того чтобы не допустить прогрессирования, необходимо как можно скорее выявить легочную гипертензию и начать своевременное лечение.

Такая проблема может встречаться и у деток. Данное состояние можно наблюдать у тех новорожденных детей, которые переношены или недоношены.
- Бронхоэктазы. Основным признаком этого недуга является образование полостей в нижней части легких, а также нагноение.
- Обструктивная хроническая форма бронхита. При таком недуге ткани легких постепенно изменяются, а воздухопроводящие пути закрываются.
- Фиброз легкого (легочной ткани). При таком заболевании легочная ткань сильно видоизменяется, это происходит, когда соединительная ткань начинает активно заменять нормальные клетки.
Причины
Из-за чего развивается недомогание точно неизвестно. Механизм зарождения и развития обусловлен тем, что в легочной артерии, сосудах кровообращения, постепенно сужается просвет. Это происходит потому, что венозные и капиллярные стенки теряют эластичность и становятся толстыми.
В результате повышается кровяное давление, в организме кислорода становится меньше, тканям недостает питания. В серьезных случаях возрастает опасность возникновения различных осложнений.
Женщины, люди от 20 до 40 лет, а также те, кто принимает антидепрессанты, оральные контрацептивы, относятся к группе риска.
Рискуют заболеть и больные с:
- сердечными заболеваниями;
- диагнозом – вирус иммунодефицита человека;
- гепатитом;
- портальной гипертензией.
Существуют анатомические симптомы развития болезни. Это когда уменьшается число артерий, снабжающих легкие кровью, причина заключается в тромбах.

Из-за чего развивается недомогание точно неизвестно. Механизм зарождения и развития обусловлен тем, что в легочной артерии, сосудах кровообращения, постепенно сужается просвет. Это происходит потому, что венозные и капиллярные стенки теряют эластичность и становятся толстыми.
Проявления заболевания, классы ЛГ
Врачи различают несколько типов легочной гипертензии:
- легочная артериальная гипертензия (ЛАГ);
- ЛГ при заболевании клапанов, мышц левого сердца;
- ЛГ при заболеваниях легких;
- хроническая тромбоэмболическая легочная гипертензия.
Основные признаки легочной гипертензии:
- одышка (респираторная недостаточность) – чаще всего встречается и проявляется в основном при напряжении, но также во время или после приема пищи, в более тяжелых случаях одышка проявляется даже в состоянии покоя;
- боль в грудной клетке – некоторые пациенты указывают ее, как незначительное покалывание, другие – тупую или острую боль, которая часто сопровождается сердцебиением (боль в груди присутствует у ⅓ пациентов, но этот симптом может быть признаком других сердечно-сосудистых болезней);
- головокружение – появляется при подъеме с кровати или стула, у некоторых пациентов головокружение возникает только в положении сидя;
- обмороки – если мозг не получает достаточного количества кислорода для полноценной деятельности, человек впадает во временное бессознательное состояние; обморок может произойти при длительном стоянии, когда кровь застаивается в венах;
- хроническая усталость;
- отеки лодыжек и ног – очень распространенный симптом гипертензии, сигнализирующий о сердечной недостаточности;
- сухой кашель;
- синюшный цвет кожи, особенно, на пальцах и губах – это такое состояние, которое сигнализирует о низком содержании кислорода в крови.
Для поздних этапов, продолжительного высокого давления при легочной гипертензии также характерны следующие признаки:
- человек не может выполнять самые обыденные задачи, которые выполняются в нормальном состоянии;
- пациента имеет симптомы болезни даже в состоянии покоя;
- пациент во время усугубления болезни имеет тенденцию находиться в постели.
ЛГ классифицируется и в соответствии с МКБ-10, имеет международный код I27.0.
Инструментальные и лабораторные обследования
Сначала врач проводит опрос пациента, внешний осмотр, выясняет болезни в анамнезе, затем дает направление на обследования:
- Анализ крови:
- функциональные пробы печени и почек;
- анализ на аутоантитела (помогает выявить системные заболевания соединительной ткани);
- тиреотропный гормон (обнаружение проблем со щитовидной железой);
- общий анализ крови (проверка на инфекции, повышенный уровень гемоглобина и анемию);
- анализ на определение уровня proBNP (необходим, чтобы подтвердить диагноз сердечной недостаточности, оценить состояние пациента и узнать, насколько эффективно назначенное лечение).
- ЭКГ. Необходимо проводить, чтобы оценить степень поражения правого желудочка.
- Эхокардиография помогает ориентировочно поставить диагноз и зафиксировать первичные нарушения, которые вызвали ЛГ, а также измерить давление в легочной артерии.
- Рентген органов грудной клетки делается в двух проекциях: левая боковая и прямая. Помогает исключить болезни легких, ЛГ.
- МРТ органов грудной клетки и средостения помогает увидеть размеры сердца, объем предсердия желудочков.
- Дуплексное сканирование периферических сосудов конечностей – для выявления тромбоза глубоких вен, который может стать причиной тромбоэмболии легочной артерии.
- Шестиминутный тест ходьбы необходим для объективного оценивания толерантности больных с ЛГ к физическим нагрузкам. Помогает установить тяжесть заболевания и эффективность его лечения.
- Спирография – определение жизненной емкости легких, дыхательного объема легких. Помогает оценить степень дыхательной недостаточности.
- Проведение катетеризации правых отделов сердца с ангиопульмонографией и измерением давления в них.
При определенных показаниях могут понадобиться консультации таких специалистов:
Классификация
Для определения тяжести легочной гипертензии выделяют 4 класса пациентов с недостаточностью сердечно-легочного кровообращения.
- I класс – пациенты с легочной гипертензией без нарушения физической активности. Обычные нагрузки не вызывают появления головокружения, одышки, болей в грудной клетке, слабости.
- II класс – пациенты с легочной гипертензией, вызывающей незначительное нарушение физической активности. Состояние покоя не вызывает дискомфорта, однако, привычная физическая нагрузка сопровождается головокружением, одышкой, болями в грудной клетке, слабостью.
- III класс – пациенты с легочной гипертензией, вызывающей значительное нарушение физической активности. Незначительная физическая нагрузка сопровождается появлением головокружения, одышки, болей в грудной клетке, слабости.
- IV класс – пациенты с легочной гипертензией, сопровождающейся выраженными головокружением, одышкой, болями в грудной клетке, слабостью при минимальной нагрузке и даже в состоянии покоя.
С развитием легочной гипертензии появляются необъяснимая одышка, похудание, утомляемость при физической активности, сердцебиение, кашель, охриплость голоса. Относительно рано в клинике легочной гипертензии могут наблюдаться головокружение и обморочные состояния вследствие нарушения сердечного ритма или развития острой гипоксии мозга. Более поздними проявлениями легочной гипертензии служат кровохарканье, загрудинная боль, отеки голеней и стоп, боли в области печени.

 Патологии аутоиммунного характера
Патологии аутоиммунного характера
