Что делать, если косточка на ноге болит и растет?
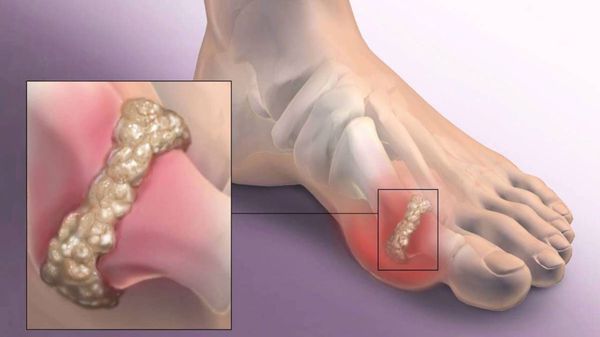
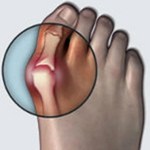
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.

Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
- генетическая предрасположенность – наследственная слабость связок и сухожилий считается основной причиной развития вальгусной деформации;
- лишний вес – избыточная масса тела приводит к повышению нагрузки на ноги, что сопровождается поперечным распластыванием стоп и деформацией суставной и соединительной ткани;
- гормональный сбой – нарушения гормонального фона, климактерические изменения в организме, гормональная перестройка при беременности;
- артроз суставов — дегенеративно-дистрофическое поражение суставной ткани, которое особенно часто встречается у пожилых пациентов, также может привести к образованию болезненной шишки в области большого пальца;
- ношение неудобной обуви – длительное ношение некомфортной обуви на высоком каблуке с узким носком приводит к резкому повышению нагрузки на носовую часть стопы;
- сахарный диабет в анамнезе – нарушения углеводного обмена и кровоснабжения стоп, сопровождающие сахарный диабет, могут спровоцировать патологии суставной и хрящевой ткани;
- профессиональные риски – постоянная нагрузка на определенную часть стопы во время исполнения профессиональных обязанностей для спортсменов, балерин, парикмахеров, чревата вальгусной деформацией стопы;
- травмы – травматические повреждения костных и суставных структур стопы нередко вызывают патологические трансформации тканей.
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
- повышение плотности суставов, в частности плюснефалангового сустава в области большого пальца;
- нарушения походки и чувство сильной усталости даже при незначительных физических нагрузках;
- выраженная плоскостопия;
- воспаление тканей, проявляющееся покраснением и гипертермией на участке поражения;
- сильная боль во время ходьбы и в состоянии покоя;
- искривление большого пальца и умеренная деформация остальных пальцев стопы;
- образование кровоточащих мозолей и натоптышей в области поражения.
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.

Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
- Легкая (1 стадия) – пациент жалуется на умеренный дискомфорт в области стопы, а визуально отмечается легкая отечность и покраснение тканей возле большого пальца. При осмотре специалист выявит высоту продольного свода стопы в пределах 15-20 мм, угол наклона пятки до 15 градусов и угол высоты свода до 140 градусов.
- Средняя (2 стадия) – на этой стадии появляется выпирающая косточка на боковой поверхности стопы, а пациент испытывает сильную боль при ходьбе и не может носить обувь без дискомфорта. Со стороны специалистов симптомы средней стадии вальгусной деформации следующие – высота свода до 10 мм, угол наклона пятки до 10 градусов, угол высоты свода 150-160 градусов.
- Тяжелая (3 стадия) – в этом случае пациент испытывает сильную острую боль в области стопы не только во время ходьбы, но и в состоянии покоя. Существенные деформации стопы приводят к нарушению походки, повышению нагрузки на позвоночник и перекосу всего тела пациента. Это приводит к серьезным патологиям позвоночного столба, суставов и костей. Врач при этом отметит следующие характеристики деформации стопы: высота свода 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов.

Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
- Ортопедические решения. Цели ортопедического воздействия – снижение нагрузки на суставы носовой части ноги, равномерное распределение веса по всей поверхности стопы и коррекция имеющихся деформаций. В качестве ортопедических приспособлений используются индивидуальные ортопедические стельки, шины, бандажи, супинаторы, межпальцевые перегородки и т.д. Важнейшая часть ортопедической программы – правильный подбор обуви специальной конструкции. Для коррекции вальгусной деформации стопы необходима обувь, не сдавливающая носовую часть стопы, имеющая правильную форму подошвы и широкий каблук, высотой не более 4 см.
- Физиотерапия. Эффективностью в отношении исправления деформаций плюснефалангового сустава большого пальца обладает массаж, магнитотерапия, электрофорез и грамотно составленный комплекс ЛФК. Все эти методики направлены на восстановление нормального кровоснабжения тканей стопы, активацию процессов регенерации и местного метаболизма. Что касается лечебного комплекса упражнений, он используется также с целью нормализации веса пациентов, страдающих избыточной массой тела, что необходимо для снижения весовой нагрузки на стопу. С этой целью необходимо также скорректировать ежедневный рацион пациента.
- Медикаментозное лечение. Если у больного отмечается выраженное воспаление и отечность пораженной области, для облегчения симптомов врач может назначить прием противовоспалительных препаратов (нимесулид, мелоксикам, ибупрофен и т.д.).
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.

Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
- Разрез мягких тканей при помощи скальпеля внутри поверхности фаланги большого пальца;
- Хирургическое рассечение капсулы первого плюснефалангового сустава (капсулотомия);
- Эктомия экзостоза – процедура удаления костной мозоли;
- Остеотомия – перепиливания первой косточки плюсны;
- Изменение оси деформированного участка пальца и исправление искривления любой степени выраженности;
- Артродез – прочная фиксация полученного положения тканей сустава металлическими штифтами и скобами. Суставы должны обязательно плотно соприкасаться между собой для возможности скорейшего срастания тканей;
- Первая суставная плюснефаланговая капсула пальца ушивается;
- Хирург накладывает на место проведения операции стерильную повязку, а стопу фиксирует при помощи плотной фиксирующей повязки.
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
- Низкая травматичность вмешательства позволяет избежать негативных последствий и эстетических недостатков после операции – в результате вмешательства на ткани накладывается лишь несколько косметических швов;
- Быстрая реабилитация и полноценное восстановление физической активности пациента;
- Отсутствие риска развития сильного кровотечения и большой кровопотери в ходе лазерной коррекции деформации стопы;
- Использование новейших препаратов для анастезии.
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.

Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Вальгусная деформация большого пальца стопы
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Вальгусная деформация большого пальца стопы
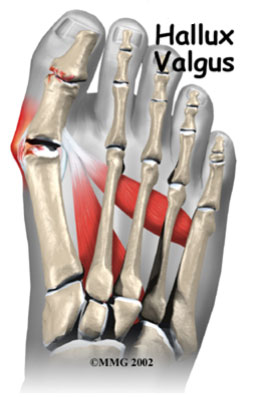
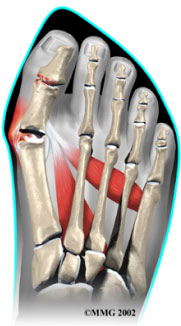
Термин Hallus valgus фактически, описывает то, что происходит с большим пальцем ноги. Hallus – медицинский термин для обозначения большого пальца ноги, а valgus анатомический термин, который означает, что деформация происходит в сторону отклоняющуюся от средней линии тела. Так вальгусная деформация большого пальца стопы за пределы стопы. По мере прогрессирования этого процесса появляются и другие изменения. Одно из тех изменений – то, что кость, которая находится выше большого пальца ноги, первая метатарзальная кость , начинает больше отклоняться в другом направлении. Эту кость называют primus varus. Primus означает первую метатарзальную кость , а varus медицинский термин, который означает, что деформация проявляется отклонением от средней линии тела.Это создает ситуацию, где первая метатарзальная кость и большой палец ноги теперь формируют угол по отношению линии, проходящей по внутреннему краю стопы. Бурсит большого пальца стопы, который развивается сначала , является фактически реакцией на давление от обуви . Сначала реакцией на травматизацию является участок раздраженной, отечной ткани, которая постоянно трется между обувью и костью располагающейся под кожей. Со временем постоянное давление может приводить к утолщению костной ткани, что увеличивает припухлость и еще больше трение об обувь.
Причины
Многими проблемы возникающие в ногах, являются результатом патологического давления или трения. Самым простым способом определить наличие последствий патологического давления является осмотр ноги.Нога представляет собой твердую кость, обтянутую кожей. В большинстве случаев, симптоматика развивается постепенно так, как кожа и мягкие ткани амортизируют избыточное воздействие на ногу.Любое выпирание кости или травмы усугубляют уже имевшиеся последствия травмы. Кожа реагирует на трение и давление формированием мозоли .Мягкие ткани, располагающиеся под кожей, реагируют на избыточную нагрузку . И мозоль и утолщенные мягкие ткани под мозолью становятся болезненными и воспаляются. Уменьшению боли способствует уменьшение давления .Давление можно уменьшить извне за счет более свободной обуви или изнутри за счет оперативного вмешательства и удаления избыточных тканей.
Факторы риска
- Обувь оказывает влияние на частоту появление вальгусной деформации большого пальца ( она ниже у взрослых которые не носят обувь). Однако, это не означает, что только обувь вызывает это заболевание. Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
- Большая вероятность возникновения вальгусной деформации у лиц женского пола .Причиной может служить обувь.
- У балерин, которые проводят много времени на блоках, танцуя на пальцах ноги, и таким образом, у них можно ожидать более высокую вероятность возникновения вальгусной деформации
- Возраст. Частота деформации увеличивается с возрастом, с показателями 3 % у людей в возрасте 15-30 лет, 9 % у людей в возрасте 31-60 лет, и 16 % у тех кто старше 60 лет 1
- Генетические факторы имеют определенное значение
- Ассоциированные заболевания
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения. Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
- Подагра.
- Ревматоидный артрит.
- Псориатическая артропатия.
- Суставная гиперподвижность связанная с такими заболеваниями как синдром Марфана синдром Дауна.
- Рассеянный склероз.
- Болезнь Шарот
- Церебральный паралич.
Симптомы
Симптомы вальгусной деформации стопы в основном обусловлены бурситом большого пальца стопы. Бурсит большого пальца стопы является достаточно болезненным. При выраженной вальгусной деформации большого пальца стопы появляется и косметическая проблема. Кроме того, подбор обуви становится затруднительным, особенно для женщин, которые хотят быть модными и для них ношение модной обуви становится настоящим испытанием . И наконец, увеличение деформации начинает перемещать второй палец стопы и могут создаваться условия для трения второго пальца об обувь.
Диагностика
 История болезни
История болезни
- Пациента может беспокоить боль в большом пальце стопы при ходьбе или каких-то движениях. Это может свидетельствовать о дегенерации внутрисуставного хряща.
- Боль может быть ноющая в области плюсныб вследствие ношения обуви. Возможно увеличение деформации . .
- Необходимо выяснить какие физические нагрузки увеличивают боли и что облегчает боль ( может быть просто снятие обуви).
- Наличие в анамнезе травмы или артрита.
- Достаточно редко бывают острые боли или покалывание в дорсальной области бурсы большого пальца ,что может указывать травматический неврит среднего дорсального кожного нерва.
- Пациент может также описать симптомы, вызванные деформацией, такие как болезненный второй палец ноги, межпальцевой кератоз, или образование язвы .
Внешний осмотр
- Необходимо понаблюдать за походкой пациента .Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах.
- Положение большого пальца стопы по отношению к другим пальцам ноги. Дисторсия сустава может быть в разных проекциях..
- Выдающееся положение сустава. Эритема или припухлость указывают давление от обуви и раздражение.
- Диапазон движения большого пальца стопы в метатарзальном суставе. Нормальное сгибание назад – 65-75 ° с плантарным сгибанием менее 15 °. Причем необходимо обратить внимание присутствуют ли боль, крепитация. Боль без крепитации предполагает наличие синовита.
- Наличие любого кератоза, который предполагает патологическое натирание от неправильной походки ..
- Ассоциированные деформации могут включать молоткообразные вторые пальцы стопы и гибкое или твердое плоскостопие. Эти деформации могут вызвать более быструю прогрессию вальгусной деформации большого пальца стопы, поскольку снижается боковая поддержка стопы..
Изменения в движениях в суставе большого пальца:
- Увеличение абдукции большого пальца стопы в поперечных и фронтальных плоскостях.
- Увеличение среднего выдающегося положения пальцев стопы.
- Изменение в сгибании назад сустава.
Кроме того, необходимо обратить внимание на состояние кожи и периферического пульса. Хорошее кровообращение особенно имеет значение если планируется оперативное лечение и необходимо нормальное заживление послеоперационной раны.
Исследования
Рентгенография позволит увидеть степень деформации и может указать подвывих сустава.При необходимости исключения других заболеваний может быть назначено КТ. УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения. Лабораторные исследования назначаются при необходимости исключить ассоциированные заболевания и при подготовке к оперативному лечению.
Лечение
Консервативное Лечение
Лечение вальгусной деформации большого пальца стопы, почти всегда, начинают с подбора удобной обуви, не вызывающей трение или нагрузку. На ранних стадиях Hallus valgus ношение обуви с широкой передней частью может остановить прогрессию деформации. Так как боль, которая является результатом бурсита большого пальца стопы, происходит из-за давления от обуви, лечение сосредотачивается на том, чтобы убрать давление, которое обувь оказывает на деформацию. Более широкая обувь уменьшает давление на бурсит большого пальца стопы. Прокладки для бурсы большого пальца стопы могут уменьшить давление и трение от обуви. Существуют также многочисленные устройства, такие как распорные ортопедические изделия, которые позволяют шинировать палец и изменить распределение нагрузки на стопу.
Медикаментозное лечение и физиотерапия
Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. Кроме того, возможны инъекции кортикостероидов. Длительная физиотерапия не доказала свою терапевтическую эффективность .
Возможно применение различных ортопедических изделий ( супинаторов, корректоров пальцев стопы, межпальцевые валики ).Применение ортопедических приспособлений помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения. Индивидуальные стельки помогают корректировать нарушенный свод стопы.
Если же деформация обусловлена метаболическим нарушением или системным заболевание, то необходимо провести лечение направленное на коррекцию основного заболевания с привлечением ревматолога или эндокинолога.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол – приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
У пациентов с выраженным бурситом через определенное время после операции может быть назначена физиотерапия ( до 6-7 процедур) . Кроме того, необходимо носить обувь с расширенным передом. Возможно также использование корректоров. Все это может позволить быстрее вернуться к нормальной ходьбе.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Вальгусная деформация стопы – симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.


Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
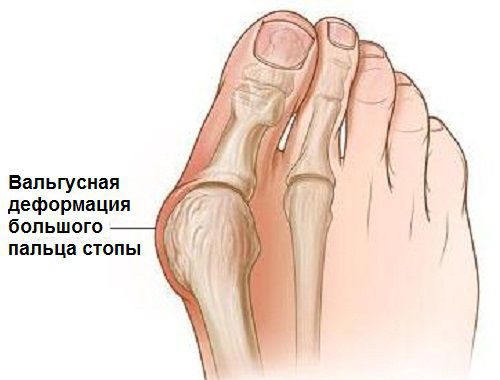
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
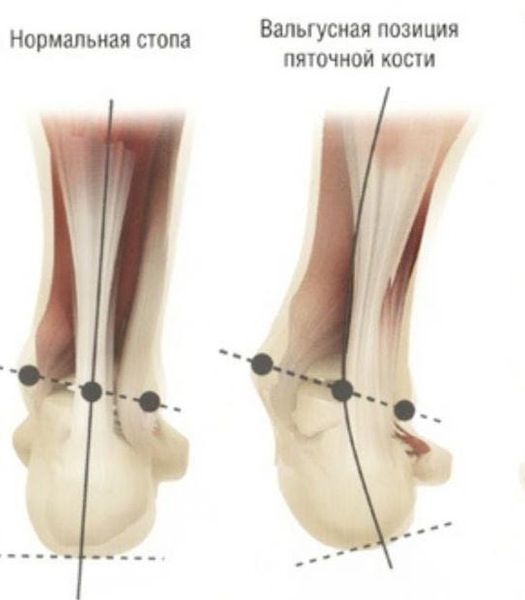
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
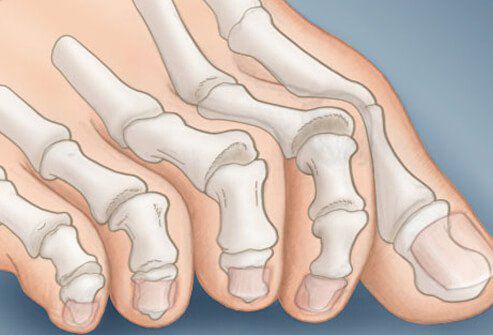
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
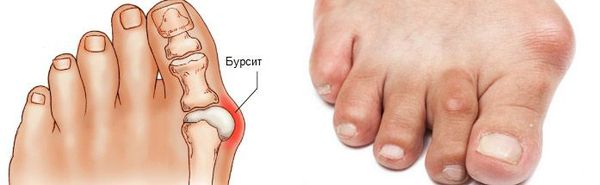
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
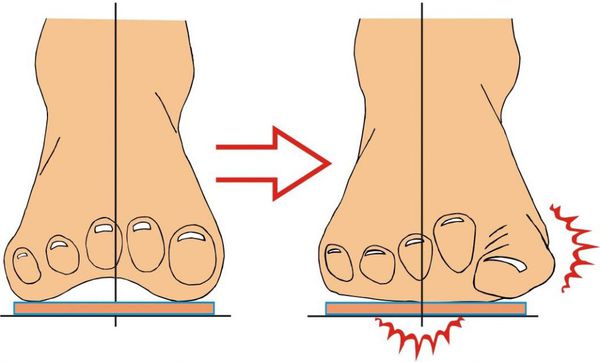
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
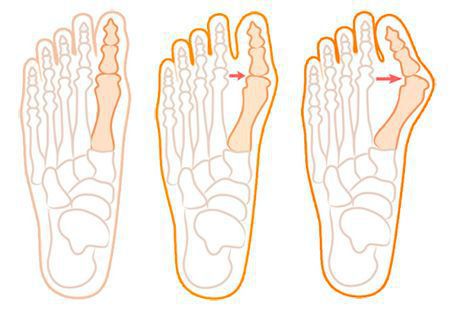
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
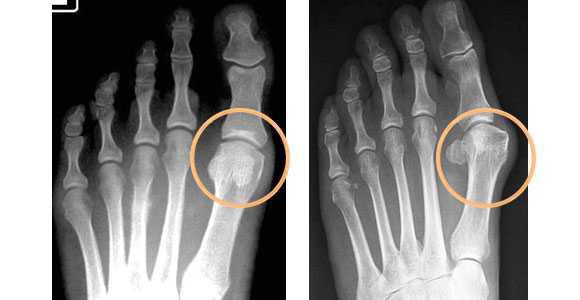
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
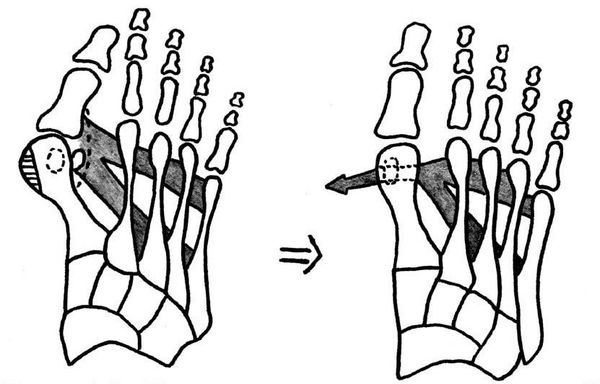
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
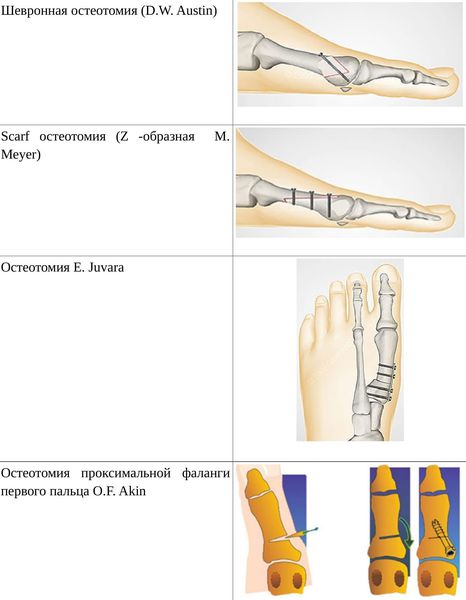
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Вальгусная деформация пальца стопы: особенности развития и лечения патологии
Вальгусная деформация первого (большого) пальца – ортопедическая патология, при которой палец ноги деформируется, отклоняясь наружу. Преимущественно заболевание встречается у женщин после 30 лет. В 3% вальгусную деформацию выявляют у лвальгусная деформация пальцаюдей в возрасте от 15 до 30 лет, в 9% у тех, кому от 31 до 60, и в 16% у лиц старше 60 лет. Проблема доставляет не только сильный эстетический дискомфорт, но и провоцирует изменение всех связок, сухожилий, суставов, костей стопы.

Патогенез
При вальгусной деформации первого пальца угол между первой и второй костями плюсны становится больше, наблюдается смещение первой плюсневой кости. Большой палец стопы смещается наружу, а головка кости выпирает наружу, образуя косточку. Эта косточка не дает большому пальцу соответствовать норме, и он постепенно отклоняется наружу.
Бугорок (косточка) мешает носить обувь, создает воспаление, трение и приводит к бурситу (воспалению сумки первого плюснефалангового сустава). Постепенно косточка становится припухлой, воспаленной, болезненной. Неправильное положение сустава провоцирует его преждевременный износ, поражение хряща и увеличение в размерах костного нароста. Это в свою очередь провоцирует травматизацию стопы и дальнейшее развитие патологии.
Большой палец по мере прогрессирования заболевания смещает остальные пальцы стопы, приводя к их молоткообразной деформации. По мере развития заболевания оно приводит к деформирующему артрозу плюснефаланговых суставов, воспалению суставных сумок, суставов пальцев стопы, хроническому бурситу, смещению внутрь первой плюсневой кости, плоскостопию (хроническому и поперечному), костным и хрящевым разрастаниям головок плюсневых костей.
Формы
В нормальном состоянии плюсневые кости расположены параллельно друг другу. Под влиянием определенных причин первая плюсневая косточка отклоняется наружу и из-за этого на стопе появляется выпирающая шишка небольших размеров, связки и сухожилия теряют эластичность, развивается их дисфункция.
Заболевание проходит несколько стадий:
На этой стадии отклонение большого пальца стопы составляет менее 15 градусов.
Отклонение первого пальца в сторону составляет от 15 до 20 градусов. Одновременно наблюдается деформирование второго пальца. Он приподнимается над большим пальцем и становится похож по форме на молоток.
Отклонение большого пальца составляет 30 градусов. Деформированы уже все пальцы стопы, а у основания первой фаланги наблюдается большой костный нарост. В местах, где имеется большое напряжение стопы, появляются грубые мозоли.
Причины
Основным провоцирующим фактором появления вальгусной деформации становится неправильная обувь. Если человек носит тесные туфли с узким носком или на высоком каблуке, то пальцы постоянно находятся в неправильном (сжатом) положении, что способствует развитию вальгусной деформации. Но не только это становится причиной развития заболевания.
На появление патологии влияют следующие причины:
- травматические повреждения голени и стопы;
- рахит;
- ДЦП;
- полинейропатия;
- низкий свод стопы;
- плоскостопие;
- врожденная слабость мышечно-связочного аппарата;
- хроническое воспаление суставов, спровоцированное псориазом;
- артрит;
- рассеянный склероз (сопровождается поражением оболочки нервных волокон);
- сахарный диабет;
- подагра (отложение уратов в тканях организма);
- гиперподвижность суставов, наблюдающаяся при синдроме Марфана и Дауна;
- юношеская стопа (быстрое увеличение размеров стопы в подростковом периоде);
- болезнь Шарко-Мари-Тута (наследственная невропатия, сопровождающаяся атрофией мышц дистальных отделов конечностей);
- остеопороз (потеря костной массы);
- перенапряжение стоп в связи с профессиональной деятельностью (официанты, спортсмены, балерины).
При наличии провоцирующих факторов заболевание быстро прогрессирует.
Симптомы

Симптоматика патологии зависит от степени поражения стопы. На первом этапе наблюдается покраснение, отечность тканей в области появления косточки, боль в фалангах пальцев, усиливающаяся во время ходьбы. На средней стадии развития заболевания появляется боль, отечность, костные наросты в области головки плюсневой кости, сухая мозоль под средней фалангой пальца. В тяжелой стадии в подошве стопы и в большом пальце возникают сильные, изнуряющие боли. Образуются сухие мозоли, и появляется ороговение кожи под второй и третьей фалангами пальцев.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза пациента. Доктор расспрашивает его о беспокоящих симптомах, интересуется, что провоцирует их появление (нагрузка на ноги, ходьба, тесная обувь), есть в истории болезни обменные, системные заболевания, травмы нижних конечностей, наследственные заболевания костей.
Далее проводится внешний осмотр, во время которого человека просят пройтись. Врач наблюдает за походкой пациента, одновременно определяя интенсивность болевых ощущений. Изучается положение большого пальца стопы, его расположение относительно других пальцев, исследуют диапазон его сгибания и разгибания.
Проверяется наличие других внешних симптомов (припухлость, покраснение, утолщение рогового слоя под костями пальцев). Проводится рентгенография стопы в трех проекциях с целью выявления степени деформации стопы, подвывиха сустава и сопутствующих патологий. Для исключения нарушений кровообращения в ногах проводят УЗИ сосудов.
Лечение
Терапия вальгусной деформации большого пальца стопы бывает традиционной и оперативной. На ранних стадиях, когда еще можно обойтись без операции, врачи советуют выбирать удобную и правильную обувь. Она не должна взывать нагрузку на стопу, трение. Удобная обувь замедляет прогрессирование заболевания.
Одновременно с этим врач посоветует приобрести специальные ортопедические приспособления:
- прокладки для суставной сумки большого пальца (они устраняют давление обуви);
- межпальцевые валики, распорки, которые способствуют правильному распределению нагрузки на стопу.
Все ортопедические приспособления снижают болевые ощущения, но полностью избавиться от дискомфорта с их помощью невозможно.
Для устранения болевых ощущений и воспаления используют нестероидные противовоспалительные средства, уколы кортикостероидов. Для снятия спазмов и восстановления подвижности суставов назначают массаж и специальную гимнастику для расслабления стоп.
Эффективность физиопроцедур
Немаловажную роль в лечении вальгусной деформации играют физиопроцедуры. Для устранения заболевания врачи назначают электрофорез с кальцием, фонофорез гидрокортизоном, парафиновые и озокеритовые аппликации.
Одной из наиболее эффективных методов устранения вальгусной деформации большого пальца стопы является ударно-волновая терапия (УВТ). Эта процедура подразумевает краткосрочное воздействие на болезненную зону акустическими низкочастотными импульсами. С помощью УВТ устраняются болевые симптомы, оказывается воздействие на факторы, способствующие их появлению.
Процедуру проводят с помощью специального прибора, генерирующего ударные волны. Они воздействуют только на патологические участки, не затрагивая здоровые ткани. С помощью ультразвука улучшаются обменные процессы.
УВТ не проводят при наличии неврологических, инфекционных, онкологических, сердечных, соматических заболеваниях, сахарном диабете, нарушении свертываемости крови. Не назначают ударно-волновую терапию беременным, кормящим женщинам и детям до 18 лет.
Эффект от процедуры наблюдается уже после нескольких процедур. Исчезают боли, становится легче ходить. Но полностью убрать выступающую косточку при помощи одной процедуры УВТ нельзя. Врач может прописать не менее 5-7 сеансов. В зависимости от стадии заболевания назначается и порядок проведения процедур. Некоторым людям назначают ежедневные сеансы, другим будет достаточно одной процедуры в неделю. Результат лечения УВТ держится в течение длительного периода.
Хирургическое лечение
При средней и тяжелой степени вальгусной деформации большого пальца стопы назначают оперативное лечение.
Для устранения патологии разработано множество методик, с помощью которых добиваются следующих целей:
- устраняют бурсит первого пальца стопы;
- уравновешивают мышцы, располагающейся вокруг поврежденного сустава для предотвращения рецидива заболевания;
- проводят реконструкцию костей большого пальца.
Если деформация не сильно выражена, проводится удаление нароста на суставной сумке через небольшой разрез. После операции человеку требуется реабилитация, с обязательным ношением бандажа или обуви с деревянной подошвой, использованием корректоров стопы, проведении физиотерапии (не менее 6 процедур).
В настоящее время при вальгусной деформации большого пальца стопы проводят следующие операции:
- Малоинвазивная коррекция деформации.
С двух сторон большого пальца делаются небольшие разрезы, через которые с помощью миниатюрных фрезов выравнивают положение плюсной кости и фаланги пальца.
- Шеврон-остеотомия.
Операция выполняется при угле отклонения пальца не более 17 градусов. Нарост иссекают, а фалангу большого пальца фиксируют с помощью винта и титановой проволоки. Через некоторое время конструкцию удаляют.
Операцию проводят, если угол отклонения большого пальца составляет 18-40 градусов. Во время вмешательства с помощью мануального воздействия исправляют положение плюсной кости, а затем фиксируют ее двумя титановыми винтами.
Выпирающая косточка большого пальца стопы – это не только эстетически некрасиво, но и доставляет множество неудобств при ходьбе. Непролеченное заболевание приводит к осложнениям в работе всего опорно-двигательного аппарата. Поэтому не следует все пускать на самотек и обратиться к ортопеду при появлении первых признаков деформации.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Деформация большого пальца стопы
Деформация большого пальца стопы наблюдается при Hallux valgus, подагре, артрозе I плюснефалангового сустава, ригидном первом пальце, прогрессирующей оссифицирующей дисплазии. В последнем случае имеет врожденный характер, в остальных вызывается изменением угла между плюсневой костью и основной фалангой, костными разрастаниями, отеком и воспалением. Причину патологии устанавливают по данным опроса, физикального обследования, рентгенографии, плантографии, лабораторных анализов. До уточнения диагноза иногда возможно применение анальгетиков и НПВС.
- Почему возникает деформация большого пальца стопы
- Hallux valgus
Почему возникает деформация большого пальца стопы
Hallux valgus
Вальгусное искривление – самая известная и самая широко распространенная причина деформации I пальца стопы. Обусловлена слабостью связок стопы, сочетается с поперечным плоскостопием. Чаще встречается у женщин среднего и старшего возраста. Большой палец отклоняется кнаружи, в результате между ним и I плюсневой костью образуется угол.
Со временем деформация нередко прогрессирует. Нарушения эстетики стопы усугубляются фиброзными разрастаниями, омозолелостями и сопутствующим артрозоартритом. Второй палец изгибается, становится молоткообразным, накладывается на первый. После длительного пребывания на ногах и в фазе обострения артрозоартрита деформация несколько усугубляется из-за отека мягких тканей.
Артроз 1 плюснефалангового сустава
Остеоартроз развивается после травм, на фоне других заболеваний или из-за анатомических особенностей стопы. Посттравматические артрозы могут диагностироваться в любом возрасте, другие разновидности заболевания чаще выявляются во второй половине жизни. Заметная деформация появляется при продолжительном течении, объясняется образованием остеофитов, сопутствующими фиброзными изменениями мягких тканей.
Ригидный большой палец
Возникает на фоне остеоартроза. Сопровождается нарастающим уменьшением подвижности в 1 плюснефаланговом суставе. На поздних стадиях движения качательные, пациенты испытывают затруднение при ходьбе в любой обуви. Причиной деформации большого пальца являются крупные костные разрастания и воспаление мягких тканей.

Подагра
Поражение сустава большого пальца характерно для подагры. На начальных стадиях деформация возникает в период подагрической атаки. В суставе неожиданно появляются острые, резкие, нестерпимые боли. Пораженная область опухает, кожа над ней становится горячей, ярко-красной. Через несколько дней все проявления исчезают, форма стопы восстанавливается.
В последующем приступы периодически повторяются. В межприступный период под кожей в основании большого пальца выявляются тофусы – безболезненные узелки размером до 2 см. Со временем у пациентов может развиваться вторичный деформирующий артроз, деформация в таких случаях становится постоянной.
Прогрессирующая оссифицирующая фибродисплазия
Отличительным признаком этого генетического заболевания является клинодактилия первых пальцев стопы. Пальцы укорочены, из-за вальгусного либо варусного искривления их ось не сов падает с осью стопы. Это редкая разновидность клинодактилии – обычно данная врожденная аномалия поражает мизинцы, а не большие пальцы. Выявление признака позволяет заподозрить фибродисплазию еще до появления других симптомов болезни.
Травмы
Временная деформация возникает при ушибах и переломах. Ушибы характеризуются умеренным отеком, быстро стихающими болями, сохранением функции конечности. Для переломов пальца типична выраженная отечность, синюшность, образование кровоподтеков. При переломах ногтевой фаланги возникают подногтевые гематомы. При повреждениях основной фаланги из-за значительного опухания большой палец напоминает сардельку.
При поражениях пястной кости зона максимального отека и боли локализуются в дистальной части стопы, опухание переходит на палец. Все переломы сопровождаются существенным нарушением функций стопы. Опора на внутреннюю часть ступни и перекат становятся невозможными. При смещении отломков деформация усугубляется укорочением или нарушением оси пальца.
Диагностика
Диагностические мероприятия при деформациях больших пальцев стоп проводят травматологи-ортопеды. При наличии показаний больных направляют на консультацию к ревматологам. План обследования состоит из следующих процедур:
- Опрос. Врач выясняет, когда появилась деформация, были ли другие симптомы, как развивалось заболевание. Изучает семейный и личный анамнез. Определяет факторы, которые могли способствовать развитию патологических изменений.
- Физикальное обследование. Специалист изучает внешний вид стопы, оценивает локальную температуру, подвижность суставов, состояние кожи и мягких тканей, выявляет отек и воспаление, проверяет пульсацию на артериях.
- Рентгенография. На снимках пальца и стопы видны переломы, вальгусное или варусное отклонение пальца. Визуализируются признаки артроза: сужение суставной щели, остеофиты, костные деформации, остеосклероз. При длительном течении подагры просматриваются проявления артрита: остеопороз, разрушение эпифизов.
- Плантография. Рекомендована для выявления и оценки тяжести плоскостопия, особенно – при наличии Hallux valgus. Дополнительно могут проводиться подография и подометрия.
- Лабораторные анализы. У больных подагрой в синовиальной жидкости определяются микрокристаллы уратов натрия, в биоптатах тофусов – кристаллы мочевой кислоты. При подозрении на прогрессирующую оссифицирующую фибродисплазию показан генетический анализ для обнаружения мутаций в гене ACVR1.

Лечение
Первая помощь
Пострадавшим с переломами необходимо обеспечить возвышенное положение стопы. Ногу следует зафиксировать с помощью шины, при переломе без смещения допускается наложение иммобилизующей мягкой повязки. Для уменьшения отека к стопе нужно приложить холод. Для снижения интенсивности болевого синдрома пациентам с травмами и приступом подагры можно дать анальгетик либо НПВС.
Консервативная терапия
При переломах производят репозицию, накладывают гипс. При подагре назначают специальную диету. Терапевтическая тактика при большинстве патологий включает следующие мероприятия:
- Охранительный режим. Пациентам рекомендуют ограничить стояние и ходьбу, использовать удобную обувь. При длительном пребывании на ногах нужно регулярно делать перерывы для разгрузки стоп.
- Ортопедические приспособления. Возможно применение ортопедических стелек, межпальцевых вкладышей, корригирующих шин и других изделий. Некоторым больным показано ношение ортопедической обуви.
- Медикаментозная терапия. Пациентам с интенсивными болями, признаками воспаления назначают НПВС общего и местного действия. Иногда в схему лечения добавляют хондропротекторы. Упорный болевой синдром, резистентный к другим методам лечения, устраняют путем внутрисуставных блокад с глюкокортикоидами.
- Немедикаментозные методики. Эффективны лечебная физкультура, массаж и самомассаж. В ряде случаев состояние больных улучшается после тейпирования.
- Физиотерапия. В число физиотерапевтических методов при деформациях стоп входят лекарственный электрофорез, УФО, лазеротерапия, ультразвук, магнитотерапия, ударно-волновая терапия.
Хирургическое лечение
Для лечения Hallux valgus разработано большое количество оперативных техник: Шеде, Мак-Брайда, шевронная остеотомия, Scarf-остеотомия и другие. Метод выбирается с учетом тяжести патологии, возраста пациента и других факторов. Кроме того, при деформациях первого пальца стопы выполняют следующие вмешательства:
- удаление остеофитов;
- артропластика;
- артродез;
- эндопротезирование.
В послеоперационном периоде назначают анальгетики и антибиотики, рекомендуют ношение обуви Барука. Восстановительные мероприятия осуществляют с первых дней после операции. В последующем советуют носить удобную обувь, использовать ортопедические стельки.
Лечение вальгусной деформации стопы
Оглавление
- Что такое вальгусные деформации?
- Основные виды деформаций
- Причины и симптомы
- Диагностика
- Как проводится терапия?
- Диагностика
Вальгусные деформации встречаются как у детей, так и у взрослых. Такое патологическое изменение большого пальца ноги приводит не только к выраженному дискомфорту, но и эстетическим проблемам. Пациент не только испытывает неприятные ощущения, но и зачастую не может носить открытую обувь. Сегодня такая деформация может быть устранена. Для лечения вальгусной стопы необходимо обращаться к квалифицированным врачам. Они подберут оптимальный метод терапии. При выборе будут учтены как степень деформации, так и наличие у пациентов определенных противопоказаний и общее состояние здоровья.
Что такое вальгусные деформации?
Данная патология большого пальца стопы является одним из наиболее распространенных ортопедических заболеваний. Основным ее признаком является искривление сустава. На ранних стадиях вальгусная деформация (Hallux Valgus) проявляется небольшим наростом. При этом патология развивается достаточно медленно, поэтому диагностировать ее на начальных этапах непросто. При усугублении ситуации пациент уже сталкивается с серьезными проблемами. В их числе как выраженный дискомфорт при ходьбе, так и ряд опасных осложнений, среди которых:
- нарушение кровоснабжения тканей
- артрит и артроз
- острый воспалительный процесс (бурсит)
Основные виды деформаций
Различают несколько степеней патологии:
- Первая степень. Для нее характерно искривление пальца не более чем на 20 градусов и отсутствие болевых ощущений
- Вторая. На этой степени сустав смещается уже на 21–30 градусов. Подвижность пальца при этом не нарушается, а дискомфорт имеет слабовыраженный характер
- Третья. Для этой степени деформации характерен угол искривления более 30 градусов. Нередко пациенты жалуются уже на постоянные боли, которые нарушают привычный образ жизни, не позволяют заниматься спортом, носить привычную обувь и даже просто полноценно передвигаться
- Четвертая. На этой степени сустав смещается более чем на 50 градусов. Пациенты страдают от постоянного образования мозолей, сильной боли и выраженных трудностей с подбором даже специальной обуви
Причины и симптомы
Искривлению пальца могут способствовать сразу несколько факторов.
Основными из них являются:
- плоскостопие
- врожденные патологии
- травмы ног
- разрушение хрящевой ткани на фоне таких процессов, как артрит и артроз
- слабость мышц, которая приводит к патологической подвижности костей
Важно! Ношение неудобной обуви не относится к прямым причинам возникновения заболевания, однако может существенно ускорить его развитие. По этой причине дефект часто диагностируется именно у женщин.
Также к изменениям сустава может привести остеопороз. Еще одной причиной дефекта становятся эндокринные нарушения. Они снижают прочность связок. Это приводит к тому, что связки утрачивают способность удерживать сустав в правильном положении. Усугубляют ситуацию и повышенные нагрузки. Увеличивается риск развития заболевания по мере общего старения организма.
стопа у ребенка и взрослого требует серьезного лечения, так как вызывает выраженный дискомфорт.
Пациенты жалуются на:
- невозможность ношения привычной обуви
- болевой синдром после длительного пребывания в положении стоя
- усталость
- боль, связанную с воспалительным процессом
Зачастую у большого пальца формируется мягкое уплотнение, кожа в области которого отекает и краснеет. Со временем форма конечности существенно меняется, образуется костная мозоль, которая приводит к раздражениям мягких тканей. Боли усиливаются, а подвижность сустава ограничивается. В запущенных случаях патологический процесс может распространиться на все пальцы и привести к серьезным ограничениям в передвижениях.
Диагностика
Лечение вальгусной деформации у детей и взрослых проводят после комплексного обследования. Для постановки предварительного диагноза проводится осмотр стопы и сбор анамнеза. Врач оценивает наличие мозолей и костной шишки, выраженность изменения походки и степень искривления сустава.
В зависимости от внешних проявлений патологии специалистом назначаются следующие методы обследования:
- Рентгенограмма
- УЗИ суставов и связочного аппарата
- Компьютерная томография
- томография
В рамках диагностики удается выявить не только явные изменения, но и скрытые. Также нередко обнаруживаются и истинные причины развития Hallux Valgus.
Как проводится терапия?
Лечение стопы зависит от стадии патологического процесса.
- Остановить развитие заболевания на ранних стадиях можно с помощью специальной ортопедической обуви или стелек. Также проводятся физиотерапевтические процедуры и массажи
- На второй стадии развития деформации к стелькам или обуви добавляют специальные силиконовые вставки, которые размещаются между большим и вторым пальцем. Также пациентам могут назначать специальную шину. Дополнительно проводятся процедуры, направленные на снятие воспалительного процесса. Следует понимать, что консервативное лечение вальгусной деформации пальца зачастую позволяет только лишь отсрочить операцию, но не устранить необходимость в ней. Невозможно удалить изменения с помощью физиотерапии и иных процедур. А ношение ортопедической обуви только лишь снимает дискомфорт и позволяет свободно передвигаться
- При тяжелой стадии деформации консервативные методы становятся полностью неэффективными и не облегчают состояние пациента. Требуется хирургическое вмешательство
Операции для лечения вальгусной деформации
Для устранения Hallux Valgus (шишки на пальце) проводятся следующие виды вмешательств:
- Чрескожная хирургия. Такая операция является малоинвазивной и позволяет удалить небольшую косточку через разрезы маленького размера
- Лазерная шлифовка. Вмешательство также является малоинвазивным и подходит для удаления косточки на ранних этапах формирования
- Реконструкция переднего отдела стопы. Такое вмешательство проводится при запущенной деформации. Операция выполняется открытым способом, подразумевает рассечение мягких тканей, вправление оси пальца и удаление наростов
Проводимые малоинвазивные вмешательства занимают немного времени. Они длятся всего 30–40 минут и не требуют длительной реабилитации. Современная хирургия стопы дает возможность для восстановления полной функциональности сустава и эстетичного внешнего вида конечностей. Пациенту не приходится носить гипс или сталкиваться с проблемами при передвижениях. Отправиться домой он может сразу же.
Важно! Оптимальный метод лечения вальгусной деформации стопы у детей или взрослых подбирается исключительно хирургом. Только врач располагает точными сведениями о состоянии всех внутренних тканей. Лишь он объективно оценивает все показатели здоровья и может выявить противопоказания к определенным вмешательствам.
Преимущества лечения вальгусной деформации в МЕДСИ
- Опытные квалифицированные хирурги. Наши врачи располагают всеми необходимыми навыками и знаниями. Они успешно подбирают методики, которые позволяют сохранить подвижность стопы и обеспечить короткий период реабилитации пациента
- Быстрая диагностика. Подготовка к хирургическому лечению вальгусной стопы возможна в течение суток. За это время пациент сдает анализы и проходит все необходимые обследования (рентгенография, УЗИ, компьютерная и томография)
- Быстрая реабилитация. В стационаре большая часть пациентов находится не более суток. В период восстановления не требуется ношение гипса и использование костылей, что существенно повышает комфорт прооперированных
- Отсутствие возрастных ограничений. Лечение в наших клиниках доступно как для взрослых, так и для детей
- Возможность для реабилитации. Мы располагаем всем необходимым для быстрого восстановления пациентов после любых вмешательств
Если вы планируете лечение вальгусной стопы у ребенка или взрослого, хотите уточнить стоимость и другие особенности, позвоните . Специалист ответит на все вопросы и подберет удобное время для консультации с врачом.
Вальгусная деформация большого пальца стопы причины, симптомы, методы лечения и профилактики
Вальгусная деформация большого пальца стопы — это ортопедическая проблема, которая встречается чаще у женщин после 30-35 лет. Представляет собой изменение расположения фаланги большого пальца по отношению к плюсневой кости ноги. Стопа деформируется, что приводит к нарушениям походки, сильной усталости после ходьбы и косметическому дефекту, а выпирающая косточка мешает носить обувь. Патология появляется вследствие наследственных факторов, травмирования, ожирения, гормональных сбоев, расстройств сосудов и суставов. Вылечить недуг можно консервативными и хирургическими методами.

Симптомы вальгусной деформации большого пальца стопы
Заболевание возможно обнаружить невооружённым глазом по характерным признакам:
- неправильное положение большого пальца — отворачивание его наружу от других;
- постепенное увеличение «шишки» на ступне;
- изменение формы остальных пальцев;
- быстрая утомляемость, усталость ног;
- повышенная отёчность конечностей;
- болевые ощущения при ходьбе;
- боли в суставах голеностопа и костях;
- трудности с выбором обуви;
- образование межпальцевого кератоза.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 15 Декабря 2021 года
Содержание статьи
Причины
В большинстве случаев определить точное происхождение патологии невозможно, но среди распространённых причин значатся:
- наследственная предрасположенность к деформированию опорно-двигательного аппарата;
- врождённая слабость костно-мышечного и связочного аппарата;
- расстройства гормонального фона и обменных процессов в организме;
- болезни эндокринной системы и щитовидной железы;
- ношение неправильной обуви (узкой, неудобной, на высоком каблуке или плоской подошве);
- отсутствие ортопедических стелек при нарушениях строения ноги;
- чрезмерные физические нагрузки и длительное пребывание в положении стоя;
- развитие мозолей и наростов;
- возрастные изменения позвоночника и его сегментов;
- скопления мочевой кислоты в организме;
- неврологические отклонения;
- мышечные заболевания;
- рассеянный склероз;
- гиперподвижность суставов;
- травматические невриты;
- церебральный паралич;
- плоскостопие;
- артриты и артрозы;
- остеопороз;
- остеоартроз;
- остеомиелит;
- подагра;
- бурсит;
- синовит;
- артропатия.
Стадии развития вальгусной деформации большого пальца стопы
Степень развития заболевания зависит от угла между поражённой областью и плюсневой костью. Чем больше градусов между ними, тем тяжелее состояние больного. В медицине различают 4 стадии развития болезни:
- Первая. Выражается в небольшом смещении (до 20 градусов). Сопровождается выпиранием «шишки», покраснением и сухостью кожи на косточке, нарушением функций связочного аппарата. Грозит вывихом, подвывихом, изменением походки.
- Вторая. Угол увеличен до 30-35 градусов. Ноющая интенсивная боль усиливается при ходьбе или нагрузках на ступни. Деформируются фаланги и сухожилия, появляются натоптыши. Для лечения назначают ортезы и корректоры стопы.
- Третья. Отношение к плюсневой кости составляет до 45-50 градусов. Косточка заметно выпирает, появляются острые боли и хрящевые наросты, невозможно носить привычную обувь. Вылечить можно только при помощи операции.
- Четвёртая. Угол смещения кости превышает 50 градусов. Болевой синдром проявляется даже в состоянии покоя. Такая степень грозит не только изменением строения суставного каркаса, но и воспалительными процессами в нижних конечностях.
Разновидности
Вальгусная деформация большого пальца стопы классифицируется по источнику происхождения нарушений. Каждый вид характеризуется индивидуальными причинами, симптомами, осложнениями.
Виды вальгусной деформации большого пальца стопы
- Врождённый. Возникает у младенцев при аномалиях развития плода в утробе или родовых травм, может иметь наследственный характер. Обычно поддаётся лечебной терапии, если вовремя обнаружить выпирающую косточку.
- Приобретённый. Появляется вследствие различных заболеваний и поражений позвоночника, суставов, мышц, нервных волокон, связок, сухожилий, костных и соединительных тканей. Наблюдается у пациентов с остеопорозом, подагрой, артропатией.
- Травматический. Образуется при получении травм (переломов, смещений, вывихов, ушибов), а также при инфекционных и воспалительных процессах в тканях ноги. Возможно развитие болезни после хирургической операции на ступне, пятке или фалангах.
- Статический. Возникает вследствие плоскостопия, статического давления и излишних нагрузок на ногу при ходьбе, спортивных упражнениях, ношении тяжестей, а также у людей с лишним весом и эндокринными расстройствами.
- Паралитический. Чаще развивается как реакция организма на острое прогрессирование остеомиелита, парезов, параличей. Может встречаться у детей с ДЦП или синдромом Дауна. Грозит тяжёлыми абсцессами.
Диагностика
Чтобы диагностировать патологию, необходимо посетить специалиста, который проведёт визуальный осмотр места поражения на наличие «шишки», воспалений, а также для оценивания суставных и сосудистых характеристик, упругости кожи, чувствительности и работоспособности фалангов. После осмотра врач использует инструментальные и лабораторные методы диагностики:
- Общие и биохимические анализы крови на выявление отклонений в кровоснабжении, циркуляции питательных веществ и минералов.
- Рентгенография для изучения и анализа дегенеративных изменений в костно-мышечной системе.
- МРТ и КТ для мониторинга нарушений в мягких и соединительных тканях, а также для оценки развития плоскостопия и других патологий.
- Подометрия и плантография для выявления уровня нагрузки на нижнюю часть ног и анализа продольных сводов ступни.
Поставить точный диагноз можно в сети клиник ЦМРТ с помощью следующих методов:

 История болезни
История болезни