Лечение спондилеза грудного отдела позвоночника
Спондилез – распространенное явление в 21 веке. Это медицинская терминология, обозначающая ряд процессов или отклонений, произошедших в позвоночнике. Спондилез проявляется преимущественно у пожилых людей, но ввиду сильных физических нагрузок, малоподвижного образа жизни или врожденной патологии отклонения в позвоночнике присутствуют даже у детей.
Существует три типа спондилеза: грудной, шейный, поясничный. Названия характеризуют область, в которой возникла проблема. Наименее встречаемым типом считается спондилез грудного отдела позвоночника. Но если такое заболевание возникло, нужно срочно начинать диагностику и приступать к лечению.
Что такое грудной спондилез?
Спондилез грудного отдела характеризуется состоянием, при котором сужается спинномозговой канал, в результате происходит купирование спинного мозга и нервных окончаний. Это очень опасно, ведь при дальнейшем развитии патология приводит к онемению, нарушению координации движений и частичному параличу.
Торакальный спондилез — большая редкость. Чаще встречаются поражения шейного и поясничного отдела. Но стоит опасаться именно заболевания грудного отдела позвоночника. Кроме поражения нервных окончаний может развиться остеофит – костный шип, надавливающий на спинномозговые корешки нервов и провоцирующий беспрестанные болевые ощущения при движении.
Причины возникновения грудного спондилеза
Главной причиной возникновения грудного спондилеза считается возраст. Заболевание диагностируют у людей старше 50 лет. В процессе старения, междупозвоночные диски в грудном отделе изнашиваются, теряют былую устойчивость и часть функционала. На месте повреждения может сформироваться грыжа или остеофит – костный шип. Подобное развитие патологии приводит к масштабной нагрузке на весь организм, провоцирует сильные боли.
Вторая причина – получение сильной травмы. Встречается редко. Даже после сильного перелома деградация позвоночных дисков в грудном отделе происходит не всегда.
Симптоматические проявления
Грудная часть позвоночного столба нагружена менее всего. Часто, причиной развития торакального спондилеза становится повреждения позвоночника в шейном или поясничном отделе. Иногда нужно начать с поиска симптомов других разновидностей спондилеза, чтобы выявить торакальный тип.
Вот некоторые симптомы, встречающиеся при данной болезни:
- нарушение координации движений;
- частые болевые ощущения даже в неподвижном положении;
- ощущение скованности в середине спины;
- немота верхних и нижних конечностей;
- боли в спине сразу после пробуждения;
- дискомфортное ощущение в грудном отделе позвоночника во время движения;
- боль в груди – редкий, но возможный симптом;
- трудности с ходьбой.
Симптомы нельзя назвать специфическими, поэтому нужна тщательная диагностика для установления причины неприятных ощущений.
Диагностика грудного спондилеза
Обращаться нужно к неврологу, нейрохирургу или ортопеду. Можно начать с посещения терапевта, который выпишет направление к нужному специалисту.
Диагностика делится на два этапа: сбор анамнеза и сведений о пациенте и проведение аппаратного обследования. Первую часть проводят сразу на приеме. Врач опрашивает больного, делает заметки, производит визуальный осмотр с целью определить, с каким типом заболевания столкнулся. Если данных не хватает, производится аппаратное обследование.
Чтобы подтвердить диагноз, нужен метод, позволяющий осмотреть визуально пораженную область. Для этих целей используют рентгеноскопию, МРТ или компьютерную томографию. Если деформация присутствует, то на экране устройств она отобразиться.
Как только сбор данных будет совершен, врач составит клиническую картинку и приступит к лечению спондилеза грудного отдела позвоночника.
Способы лечения спондилеза грудного отдела
Лечить спондилез грудного отдела позвоночника можно разными способами. Если проблема не серьезная можно обойтись только консервативными методами, которые не подразумевают прямого врачебного вмешательства – операции. В противоположном случае действие специалистов будут основаны на том, насколько велик риск для пациента.
Консервативные способы
Консервативная методика используется в том случае, если симптоматика болезни «вялая», неинтенсивная, периодичная. Обычно хронический болевой синдром возникает редко, поэтому специалисты ограничиваются смешанной терапией: консервативной и медикаментозной.
Для лечения спондилеза грудного отдела у пациента используются следующие методы:
- Иглоукалывание. Помогает устранить боль и отечность в шейном отделе позвоночника. Небольшие иголки, толщиной с волос человека, распределяются по телу пациента. В зависимости от типа процедуры, иглы подогревают, по ним пропускают электрический ток (под небольшим напряжением) или прокручивают. Результатом процедуры становиться уменьшение болевого синдрома, повышение мобильности.
- Соблюдение постельного режима. Мера, к которой прибегают только в серьезных случаях. Позвоночнику пациента нужно дать длительный отдых, прежде чем приступать к полноценному лечению. Постельный режим длится недолго — от 2 до 3 дней. В противном случае возрастает риск развития тромбоза.
- Фиксирующие корсеты. Кратковременная терапевтическая мера, позволяющая снизить нагрузку на пораженный участок позвоночника, восстановить мобильность междупозвоночного диска и отдохнуть мышцам спины. К сожалению, пользоваться корсетом можно не более 7 дней.
- Мануальная терапия. Без полноценно функционирующей нервной системы не будет здорового тела. Если был поражен нерв, нужно восстановить его как можно скорее для исключения длительного болевого синдрома. При помощи манипуляций руками мануальный терапевт «вправляет» позвонки, расслабляет и увеличивает мобильность двигательного сегмента.
- Улучшение повседневной жизни. Это целая группа методов, направленных на улучшение состояния пациента. Потребуется стабилизация рациона (исключение жареных, жирных, солёных и сладких блюд), в обязательном порядке будет внедрена ежедневная зарядка. Соответственно подразумевается полный отказ от алкогольной продукции.
Все вышеперечисленные методы можно использовать как по отдельности, так и комбинировать их между собой. Лечащий врач будет решать, по своему усмотрению, как поступать в конкретном случае.
Медикаментозная терапия
Неотъемлемой частью консервативного лечения спондилеза грудного отдела позвоночника является медикаментозная терапия. Если задействовать одновременно оба способа, спондилез грудного отдела позвоночника будет вылечен быстро.
Пациенту назначаются следующие препараты:
- Мышечные релаксанты. Снижают нагрузку на мышцы спинного отдела, устраняют спазмы и болевые ощущения.
- Опиоиды. Крайняя мера, назначается только при сильных систематических болях.
- НПВП. Группа противовоспалительных лекарств, предназначенных для снижения воспаления в пораженной области.
Другие лекарственные средства, в частности обезболивающие препараты, назначаются специалистом. Самостоятельно принимать лекарства без ведома врача запрещено.
Другие виды лечения
Кроме консервативной и медикаментозной терапии существует множество других видов лечения спондилеза грудного отдела:
- Физиотерапия. Лечебная, профилактическая и коррекционная мера в одном лице. Для терапии используют ультразвук, электрическую стимуляцию или балансируют холодом и теплом. Процедуры направлены на уменьшение болевых ощущений.
- Спинномозговые инъекции. Прибегают к этому способу достаточно редко, но стоит о нём упомянуть. В фасеточные суставы вводят стероиды и анестетики одновременно, которые подавляют воспалительную реакцию в нервных тканях, что приводит к уменьшению боли и возвращению былой подвижности мышц спины.
- Гидротерапия. Одновременно лечебная и профилактическая процедура. Помогает при нарушении координации движений, сильных болях в грудном отделе позвоночника и ломоте в суставах. Отличие от плавания состоит в том, что больной выполняет определенные манипуляции, находясь в воде. Помогает восстановить дегенеративный позвонок или сустав.
- Тейпинг. Способ, основанный на дальнейшем снижении вероятности новых травм, применяется в качестве реабилитационной меры. При помощи специальной клейкой ленты, которую прикрепляют на спину, врачи сохраняют устойчивость конкретных групп мышц, защищают сухожилия от разрыва и растяжений, фиксируют мягкую ткань.
- Воздействие на мягкие ткани. Может проводиться как до, так и после излечения спондилеза. Если мягкая ткань была поражена, и именно это стало причиной развития болезни, нужно непременно привести её в нормальное состояние, чтобы избежать повторения проблемы в будущем.
Каждый способ направлен на уменьшение болевых проявлений в спине, суставах и мышцах. Как только боль начнет утихать, постепенно вернется подвижность.
Профилактические меры
Лечение спондилеза грудного отдела позвоночника не считается законченным до того момента, пока пациент не прошел профилактику или коррекцию. Спондилез – сложное заболевание, которое может вернуться в любой момент, если своевременно полностью не долечить его. Любой элемент позвоночного столба грудного отдела может деформироваться в самое неподходящее время.
Прежде всего, терапевтический курс должен быть закончен весь, до последней таблетки или процедуры. За время, которое врач определил для проведения лечения травма, ставшая причиной спондилеза, должна быть устранена. Но никто не мешает заниматься определенными профилактическими мерами во время и после терапии.
Вот несколько рекомендаций:
- Отрегулировать рацион. С возрастом, потребление вредной пищи может стать «стартером» для развития спондилеза. Особенно это касается солёных продуктов, ведь соль накапливается в суставах и хрящах, обезвоживает их и делает более хрупкими.
- Привести себя в хорошую физическую форму. Если присутствует лишний вес, желательно избавиться от него, ведь ожирение создает дополнительную нагрузку не только на позвоночный столб, но и на весь организм.
- Продолжать физические упражнения. Если держать мышцы спины в соответствующем состоянии, они будут выступать «опорой» для позвоночника и не дадут разрушиться ему раньше времени.
Несколько месяцев после завершения лечения нужно продолжать наблюдение у специалиста. Если будут замечены изменения, желательно сразу откорректировать их, чтобы незначительная проблема не превратилась в полноценный спондилез. Соответственно, нужно избегать физических нагрузок, силовых упражнений и соблюдать рекомендации врача.
Преимущества MBST-терапии
Среди способов, которые можно считать революционными, особенно выделяется MBST-терапия (ядерная магнитно-резонансная терапия). Её особенность и одновременно преимущества заключаются в воздействии на клетки пациента, которые начинают регенерировать и обновляться.
Методика доработана, используется для лечения спондилеза грудного отдела позвоночника даже при дегенеративных заболеваниях суставов или междупозвоночных дисков в хронической форме. Сегодня ядерная магнитно-резонансная терапия — единственный способ, позволяющий воздействовать на клетки пациента.
Результатом процедуры становиться ослабление болевых ощущений, уменьшение симптоматических проявлений, сращивание раздробленных или деформированных костей. Разрыв мениска, травмы, полученные в результате активной физической или спортивной деятельности, протрузия межпозвонкового диска – всё это можно вылечить, опираясь на MBST-терапию.
Почему MBST – терапия так популярна и пользуется спросом среди пациентов? Методология подразумевает проведение лечения позвоночника без вмешательства хирургов. Для пациента нет никакого риска, у терапии отсутствуют побочные эффекты или осложнения.
Cпондилез позвоночника: причины, симптоматика, способы лечения
На сегодняшний день зарегистрировано большое количество заболеваний и патологий опорно-двигательного аппарата (ОДА), которые протекают достаточно незаметно, но при этом тяжело поддаются лечению и зачастую приводят к необратимым последствиям. К числу таковых относят спондилез.

Спондилез – это хроническое заболевание позвоночника, прогрессирование которого приводит к сильному истончению и значительному изнашиванию тканей межпозвоночного диска, что обуславливает появление грыж и образование остеофитов.
При отсутствии своевременной диагностики и качественного лечения, недуг может привести к сращению позвонков и потери подвижности.
Анатомическое строение позвоночного столба
Позвоночник – это часть скелетной системы человеческого тела, состоящая из позвонков, соединенных между собой большим количеством связок и хрящей. Размеры, а также ряд индивидуальных особенностей структурных элементов скелета человеческого тела определяется отделом, в котором они расположены. Так, выделяют:
шейный – 7 шейных позвонков относительно небольшого размера с отверстиями в поперечных отростках, через которые простилается канал для кровеносных сосудов (артерии и вен);
грудной – 12 позвонков сравнительно большого размера, увеличивающихся по направлению книзу. На поперечных отростках имеются углубления, в которые входят головки ребер, что позволяет ограничить область грудной клетки человеческого тела;
поясничный – 5 массивных позвонков с относительно небольшой дугой;
крестцовый – 5 позвонков, которые с течением времени трансформируются в единую кость (крестец).
Ключевая функция позвоночника – опора и защита человеческого тела. Однако, кроме того выделяют и такие функции, как:
Трансформации строения позвоночника в период естественного взросления организма
Позвоночник новорожденного и взрослого человека несколько отличается между собой рядом особенностей, наиболее яркой среди которых является степень гибкости (в младенчестве имеет избыточную гибкость, что не позволяет держать осанку). Кроме того, по мере взросления человека (с момента рождения до 25 лет), позвоночник претерпевает ряд последовательных изменений:
первый этап (до 7 лет) – в это период наблюдается интенсивный рост, что способствует увеличению объемов и массы тела позвонка и соединительных тканей. Происходит постепенное замещение хряща на кость, дуги срастаются с телом и формируются естественные изгибы ОДА;
второй этап (7-15 лет) – масса позвонков продолжает увеличиваться, формируются ядра окостенения в их теле, которые возникают в толще зоны роста позвонка;
третий этап (15-25 лет) – основательное формирование ядра окостенения, что приводит к ухудшению гибкости и ограничению амплитуды движений. Длина позвоночного столба постепенно сокращается, значительно снижается гибкость и эластичность.
Что такое спондилёз позвоночника
ненормированная нагрузка на ОДА;
Хроническая форма приводит к деформации костных поверхностей, что зачастую протекает в условиях отсутствия выраженной симптоматики, но при этом сопровождается дистрофическими изменениями межпозвоночных дисков.
Диагноз устанавливается на основании инструментальных методов исследования различного типа. Лечение – преимущественно консервативное.
Причины спондилёза позвоночника
Диагностированные случаи, а также критерии клинической картины показывают, что ключевая причина возникновения столь неприятного недуга – нарушение метаболизма, что тесно связано с нерациональностью физических нагрузок или их полнейшим отсутствием. Однако, кроме этого существует также ряд прочих важных и значимых причин, которые важно не выпустить из внимания при диагностике. Рассмотрим их более детально.
Травматизм
Перенесенные травмы ОДА зачастую приводят к костным разрастаниям – формированию остеофитов. Именно это зачастую приводит к спондилезу.
Согласно существующим данным, целостность костной поверхности после перелома восстанавливается с помощью образования костной мозоли, однако, высоки риски, что она не закроет дефект, а образует новый.
Отдельное внимание стоит уделить микротравмам, которые случаются практически незаметно, но при этом влекут за собой вполне серьезные последствия, трудно поддающиеся корректировке.
Нагрузки различной продолжительности
Одна из ключевых функций позвоночника – опорная. Конструкция позвоночного столба и каждого отдельно взятого позвонка сформирована таким образом, что распределяет на себя всю нагрузку, что стало возможным благодаря способности диска растягиваться и уплощаться. По окончании воздействия, хрящевые ткани в норме восстанавливаются в естественное положение и состояние.
В ситуации, когда нагрузка осуществляется длительный временной период, площадь соприкосновения между позвонками заметно увеличивается, что реализуется путем разрастания соединительной ткани. Чем дольше осуществляется негативное влияние, тем выше шансы, что компенсаторная реакция преобразуется в патологическую.
Активизация воспаления
В качестве одной из наиболее вероятных причин спондилеза также выделяют и локальные воспалительные реакции, способные сформировать оптимально благоприятные условия для формирования остеофитов.
Рассматривая уже диагностированные случаи, можно отметить, что патология наблюдается при наличии преимущественно генерализированного процесса (например,ревматоидный артрит или туберкулез).
Стоит отметить, что само по себе заболевание не относится к категории воспалительных, но при этом тесно связан с нарушением кровоснабжения и затрагивает сосуды или прочие мягкие ткани, расположенные в относительной близости к позвоночнику.
Нарушение метаболизма
В основе развития спондилеза лежит преимущественно нарушением обменных процессов, что непременно приводит к недостатку питания в тканях межпозвоночного диска. Все это говорит о том, что даже в ситуации, когда запуску пагубных процессов предшествовала травма, риск метаболических отклонений существует и приводит к дистрофии элементов ОДА.
Нарушения такого типа наблюдаются у пациентов с диабетом, различными степенями ожирения и, конечно, акромегалии (нарушение работы гипофиза).
Недостаток двигательной активности
Такая причина спондилеза, как малая подвижность зачастую недооценивается специалистами, однако, относится к числу наиболее вероятных.
Пагубные процессы дегенеративно-дистрофического типа напрямую связаны с недостатком питания дисков, через которые проходит большое количество сосудов. Длительные физические нагрузки статического типа приводят к повышенному давлению на ткани, а отсутствие разгрузки (подвижности) становится причиной скорого изнашивания диска и формирования остеофитов.
Стадии спондилёза
Специалистами всего мира диагностируется не просто спондилез позвоночника, а его определенную степень, которая определяется набором критериев. Так, на сегодняшний день, принято выделять две большие группы стадии течения патологии:
Рассматривая вопрос с клинической точки зрения, более информативными считаются рентгенологические стадии. Именно они относятся к числу основной информации, которой руководствуется специалист при постановке диагноза. Рассмотрим вопрос более детально.
Рентгенологические стадии
Первая – по результатам рентгенологического исследования четко визуализируется большое количество костных разрастаний, которые ограничены пределами позвонка. Важно отметить, что высота позвонков и межпозвонковых дисков при этом сохраняется неизменной.
Вторая – рентгенологические снимки позволяют выявить наличие остеофитов, которые огибают межпозвоночный диск, выходя за его пределы. Встречаются случаи, когда костные наросты образуют новый сустав.
Третья – остеофиты срастаются в единую скобу и блокируют позвонок, что исключает вероятность движения в выбранном сегменте позвоночного столба и становится причиной сужения канала.
Стадии функциональной недостаточности
Рассматриваемые стадии отражают способность пациента к труду, сохранение его способности выполнять простейшие действия.
Первая – легкая степень изменения физиологических изгибов позвоночника приводит к незначительному ограничению подвижности.
Вторая – патологические изменения ограничивают работоспособность человека, что нередко вынуждает сменить работу. Эта стадия патологии соответствует третьей группе инвалидности.
Третья – формирование костной скобы провоцирует блокировку подвижности, что резко ограничивает трудоспособность человека, что соответствует второй группе инвалидности. В ситуации, когда сращение костей ярко выражено, человек полностью теряет способность к самообслуживанию и получает первую группу инвалидности.
Степени спондилёза позвоночника
Кроме стадий, также выделяют и степени развития патологии хронического типа, каждая из которых способна охарактеризовать общее состояние больного и помогает сформировать представление об особенностях течения патологии.
Выделяют 4 степени течения недуга:
умеренно прогрессирующий с систематическим обострением;
быстро прогрессирующий со стремительным образованием и ростом костных наростов;
молниеносный вариант с резким и острым началом и крайне неблагоприятным течением.
Важно обратить внимание на то, что неосложненная разновидность отличается медленным течением, в редких случаях – умеренно прогрессирующим. Прочие недуги выступают как вторичные, на фоне более тяжелых патологических состояний.
Симптомы спондилёза
Среди симптомов спондилеза выделяют большое количество различных состояний человеческого организма. Принято выделять общую симптоматическую картину, которая предполагает доминирующие или спровоцированные нарушения:
локальная болезненность – неприятные ощущения возникают при поворотах головы, чаще в первые часы после пробуждения;
ограничение подвижности – чувство скованности, обусловленное локальным болевым синдромом, наблюдается в утренние часы после пробуждения, однако, в некоторых случаях (при формировании костной скобы) присутствует постоянно;
перенапряжение мышечного каркаса – симптом обусловлен высокой концентрацией молочной кислоты в мышцах, которая вызывает болезненность и может привести к резкому уплотнению, выбуханию мягких тканей;
обморочное состояние – характерная черта для запущенной стадии. Обмороки кратковременны, в роли из предшественников выступает общее снижение самочувствия, тошнота и слабость.
Шейный спондилёз
Шейный спондилез может быть вызван различными причинами. Встречаются случаи, когда заболевание этого типа прогрессирует бессимптомно.
Симптомы шейного спондилёза
При поражении шейного отдела наблюдаются следующие симптоматические признаки:
периодические или постоянные головные боли – наблюдаются чаще после длительного статического напряжения, может сопровождаться головокружениями и шумом в ушах. Важной характеристикой является развитие симптома с офтальмологической составляющей (туманность, мерцания и пр.);
болезненность в области затылка – провоцируется поворотами головы, что провоцирует растяжение связок и натяжение нервных корешков;
ограничение подвижности шеи – наблюдается в утренние часы, выраженность зависит от обширности зоны поражения;
перенапряжение мышц – компенсаторный спазм, провоцирующий болезненность.
Лечение шейного спондилёза
Ключевое направление лечения – применение консервативных методик, предполагающее комбинацию физиотерапевтических методов, прием медикаментозных препаратов и, конечно, прочих средств.
При отсутствии противопоказаний, для улучшения общего состояния пациента рекомендуется обратиться за помощью к специалисту по мануальной терапии. Не лишним будет посещение ЛФК (лечебной физической культуры), а также прохождение курса рефлексотерапии.
Спондилёз грудного отдела
Достаточно часто в медицинской практике встречается грудной спондилез, который также имеет определенные особенности.
Симптомы спондилёза грудного отдела
Характерными симптомами являются:
болезненность в области пораженного отдела позвоночника – неприятны ощущения, локализованные между лопатками, а также в зоне иннервируемых межреберных нервов, вызванные как перенапряжением мышечного каркаса, грыжами и пр.;
частичная парестезия (потеря чувствительности) – появление онемения, «мурашек», а также покалывания и даже жжения в верхних конечностях и области грудной клетки;
ограничение подвижности – совершение поворотов или наклонов туловища, а также выполнение действий верхними конечностями сильно ограничивается или становится вовсе невозможным;
нарушение работы внутренних органов – появление болей ноющего или давящего характера во внутренних органах, наблюдаются покалывания;
тахипноэ (частое и поверхностное дыхание) – более 20 вдохов за 1 минуту;
нарушение режима сна – постоянные бессонницы, долгое засыпание и невозможность глубокого сна.
Лечение грудного спондилёза
Активно применяется медикаментозная терапия, индивидуально сформированная с учетом особенностей клинической картины конкретного пациента.
В качестве физиотерапевтического лечения может быть назначен массаж, электрофорез, воздействие магнитами/лазером и пр.
Спондилёз поясничного отдела
Поясничный спондилез чаще всего поражает крестцовые позвонки, что говорит о необходимости использовать более точную формулировку диагноза – крестцово-поясничный спондилез.
Симптомы поясничного спондилёза
В качестве проявлений заболевания, локализованного в крестцово-поясничной области, принято выделять следующую симптоматику:
болевые ощущения различной интенсивности – неприятные ощущения сконцентрированы в пояснично-крестцовом отделе, но также могут затрагивать и копчиковую область;
чувство скованности в пояснице – значительно огранивает подвижность позвоночного столба, что негативно отражается на качестве жизни пациента;
частичная или полная потеря чувствительности – симптом такого рода возникает по причине компрессии (сдавливания) нервных волокон и проявляется в онемении, покалывании или даже локальном снижении температуры;
хромота – болезненность во время ходьбы, вынуждающая делать остановки на кратковременные перерывы сопровождается болевым синдромом икроножных мышц и чувством слабости.
Лечение поясничного спондилёза
Реализуется с применением комплексного подхода, включающего в себя различного рода физиотерапевтические процедуры, посещение сеансов массажа, прием медикаментов, а также взаимодействие с мануальным терапевтом и соблюдение общих рекомендаций лечащего специалиста.
Диагностика
При жалобах, указывающих на схожую симптоматику, применяется комплекс диагностических процедур с применением инструментальных методов исследования. Основной метод – рентгенографическое исследование.
По результатам рентгенографического исследования можно эффективно выявить наличие разрастаний костных тканей и определить степень прогрессирования патологии.
Дифференциальный диагноз реализуется с учетом клинико-рентгенологической картины, с учетом вероятности наличия сторонних недугов и максимально точного выявления негативно влияющих факторов.
Общие принципы лечения спондилеза позвоночника
Лечение спондилеза реализуется в амбулаторных условиях. Ключевая цель – предотвращение прогрессирования недуга, устранение воспаления, купирование болевого синдрома и, конечно, укрепление мышечного каркаса пациента.
Особенности медикаментозной терапии
Применение лекарственных препаратов обеспечивает возможность снизить интенсивность прогрессирования патологии разрушительного типа. К числу препаратов, назначаемых пациентам, относят:
НПВС (нестероидные противовоспалительные средства) –
Особо важную роль при лечении спондилеза играют хондропротекторы, использование которых обеспечивает возможность ускорения регенеративных процессов и способствует восстановлению поврежденных тканей. Одним из наиболее часто назначаемых и весьма эффективных препаратов этой группы принято считать Артракам, который может применяться как в лечении, так и в профилактике патологий ОДА.
Массаж и ЛФК
ЛФК и массаж – ключевые лечебно-профилактические средства, способные помочь пациенту улучшить состояние здоровья и справиться с имеющимися проблемами.
Стабильно регулярное, размеренное занятие ЛФК под наблюдением специалиста способствует купированию болей и улучшению кровообращения. Кроме того, работа над состоянием мышечного корсета позволяет сформировать правильные двигательные стереотипы, что исключает вероятность перегрузки пораженного отдела позвоночника.
Хочется чувствовать себя здоровым и полноценно наслаждаться жизнью? Не игнорируйте симптомы патологических нарушений опорно-двигательного аппарата, старайтесь не пренебрегать профилактическими мерами и наслаждайтесь моментами каждого дня, а Артракам поможет поддержать здоровье соединительной ткани и создаст оптимальные условия для ее восполнения!
Деформирующий спондилез грудного отдела позвоночника: что это такое и как лечить
Общие сведения о болезни
Заболевание является хроническим и до конца не лечится, что означает, что современная медицина способна лишь приостановить патологический процесс и избавить человека от симптомов, связанных со спондилезом. Сам по себе недуг представляет собой срастание позвонков, обусловленное разрастанием костной ткани.
В ходе прогрессирования болезни позвоночный столб человека деформируется. Затрагивается именно грудной отдел, даже несмотря на то, что именно он является самым устойчивым к патологическим процессам из-за анатомических особенностей.
Причины появления заболевания
Причин возникновения деформирующего спондилеза грудного отдела позвоночника достаточно много. Часто с таким заболеванием сталкиваются пожилые люди, однако и молодые также болеют спондилезом.
Провоцирующими факторами становятся:
- Чрезмерные физические нагрузки.
- Отсутствие активности как таковой – сидячий образ жизни.
- Воспаления и инфекции, которые были несвоевременно или неправильно вылечены.
- Травматические повреждения позвоночного столба и неправильно восстановившиеся ткани.
- Нарушения метаболизма, из-за которых происходит окостенение позвоночника.
Также деформирующий спондилез грудного отдела может появляться из-за генетической предрасположенности. Если в семье были случаи такого заболевания, существенно возрастает риск его развития. Стоит подробнее рассмотреть каждый из факторов.
Нарушения кровоснабжения
Застойные процессы, провоцируемые постоянным сидением и длительным нахождением в одной позе, ведут к недостаточному питанию межпозвоночных дисков. Вследствие этого из-за недостатка питательных веществ они теряют эластичность, становятся более тонкими и хрупкими.
Естественные процессы, сопровождающие старение организма
С возрастом все структуры организма изнашиваются и хуже выполняют свои функции. Это связано с тем, что ткани перестают обновляться, что не обходит стороной и межпозвоночные диски. В результате их разрушения формируются остеофиты, короткий промежуток времени поддерживающие позвоночник.
Различные нарушения внутренних обменных процессов
Деформирующим спондилезом грудного отдела легко заболеть при:
- сахарном диабете;
- патологиях щитовидной железы;
- ожирении.
В каждом из перечисленных случаев к своему позвоночнику стоит относиться с повышенным вниманием.
Частые физические перегрузки
Приводят к микротравмам и возможному неправильному восстановлению тканей. Стоит помнить, что тяжести нужно поднимать правильно, а после физической работы организму нужно время на восстановление и полноценный отдых.
Травмы
Проявлению симптоматики деф. спондилеза грудного отдела позвоночника способствуют различные травмы:
- вывихи;
- растяжения связок;
- ушибы мягких тканей;
- переломы;
- трещины.
Если вы получили травму спины, немедленно обратитесь к травматологу. Это позволит быть уверенным, что ткани восстановятся правильно.
Характерные симптомы и признаки
Лечение деформирующего спондилеза грудного отдела позвоночника необходимо при выявлении определенной симптоматики и установлении диагноза. Обеспокоиться стоит, если у вас есть один или несколько нижеперечисленных проявлений.
Сильные боли
В грудной клетке постоянно присутствует боль, причем она может напоминать как сердечную, так и быть по характеру как межреберная невралгия. Главное ее отличие – постоянство.
Ограничение нормальной функциональности и подвижности рук
Происходит из-за сдавливания нервной ткани. Это приводит к ощущению слабости в конечностях, а затем и к тому, что их подвижность резко сокращается.
Нарушения чувствительности кожи
Деформирующий спондилез грудного отдела способен приводить к парестезиям – ощущениям покалывания, ползающих по коже «мурашек», иногда появляется чувство жара.
Порядок диагностирования
Когда человек приходит к доктору с жалобами на такого рода симптоматику, врач-невролог направляет его на:
- КТ;
- МРТ;
- рентгенографию.
Патология может диагностироваться и иными методами по усмотрению доктора.
Методы лечения
Лечение деформирующего спондилеза грудного отдела предполагает комбинированный подход. Это значит, что вам пропишут:
- Лекарственные препараты.
- Физиотерапию.
- Лечебную физкультуру и гимнастику.
Вспомогательным средством могут стать различные народные рецепты.
Физиотерапия
Предполагает различные воздействия на пораженную область с целью ее прогревания и устранения болей и дискомфорта. Такие процедуры проводятся только в кабинете специалиста с применением специальной аппаратуры.
Массаж при спондилезе
Симптомы деформирующего спондилеза в грудном отделе позвоночника помогают снять массажные воздействия. Они направлены на улучшение кровотока, снятие спазмов, а также на частичное устранение воспаления и запуск регенерации тканей.
Спондилоартроз – симптомы и лечение
Что такое спондилоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.


Определение болезни. Причины заболевания
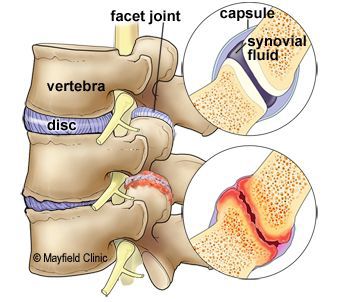
Спондилоартроз (spondylо — позвонок, arthrо — сустав, osis — заболевание) — приобретённое хроническое дистрофическое поражение фасеточных межпозвонковых суставов.
Краткое содержание статьи — в видео:
Одна из основных теорий развития заболевания — неспецифическое воспаление позвонковых структур, которое может развиваться в результате их старения или механического повреждения.
Как правило, возникновению спондилоартроза предшествует ряд причин:
- увеличенная масса тела;
- малоподвижный образ жизни;
- нарушенный обмен веществ в организме;
- чрезмерные физические нагрузки;
- нерациональный двигательный режим;
- врождённые/приобретённые искривления позвоночника.
Кроме того, формированию спондилоартроза могут способствовать системные заболевания:
- инфекционные (туберкулёз, вирусные инфекции);
- дисметаболические (сахарный диабет, ожирение);
- дистрофические (остеохондроз, остеоартроз);
- ревматические (системный ревматоидный артрит, болезнь Бехтерева);
- травматические (трещины, переломы тел позвонков и их отростков);
- редко токсические (воздействие на организм ядохимикатов и радиации).
Спондилоартрозом примерно в равной степени страдают мужчины и женщины преимущественно старше 45 лет. Будучи самостоятельным заболеванием, спондилоартроз может быть следствием таких болезней, как сколиотическая болезнь позвоночника, системное ревматоидное поражение суставов, инфекционные и онкологические заболевания позвоночника и его травматическое поражение. Также спондилоартроз является предшественником дальнейшего поражения межпозвонковых суставов — спондилёза (изнашивание структур позвоночника), грыжи межпозвонкового диска, спондилолистёза (соскальзывание позвонка) и других. [1] [7] [9]
Симптомы спондилоартроза
Одним из главных симптомов и основной причиной обращения за медицинской (или альтернативной) помощью при спондилоартрозе является боль — неприятное сенсорное и эмоциональное ощущение, которое связано с реальным или потенциальным повреждением структур организма (согласно определению Международной ассоциации по изучению боли).
В большинстве случаев болевое ощущение локализуется в повреждённом сегменте позвоночника. При начальной стадии заболевания оно может длиться несколько минут, а на последней стадии при отсутствии квалифицированного лечения бывает практически круглосуточным.
Боль часто вызывается движением в поражённом отделе позвоночника (шейном, грудном, пояснично-крестцовом). По этой причине возникает следующий симптом — ограничение амплитуды движений в позвоночнике. Подвижность в межпозвонковых суставах может также ограничиваться локальным повышенным напряжением мышц и фасций (оболочек), которое возникает в качестве защитного механизма, а также изменениями структуры поражённых межпозвонковых суставов при длительном течении заболевания.
По данным ряда современных медицинских исследований спондилоартроза, у пациентов с длительным течением заболевания (более трёх месяцев) и ежедневными болевыми эпизодами может происходить развитие астено-невротических нарушений (неврастении). Более 80% пациентов, страдающих от спондилоартроза более года, имеют тревожно-депрессивные состояния различной степени выраженности. Поэтому для составления наиболее действенной программы реабилитации необходимо подтверждение психо-неврологических симптомов.
Нередко пациенты со спондилоартрозом отмечают утреннюю напряжённость, скованность в повреждённом отделе позвоночника, которая довольно быстро уменьшается самостоятельно или после лёгкой разминки. [1] [7] [8] [9]
Патогенез спондилоартроза
Патогенез спондилоартроза во многом схож с механизмом развития артроза в периферических суставах опорно-двигательного аппарата.
В результате чрезмерной осевой нагрузки на структуры фасеточных суставов и гипермобильности (повышенной гибкости) возникает нарушение микроциркуляции и диффузии веществ в хрящевой ткани. Следующие за этим дегенерация суставного хряща и синовит приводят к подвывихам в суставах и растягиванию суставной капсулы.
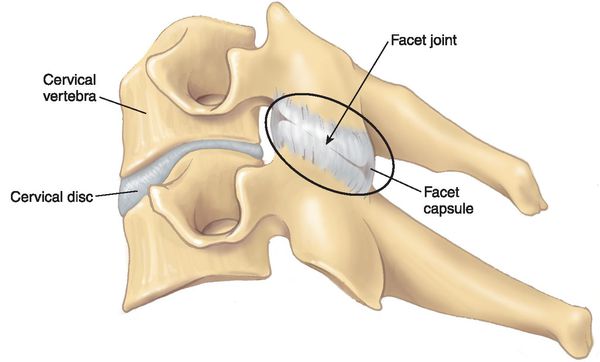
Формирующееся неспецифическое воспаление является причиной ноцицептивных (физиологических) болевых ощущений в поражённых сегментах позвоночника. Последующая неадекватная нагрузка на межпозвонковые суставы и связки может вызывать раздражение менингеальных ветвей спинальных нервов — развивается нейропатический механизм боли.
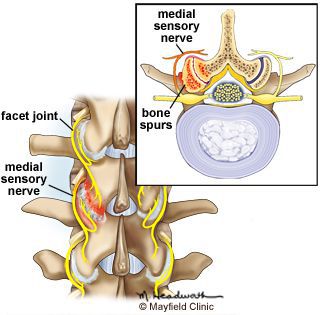
На последующих стадиях заболевания околосуставные зоны кости, подвергающиеся механической перегрузке, образуют костные наросты — остеофиты. Эта защитная реакция организма приводит к ограничению подвижности в межпозвонковых и ограничению нагрузки на фасеточные суставы.
Продолжающееся разрастание костных наростов в участках поражённых межпозвонковых суставов в завершающей стадии спондилоартроза приводит к анкилозу (неподвижности сустава) и постепенно развивающемуся стенозу позвоночного канала со сдавлением прилегающих сосудов, спинного мозга и его корешков. [1] [3] [4] [6] [7]
Классификация и стадии развития спондилоартроза
В зависимости от уровня локализации различают:
- шейный спондилоартроз;
- грудной спондилоартроз;
- пояснично-крестцовый спондилоартроз;
- полисегментарный спондилоартроз (при поражении нескольких отделов позвоночника).
Существуют различные виды течения спондилоартроза:
- унковертебральный — поражаются остистые отростки шейных позвонков (ункусы);
- дугоотростчатый — поражение локализуется в дугоотростчатых суставах грудного отдела позвоночника и местах соединения позвонков с рёбрами;
- деформирующий — изменение формы позвонков разрастающимися остеофитами;
- дегенеративный — разрушение межпозвонковых суставов и структуры межпозвонковых дисков;
- анкилозирующий — характерен для ревматического поражения позвоночника и периферических суставов при болезни Бехтерева;
- диспластический — значительное изменение формы строения межпозвонковых суставов.
Клинические стадии спондилоартроза:
- I стадия — болевые ощущения отсутствуют, происходит незначительное нарушение в паравертебральных связках, снижается эластичность диска;
- II стадия — поражаются фиброзные кольца межпозвонковых дисков, проявляется слабовыраженный болевой синдром, лёгкая скованность в мышцах, незначительное ограничение подвижности;
- III стадия — начинается рост остеофитов, появляется неспецифическое воспаление, поражаются связочный аппарат и костная поверхность межпозвонкового сустава;
- IV стадия — происходят значительные структурные изменения в суставах позвоночника, вплоть до анкилоза и спондилёза, нарушается сосудистая циркуляция и иннервация поражённого паравертебрального сегмента.
Осложнения спондилоартроза
При отсутствии своевременного и правильного лечения осложнения спондилоартроза могут быть представлены:
- хроническим болевым синдромом, значительно снижающим качество жизни пациента и приводящим к развитию психоэмоциональных нарушений (тревожность, депрессия);
- значительным ограничением, вплоть до отсутствия подвижности в поражённых сегментах позвоночника, и, как следствие, изменением стереотипа ходьбы, невозможностью длительного пребывания в положении сидя и стоя;
- нарушением невральных структур (спинномозговых корешков, спинного мозга) с развитием моторных, сенсорных и смешанных нарушений в зависимости от уровня повреждения;
- невозможностью выполнения привычных бытовых и профессиональных нагрузок, приводящей к ивалидизации.
Осложнения длительно текущего спондилоартроза шейного отдела позвоночника могут быть представлены также вестибулярными нарушениями — преимущественно вертиго (голокружением) и атаксией (расстройством координации движений). Они возникают вследствие механического сдавления позвоночной артерии в результате унковертебрального спондилоартроза.
При хроническом спондилоартрозе поясничного отдела позвоночника может развиваться нестабильность позвонков, которая способна привести к спондилолистезу с ирритацией (раздражением) или компрессией прилежащих спинномозговых корешков. Это, в свою очередь, может вызвать распространение болевого синдрома в нижние конечности. [3] [7] [9]
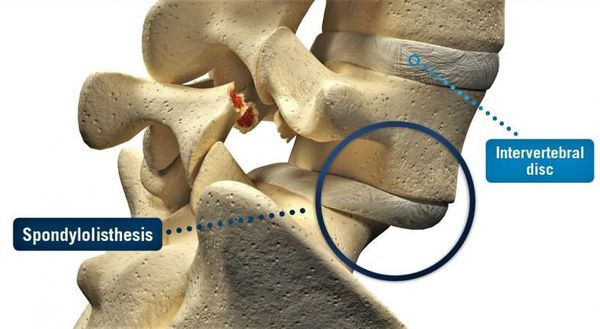
Диагностика спондилоартроза
Объективная диагностика осуществляется методами визуализации (рентгенографией, магнитно-резонансной и компьютерной томографией), которые подбираются индивидуально с акцентом на поражённый отдел позвоночника:
- при поражении шейного отдела с сосудистыми нарушениями проводится ультразвуковая диагностика сосудов шеи и магнитно-резонансная томография сосудов с контрастированием;
- при симптомах поражения невральных структур для выявления уровня и степени поражения назначается электромиография (стимуляционная или игольчатая).
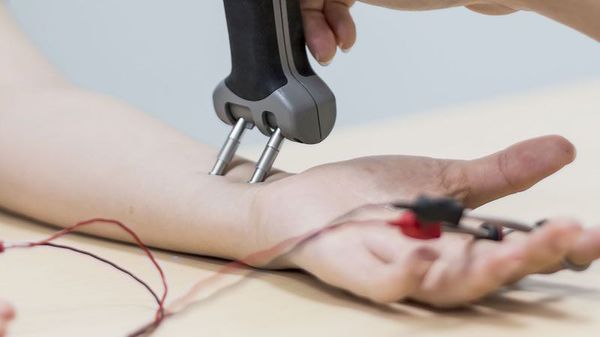
Для определения выраженности воспалительного процесса исследуется общий анализ крови с оценкой факторов ревматического поражения (при подозрении на системность заболевания).
Неотъемлемой клинической диагностикой является сбор жалоб и анамнеза, проведение стандартного неврологического осмотра и мануального обследования позвоночника.
Симптомы спондилоартроза, как правило, слабо выражены или вообще отсутствуют на ранних стадиях заболевания и максимальны при выраженных структурных нарушениях. В зависимости от уровня поражения позвоночника могут появляться дополнительные симптомы, связанные с поражением прилегающих анатомических структур.
Так, при длительно текущем спондилоартрозе шейного отдела позвоночника пациент может жаловаться на появляющиеся сосудистые нарушения (головокружение, неустойчивая походка), связанные со сдавлением позвоночных артерий. Компрессия шейных корешков спинного мозга сопровождается иррадиирующей болью в область иннервируемого участка верхней конечности и возможных моторных, сенсорных и вегетативных нарушений.
Симптомы спондилоартроза в грудном отделе позвоночника беспокоят пациентов в меньшей степени ввиду ограниченной подвижности данных сегментов. Болевое ощущение иногда может распространяться вдоль рёберной дуги, имитируя боль в сердце, поджелудочной железе, печени или желчном пузыре.
В пояснично-крестцовом отделе позвоночника — наиболее распространенное место развития спондилоартроза — болевой синдром может локализоваться в области поясницы, ягодиц, верхней трети бёдер, а при повреждении спинномозговых корешков иррадиировать в нижнюю конечность. [1] [3] [7] [9]
Лечение спондилоартроза
Симптоматическое лечение спондилоартроза заключается в избавлении пациента от основного страдания — болевого синдрома. При ноцицептивной боли назначаются нестероидные противовоспалительные препараты (НПВП), которые также будут устранять имеющееся неспецифическое воспаление. Современные исследования подтверждают примерно равную эффективность селективных ЦОГ-2 НПВП при соразмерных дозировках и продолжительном применении. В связи с этим стоит отдать предпочтение менее гастро- и кардиотоксичным препаратам (Celecoxib, Meloxicam, Nimesulide).
При нейропатической боли используются антиконвульсанты (Gabapentin, Pregabalin), ингибиторы обратного захвата серотонина и норадреналина (Venlafaxine, Duloxetine), трициклические антидепрессанты (Amitriptyline, Imipramine) и анальгетики центрального действия — “миорелаксанты” (Baclofen, Tolperisone, Benzodiazepines). В случае лёгкого и умеренного ноцицептивного болевого синдрома при спондилоартрозе не стоит забывать об эффективности селективных ЦОГ-3 препаратов (Аcidum acetylsalicylicum, Acetaminophen). Устойчивый выраженный болевой синдром требует назначения опиоидных препаратов (Tramadol, Codeine).
Эффективной является локальная инфильтрационная анестезия местными анестетиками (Novocaine, Lidocaine) в сочетании с глюкокортикостероидами (Betamethasone, Dexamethasone) болезненных мышечных уплотнений и триггерных точек паравертебральных мышц поражённого спондилоартрозом отдела позвоночника.
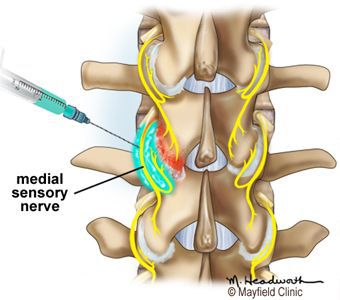
В доступной для изучения научной медицинской литературе нет данных об исследованиях применения хондропротекторов при спондилоартрозе. Поэтому целесообразность использования этой группы препаратов при данном заболевании сомнительна.
Немедикаментозное лечение при спондилоартрозе направлено на:
- снятие миофасциального спазма (мануальная терапия и чрескожная электронейростимуляция);
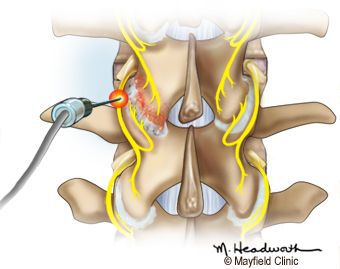
- поддержание и восстановление подвижности поражённых суставов (мануальная терапия и лечебная физкультура).
При сопутствующих тревожных и депрессивных расстройствах, развивающихся при длительно текущем болевом синдроме, эффективны психотерапевтические методики (индивидуальная и групповая когнитивно-поведенческая терапия).[reference:] [4] [5] [8] [9]
Прогноз. Профилактика
Прогноз заболевания зависит от его выявленной формы и стадии. На более ранних этапах поражения возможно значительное восстановление двигательных функций межпозвонковых суставов и купирование болевого синдрома. IV стадия считается необратимой, поэтому главной задачей в данном случае является остановка дальнейшего структурного разрушения и формирование приспособительных механизмов функционирования для поддержания трудоспособности и бытовой активности пациента.
Профилактика спондилоартроза, прежде всего, заключается в:
- проведении регулярного медицинского обследования позвоночника;
- поддержании физиологичной массы тела;
- рациональном профессиональном и бытовом двигательном режиме;
- устранении физических перегрузок (в том числе спортивных);
- регулярной физической активности (адекватных фитнес-программах с инструктором);
- своевременном квалифицированном лечении воспалительных заболеваний.
Питание при спондилоартрозе, равно как и при большинстве других заболеваний, должно быть сбалансированным, максимально натуральным. Поскольку большинство людей, страдающих спондилоартрозом, имеют лишнюю массу тела, пересмотр пищевых предпочтений должен быть направлен на менее калорийные продукты. В целом необходимо помнить о довольно простом правиле всех диетических программ по снижению массы тела: количество затраченной энергии должно быть больше количества потребляемой энергии.
Распространённая рекомендация многих специалистов “следить за осанкой” при данном заболевании безусловно имеет право на существование, однако практическая эффективность такой рекомендации зачастую сведена к нулю. Даже условно здоровый человек не способен в течение дня наблюдать за своим положением спины ввиду многочисленных профессиональных и бытовых отвлекающих причин. Тем более не сможет следить за осанкой пациент со спондилоартрозом, так как он стремится принять наиболее безболезненную позу.
Формирование наиболее физиологичной осанки происходит при регулярном выполнении лечебной физкультуры (фитнес-реабилитации) с квалифицированным инструктором в течение не менее шести месяцев. За этот период формируется наиболее адекватный паравертебральный мышечный тонус, позволяющий придать позвоночнику максимально физиологическое положение без контроля внимания.

Программы фитнес-реабилитации должны быть неотъемлемой частью лечения пациентов со спондилоартрозом. Под контролем лечащего врача подбирается индивидуальный комплекс лечебных упражнений с учётом стадии заболевания и общего состояния пациента. Раннее начало коррекции двигательных нарушений и обучение правильному двигательному стереотипу способствует более быстрому восстановлению трудоспособности. [1] [7] [9]
Лечение спондилоартроза: современный подход и эффективные методы
Спондилоартроз представляет собой хронически прогрессирующее дегенеративное заболевание, которое поражает фасеточные, или дугоотростчатые суставы позвоночника. В патологический процесс вовлекаются все структуры – костная и хрящевая ткань, суставная капсула, мышечно-связочный аппарат.

Спондилоартроз – это разновидность артроза. Он развивается на фоне дегенеративно-дистрофических изменений, когда естественный процесс старения отягощается негативными факторами. Ключевое значение в зарождении патологии имеет систематическая перегрузка позвоночного столба, связанная с тяжелым трудом, интенсивными спортивными тренировками, врожденными и приобретенными дефектами позвонков. Наиболее часто поражается шейный отдел и поясница.
Симптомы спондилоартроза
Боль – это главный признак поражения суставных отростков позвонков. На ранних стадиях она носит периодический, волнообразный характер и беспокоит в основном при движениях. В состоянии покоя болезненные ощущения снижаются или пропадают совсем.
Болевой синдром чувствуется только в поврежденной области и не имеет тенденции к распространению. В руки и ноги он не отдает, как при остеохондрозе и межпозвоночных грыжах . Не бывает и онемения, нарушений чувствительности.
Спондилоартроз 2 степени сопровождается скованностью, ограничением подвижности по утрам. Она длится порядка получаса и постепенно проходит.
При отсутствии лечения симптоматика становится крайне тяжелой. Появляется выраженная сутулость из-за смещения позвонков, боли и двигательный дискомфорт усиливаются.

Осложнения включают компрессию нервных корешков, что проявляется острыми, жгучими болями, которые иррадиируют – отдают – в разные отделы спины и конечности. Следствием хронизации процесса может быть также стеноз позвоночного канала.
К какому врачу обращаться
Диагностику и лечение спондилоартроза проводят неврологи , травматологи-ортопеды, вертебрологи, ревматологи и терапевты.
Что входит в обследование
Диагноз выставляется на основании физикального осмотра и данных рентгена, МРТ и/или КТ. Чтобы выявить воспаление фасеточных суставов, проводят радиоизотопное сканирование позвоночника.
С целью исключить развитие синдрома позвоночной артерии при шейном спондилоартрозе делают МРТ или КТ сосудов головного мозга, а также дуплексное УЗИ-сканирование артерий головы и шеи.
В отдельных случаях выполняют диагностические блокады с Новокаином и стероидами. Уменьшение или исчезновение болей после процедуры явно свидетельствует о наличии спондилоартроза.
Виды лечения спондилоартроза
Выбор метода лечения зависит от стадии заболевания, но начинают всегда со снятия острых симптомов. Основными задачами терапии являются купирование боли, разгрузка позвоночника и остановка дальнейшего прогресса болезни.
Фармакологический
Нестероидные противовоспалительные средства (НПВС) назначают максимально коротким курсом для устранения болевого синдрома и воспаления. Препараты выбора Диклофенак, Индометацин, Ибупрофен, Кетопрофен и их производные.
Важно! При сохранении болей переходят на селективные НПВС, менее токсичные для организма – Мелоксикам, Целекоксиб, Нимесил.
Стойкий болевой синдром купируют с помощью стероидных препаратов. Если НПВС не помогают, то их заменяют на один из следующих препаратов:
- Дипроспан;
- Гидрокортизон;
- Дексаметазон.
Они наиболее эффективны в форме внутримышечных инъекций.

В особо тяжелых случаях назначаются цитостатики (Метотрексат) и иммуносупрессоры (Лефлуномид), Сульфасалазин.
Если наблюдаются выраженные спазмы мышц, используются миорелаксанты – Сирдалуд, Мидокалм, Баклофен.
Немедикаментозный
После снятия сильной боли, которую вызывает спондилоартроз, лечение продолжается немедикаментозными способами. В него входит физиолечение, сеансы мануальной терапии и лечебная гимнастика. Наиболее действенными физиопроцедурами являются:
- фонофорез с Гидрокортизоном;
- ионогальванизация с местными анестетиками – Лидокаином, Новокаином;
- магнит;
- СМТ-терапия (синусоидально модулированные токи).
С помощью мануальных приемов повышается объем движений позвоночника за счет расслабления спазмированных мышц и оптимизации нагрузки. Ручные техники мануальной терапии позволяют свести к минимуму отрицательные последствия патологии – болезненность, скованность в теле. После курсового посещения процедур значительно улучшается осанка./p>

Лечебные упражнения помогают скорректировать двигательный стереотип и укрепить мышцы спины. Благодаря регулярному выполнению физкультурного комплекса повышается общий тонус организма.
Хирургический
Оперативное вмешательство проводится, если консервативные методы не дают результатов. Суть операции заключается в установке специальной конструкции между остистыми отростками поврежденных позвонков.
После внедрения имплантата позвоночно-двигательный сегмент испытывает меньшую нагрузку, позвоночные связки и задние отделы межпозвоночного диска растягиваются. В итоге расширяются фораминальные отверстия для выхода нервных корешков и сам спинномозговой канал.
Профилактика
Профилактических мер, которые гарантировали бы стопроцентное предотвращение болезни, нет. Минимизировать риск развития спондилоартроза можно посредством укрепления мышечного каркаса спины и исключения физических перегрузок.
Рекомендуется также соблюдение диеты для поддержания нормального веса, употребление достаточного количества витаминов и микроэлементов, занятия ЛФК.
Лечение спондилоартроза позвоночника успешно проводится в нашем центре. Здесь вы сможете пройти все необходимые процедуры в соответствии с вашим диагнозом. Консультации проводят специалисты высокого уровня, поэтому во время визита пациенты чувствуют себя максимально комфортно. К вашим услугам современное оборудование , позволяющее выполнять даже сложные манипуляции.
Записывайтесь на прием по телефону +375 29 628 85 82
Кроме высокопрофессионального и качественного лечения нашими специалистами разработан комплекс реабилитационных мероприятий и рекомендаций, позволяющих пациентам вернуться к здоровому образу жизни.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника
Спондилоартроз – известное и распространенное заболевание поясничного отдела позвоночника. Преимущественно, патология пояснично-крестцового отдела развивается у людей, старше 50-55 лет, но иногда возникает у лиц, занимающихся тяжким физическим трудом, испытывающих трудности с лишним весом или получивших травму позвоночного столба.
Спондилоартроз поясничной области позвоночника поражает суставы, соединяющие позвонки. Из всех разновидностей, данное заболевание считается вполне безопасным, но только в начале своего развития. Последующее прогрессирование патологии приводит к проблемам с передвижениями, может вызвать онемение отдельных участков поясничного отдела и другие осложнения.
Причины спондилоартроза
Главная причина спондилоартроза в поясничном отделе — старение. Фасеточные суставы в позвоночнике изнашиваются, слабеют, что приводит к образованию симптомов остеоартрита.
Вызвать заболевание может ряд других причин:
- травмы, растяжения суставов в поясничном отделе;
- процесс разрушения межпозвонковых дисков, уменьшается расстояние между ними, увеличивается риск возникновения остеофитов;
- экстензия (движение туловища назад) создает высокое давление на сустав, что также может деформировать его;
- серьезная травма позвоночника и, в особенности, поясничного отдела может вызвать спондилоартроз;
- врожденная предрасположенность, унаследование заболевания у кого-то из родителей или дальних родственников может являться причиной спондилоартроза;
- постоянные нагрузки на позвоночник, ношение тяжестей или занятия силовыми видами спорта.
Все эти причины могут стать провокаторами болезни.
Симптоматические проявления
Симптоматические признаки будут возникать в зависимости от того, какой элемент позвоночника в поясничной области был поврежден. На агрессивность и частотность симптомов также влияет состояние нервных окончаний в пораженном отделе.
Симптомы периодичны, непостоянны, варьируются от незначительных признаков до тяжелых. У пациента могут присутствовать следующие проявления спондилоартроза:
- болевые ощущения в пояснице — частый симптом. Дискомфорт распространяется на седалищный отдел, может затрагивать нижние конечности;
- частые спазмы в мышцах, приводящие к необходимости сменить позу;
- ограниченность в подвижности, пациент не может разогнуться или наклонить туловище в сторону, в некоторых случаях занятие вертикального положения вызывает массу трудностей;
- отсутствие прежней координации движений, больной может оступаться;
- сидение провоцирует меньше болевых ощущений, чем лежание;
- искривление позвоночника в поясничном отделе, возникновение лордоза;
- присутствие стенозоподобной симптоматики;
- скованные ощущения, особенно после длительного сна или нахождения в неподвижном состоянии, спина постоянно напряжена;
- боль после занятия физической деятельностью, переноса тяжестей;
- повышенная отечность в области дегенерировавших фасеточных суставов.
Симптомы нельзя назвать специфичными. Большинство заболеваний, связанных с поражением позвоночного столба, обладают схожими признаками.
Диагностика
Если болевые или дискомфортные ощущения в спине продолжаются свыше 14 дней и приобретают хронический характер, нужно посетить больницу для проведения диагностики.
Этап диагностирования делится на две части: сбор анамнеза и инструментальное обследование. Первая часть нужна врачу для того, чтобы иметь представление о том, с чем предстоит столкнуться, вторая – составление клинической картины.
Полностью изучается история болезни больного, собираются воедино присутствующие симптомы, агрессивность и частотность болей. Врачу важно знать, когда негативные признаки впервые проявились, чтобы исключить неподходящие заболевания.
Специалист будет изучать не только пациента, но и его семью. Спондилоартроз – патология, передающаяся наследственным путём, не обязательно от родителей. Проблемы со спиной могли быть у более дальних родственников.
После устного опроса следует визуальный осмотр. Врач дает оценку состояния пациента на текущий момент, изучает нервную проводимость, подвижность суставов. Осмотр не позволяет установить точный диагноз, но дает возможность исключить посторонние болезни.
Инструментальная диагностика
После устного опроса и физического осмотра следует черёд инструментальной диагностики. Для изучения используются следующие методы:
- Рентген. Позволяет установить наличие повреждений позвоночного столба, присутствие злокачественных новообразований – остеофитов. Если травма есть, врач оценит её масштабность и примет срочные меры.
- ПЭТ. Полное сканирование костей с целью исключения возможных воспалительных реакций, злокачественной опухоли и инфекционных заболеваний.
- КТ. Нужно для оценки состояния спинального канала и окружающих его структур.
- МРТ. Позволяет увидеть морфологическую картину спинного мозга, оценить состояние нервных окончаний, позвонков и самого позвоночного столба.
Все эти меры необязательны. ПЭТ, КТ и МРТ – вспомогательная инструментальная диагностика, которая нужна для составления правдивой клинической картины. Симптомы спондилоартроза пояснично-крестцового отдела сильно схожи с другими заболеваниями, поэтому врач должен быть уверен, что ставит правильный диагноз.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника
Терапия спондилоартроза пояснично-крестцового отдела ставит одновременно несколько целей:
- устранение негативной симптоматики, уменьшение агрессивности болевых ощущений и скованности в пораженном участке спины;
- замедление процесса патологического разрушения или видоизменения суставов и костей.
Врачи предпочитают использовать консервативные методы без прямого вмешательства специалистов. Но если симптомы обостряются, патологические процессы продолжают развиваться, у врачей не остается другого выбора.
Но, в большинстве случаев, для лечения спондилоартроза пояснично-крестцового отдела достаточно только консервативной терапии. Вот несколько наиболее популярных способов:
- Лечебная физическая культура (ЛФК). Ряд упражнений, направленных на укрепление мышц в поясничной области. Если натренировать мышечную структуру, возрастет устойчивость позвоночника, уменьшится нагрузка на него.
- Уменьшение массы тела. Ожирение – одна из причин развития спондилоартроза пояснично-крестцового отдела. Большая масса тела нагружает позвоночник в 3-4 раза больше, чем обычно. Бороться с этой проблемой можно разными способами: диетой и физическими упражнениями, выполнение которых должен контролировать специалист.
- Лечение спондилоартроза пояснично-крестцового отдела позвоночника медикаментами. Используется несколько групп лекарственных средств: противовоспалительные, обезболивающие, от отёков. Каждый препарат назначается с целью уменьшения болевых ощущений и подавления чувства скованности в поясничном отделе.
- Использование тепла и холода. При помощи тепла расслабляется мышечная структура, что удобно и эффективно во время физических упражнений. Холод помогает устранить боль, снизить воспалительную реакцию.
- Мануальная терапия. Очень востребованный способ, основанный на специальных манипуляциях в пояснично-крестцовом отделе позвоночника. Конечно, полностью восстановить пораженный участок не удастся, но можно откорректировать структуру позвоночного столба, что положительно повлияет на мобильность.
- Массаж. Помогает расслабить мышцы, снизить нагрузку на них. Если симптомы патологии не вошли в острую форму, проводить процедуру можно самостоятельно, но после консультации у врача. Частый массаж запрещен.
Для лечения спондилоартроза пояснично-крестцового отдела позвоночника используют и другие методы: иглоукалывание, магнитную терапию, эпидуральные инъекции, слабый ток. Все вышеперечисленные способы не опасны для здоровья человека, обладают минимальным количеством побочных эффектов и противопоказаний, что делает их незаменимыми при патологии позвоночного столба.
Возможные осложнения
Спондилоартроз часто вызывает различные осложнения, но они имеют кратковременный характер и проходят во время терапии. Но продолжительные дегенеративные изменения ведут к стенозу позвоночнику, который опасен купирование спинного мозга и нервных окончаний. В будущем это обернется параличом или частичным онемением некоторых частей спины.
Самостоятельная помощь
Если нет времени на посещение больницы или болевые ощущения не дают туда добраться, можно попробовать оказать себе помощь самостоятельно. Делать это нужно с осторожностью, чтобы не спровоцировать ухудшение ситуации.
Используются следующие советы:
- Спать с подушкой между ног. Уменьшает количество и агрессивность болей.
- Использовать попеременно тепло и холод в пораженной поясничной области.
- Не поднимать тяжелые предметы, исключить возможные физические нагрузки.
- Приобрести ортопедическую подушку и матрас. Специальные предметы помогают держать позвоночник в тонусе, снижают нагрузку на мышцы.
- Придерживаться диеты. Лишняя масса – прямой провокатор спондилоартроза.
Эти меры всего лишь временны, они не являются прямой терапией заболевания. Если ситуация начнет резко ухудшаться, нужно сразу же посетить больницу или вызвать скорую помощь на дом.
Возможные прогнозы
При спондилоартрозе пояснично-крестцового отдела позвоночника почти всегда положительные прогнозы. Болезнь не считается неизлечимой, при своевременно оказанной помощи можно выздороветь за 6-8 месяцев.
Согласно врачебной статистике, у 70% пациентов всегда положительная реакция на консервативную терапию. Спустя 14-16 дней наблюдаются первые улучшения, снижается частотности боли, повышается мобильность пораженных позвонков. При объединении с медикаментозной терапией успехи наблюдаются гораздо раньше.
У большинства больных отсутствуют какие-либо симптомы спондилоартроза, что затрудняет диагностирование. Признаки могут проявиться позже, но уже в развернутой форме.
У некоторых пациентов развивается стойкая хроническая боль, от которой не спасают болеутоляющие и упражнения. Эти случаи особенные, без прямого врачебного вмешательства можно обойтись очень редко.
Как только первичный симптом спондилоартроза пояснично-крестцового отдела позвоночника дал о себе знать, нужно обращаться в больницу. Если вовремя среагировать, можно подавить заболевание ещё на стадии развития и сохранить состояние позвоночного столба.
Инновационная MBST-терапия является последним словом медицины в лечении спондилоартроза. Эта методика основывается на воздействии на клетки человека, провоцирует их обновление и восстановление.
Метод универсален, может быть назначен как при слабых травмах, так и серьезных повреждениях поясничного отдела. Результатом процедуры становится уменьшение болевых ощущений и симптоматических проявлений в целом, восстановление поврежденных фасеточных суставов или хрящевой ткани, повышение мобильности позвонков.
Почему MBST-терапия настолько востребована? Это неинвазивный, безболезненный и абсолютно безопасный метод, который не требует вмешательства со стороны хирургов.
Лечение спондилоартроза пояснично крестцового отдела позвоночника
Спондилоартроз (остеоартрит) – распространенная патология поясничного отдела позвоночника. Спондилоартроз пояснично-крестцового отдела позвоночника чаще встречается у пожилых людей, но он может также развиться у людей выполняющих тяжелую физическую работу, страдающих ожирением , или у любого, у кого была предыдущая травма позвоночника.
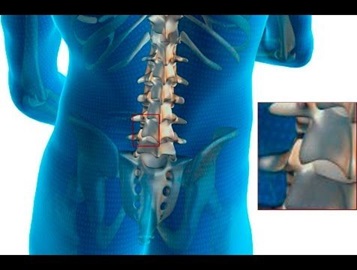
Остеоартрит поясничного отдела позвоночника развивается в суставах, которые соединяют сегменты позвоночника. Каждый позвонок связан с другим позвонком в трех местах. Перед спинным мозгом позвонки разделены спинномозговым диском. За спинным мозгом позвонки связаны двумя небольшими суставами, которые называются фасеточными. Эти суставы вместе с межпозвоночным диском позволяют позвоночнику двигаться и совершать такие движения, как наклон и разгибание или ротация спины .
Лечение спондилоартроза пояснично – крестцового отдела позвоночника может быть как консервативным, так и оперативном, и выбор тактики лечения зависит, в основном, от клинической картины.
Причины

Общими причинами развития остеоартрита фасеточных суставов поясничного отдела позвоночника являются следующие:
- Дегенеративные изменения в суставах и износ суставов с течением времени.
- Дегенерация диска может привести к уменьшению расстояния между позвонками, что будет увеличивать нагрузку на фасеточные суставы, ускоряя износ этих суставов.
- Движения туловища назад (экстензии) могут приводить к давлению на фасеточные суставы, что может привести к дегенеративным изменениям.
- Внезапное падение или травма, такая как авария, на автомобиле, могут привести к повреждению фасеточных суставов, увеличивая и ускоряя износ суставов.
- Генетические факторы могут влиять на вероятность развития дегенеративного заболевания суставов.
- Повторяющиеся стрессовые травмы, такие как подъем или перенос тяжелых предметов, могут вызвать раздражение суставов и развитие дегенерации.
Симптомы
Симптомы спондилоартроза поясничного отдела позвоночника будут зависеть от того, какой именно двигательный сегмент поврежден больше всего и степени воздействия на близлежащие нервные структуры.
Симптомы могут варьироваться от легких, до тяжелых и могут имитировать симптомы патологии диска:
- Боль в спине или радикулярная боль с иррадиацией в ягодицу, в ногу и простирающаяся вниз, позади колена, реже в переднюю части ноги или в стопу.
- Боль и болезненность локализуются на уровне вовлеченного в патологический процесс фасеточного сустава.
- Мышечный спазм и вынужденные изменения в позе.
- Потеря движений, таких как невозможность разгибаться, наклонять туловище в сторону или сохранять вертикальное положение тела в течение длительного периода времени.
- Могут быть нарушения ходьбы и стояния при выраженном патологическом процессе
- Сидение обычно более комфортно.
- Изменение нормальной поясничной кривизны или лордоза.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.
- Боль после избыточной активности и облегчение боли после отдыха.
- Может отмечаться некоторая отечность на уровне патологически измененных фасеточных суставов.
- Мышечная слабость в нижних конечностях или симптомы синдрома конского хвоста при развитии спинального стеноза
Диагностика
Пациент, который чувствует боль или скованность в спине более двух недель, должен обратиться к врачу для проведения физического обследования.
Врач должен оценить историю болезни пациента, изучить симптомы, характеристики боли и функцию суставов, как и когда симптомы начались и как они изменились с течением времени.
Врачу также необходимо выяснить наличие сопутствующей патологии, наличие предыдущего лечения, семейную историю и вредные привычки (например, потребление алкоголя, курение и т. д.),
Физический осмотр. Врачу необходимо провести физический осмотр, чтобы оценить общее состояние здоровья пациента, состояние мышц и костей, нервную проводимость, рефлексы и мобильность суставов позвоночника.
Врачу также необходимо получить информацию о мышечной силе, гибкости и способности пациента выполнять повседневную деятельность, такую ??как ходьба, сгибание и вставание.
Пациенту может потребоваться выполнить некоторые движения, чтобы врач мог понять диапазон движений и определить, какие движения усиливают симптоматику.
Инструментальные методы диагностики
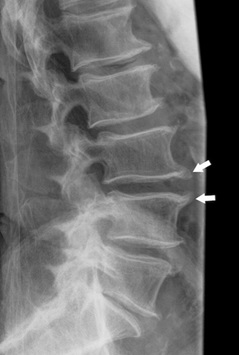
Рентгенография – врач, может назначить рентген для того, чтобы увидеть, есть ли травма суставов позвоночника и насколько он обширна. Рентген может показать потерю хряща, изменения костей и расположение возможных костных разрастаний (остеофитов).
Дополнительные методы диагностики, которые могут потребоваться, чтобы исключить другие причины боли или подтвердить наличие спондилоартроза:
ПЭТ. Сканирование костей используется для того , чтобы исключить воспаление, рак, инфекцию или небольшой перелом.
КТ – сканирование может быть выполнено для более точного измерения степени сужения спинального канала и морфологические изменения окружающих структур.
МРТ. Магнитно-резонансная томография – это метод, который может очень детально морфологическую картину спинного мозга, нервных корешков, межпозвоночных дисков, связок и окружающих тканей.
Лечение
Лечение спондилоартроза пояснично-крестцового отдела позвоночника направлено как на уменьшение симптоматики, так и приостановку прогрессирования патологических процессов в суставах или костях.
Большинство врачей придерживаются консервативного подхода на начальном этапе лечения, и только потом рассматриваются инвазивные варианты, но только в том случае, если симптомы не поддаются консервативной терапии или появляются серьезные неврологические признаки.
Некоторые из наиболее распространенных методов лечения спондилоартроза поясничного отдела позвоночника:

- Физическая терапия (ЛФК) используется для укрепления мышц поясничного отдела позвоночника. Более сильные мышцы лучше поддерживают позвоночник и, таким образом, уменьшается нагрузка на фасеточные суставы.
- Снижение веса улучшает симптомы, просто уменьшая нагрузку на поясничный отдел позвоночника. Хотя снижение веса может быть трудной задачей для некоторых пациентов, тем менее, упражнения с низким уровнем воздействия (например, плавание) в сочетании с низкокалорийной диетой часто позволяют добиться результатов, необходимых для облегчения болевых проявлений.
- Медикаментозное лечение. Противовоспалительные препараты могут уменьшать отек и воспаление в области фасеточных суставов . В то время как безрецептурные препараты, такие как Aleve (напроксен) или Advil (ибупрофен), часто могут обеспечить достаточное облегчение симптомов , иногда требуются более сильные ,отпускаемые по рецепту лекарства, такие как Voltaren (диклофенак) и Arthrotec (диклофенак / мизопростол).
- Применение холода и тепла также может быть эффективным для облегчения боли в поясничном отделе позвоночника. Тепло может помочь «ослабить» позвоночник перед физической активностью, в то время как лед лучше всего использовать после активности, для уменьшения воспаления.
- Мануальная терапия. Манипуляции широко используются для лечения заболеваний позвоночника . Хотя мануальная терапия и не позволяет восстановить в полном объеме амплитуду движений в двигательных сегментах позвоночника и восстановить структуру позвоночника, тем не менее, манипуляции позволяют уменьшить болевые проявления и улучшить мобильность .
- Эпидуральные инъекции включают: введение стероида, (кортизон или аналоги) в область защемленного нерва. Кортизон может воздействовать на иммунную систему, тем самым уменьшая локализованное воспаление и корешковую боль.
Дополнительные методы лечения включают иглоукалывание, массаж, магнитную терапию, натуропатические средства и другие прямые или косвенные формы задней те. Хотя научные данные, подтверждающие эти альтернативные методы лечения, в основном отсутствуют, большинство из них имеют мало побочных эффектов и являются разумными вариантами, если они используются в сочетании со стандартным медицинскими методами лечения.
Осложнения спондилоартроза пояснично-крестцового отдела позвоночника
Остеоартрит редко вызывает тяжелые неврологические дисфункции из-за компрессии нервных структур.
Тем не менее, со временем дегенеративные изменения могут вызывать стеноз позвоночника, а это означает, что сужение позвоночного канала может вызвать компрессию спинного мозга и нервных корешков.
Стеноз позвоночника может быть осложнением спондилоартроза.
Синдром Cauda equina – это расстройство, вызванное компрессией нервов нижней части спинного мозга разрастанием тканей или межпозвонковым диском – это достаточно редкое осложнение остеоартита, которое может вызвать серьезные неврологические проблемы.
Хирургическое лечение
В случае тяжелого спондилоартроза, который не удается лечить консервативно, может быть показана операция.
Как правило, вопрос об операции рассматривается в случае, если пациент испытывает некоторые из следующих симптомов:
- Увеличение корешковой боли
- Усиление боли или раздражения нервов
- Ассоциированное повреждение дисков
- Если дегенеративные изменения в фасеточных суставах привели к компрессии нервных корешков, то возникает корешковый синдром. Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез)
- Слияние позвонков – это хирургическая процедура, используемая для устранения движения между прилегающими позвонками. Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза.


