Циркулярная протрузия диска: что это, признаки, способы лечения
Что такое циркулярная протрузия диска
Патология представляет собой состояние, когда межпозвоночный диск выпячивается, а само выпячивание имеет форму круга. Заболевание приводит к тому, что начинают защемляться нервные окончания, из-за чего человек остро жалуется на снижение качества жизни. В целом, циркулярную протрузию считают первой стадией межпозвоночной грыжи, поэтому лечение должно быть незамедлительным.
Причины болезни
Циркулярная протрузия диска может быть спровоцирована массой факторов. Таковыми могут быть:
- травмирование позвоночного столба;
- неправильно и несвоевременно вылеченные инфекции;
- нарушение обмена веществ;
- неправильная осанка;
- слабость и плохое развитие скелетной мускулатуры;
- слишком большие нагрузки на организм;
- запущенные болезни – остеохондроз, сколиоз и другие;
- болезни внутренних органов;
- изменения, которые происходят в организме человека с возрастом;
- нарушения питания.
Все это приводит к тому, что межпозвоночные расстояния сокращаются, а сами структуры терпят повышенное давление. Вследствие постоянного давления диски смещаются на неположенные им места, после чего появляется благоприятная среда для возникновения циркулярной протрузии дисков.
Локализация и симптомы
Патология никак не проявляется до момента, пока не начинают страдать нервные окончания, которые сдавливаются вследствие возникновения выпячивания. Вид симптомов зависит от локализации патологии.
Поясничный отдел
Циркулярная протрузия дисков позвонков L4-L5 и рядом находящихся – один из самых распространенных случаев, поскольку именно поясница претерпевает самые большие нагрузки при ходьбе, сидении и поднятии тяжестей. Симптоматика может быть следующей:
- В пояснице постоянно ощущается болевой синдром.
- Движения становятся ограниченными.
- В пояснично-крестцовой области возникает радикулит.
- Икроножные мышцы, а также мускулатура бедер теряют свою силу.
- Стопы, пальцы и ноги может покалывать, возникают боли и онемения.
- Мочеполовая система начинает работать с перебоями.
Чтобы не сталкиваться с проблемами подобного характера, стоит вовремя позаботиться о профилактике болезней, а также своевременно обращаться к доктору.
Грудной отдел
Циркулярная протрузия дисков L5 и S1 встречается гораздо чаще, чем протрузии в грудном отделе. О том, что в данном отделе позвоночного столба возникли проблемы, будут свидетельствовать следующие факторы:
- посредине спины появляется боль;
- брюшной пресс слабеет и дрябнет;
- за грудиной возникает боль;
- в животе покалывает, кожа немеет;
- скованность движений в спине;
- межреберная боль.
Степень проявления симптомов будет зависеть от того, насколько сильно пострадали нервные окончания.
Шейный отдел
Последствия циркулярной протрузии на уровне дисков L3 и S1 будут менее плачевными, нежели запущенная шейная протрузия. Все дело в том, что симптоматика в этом случае будет более сильной. Заболевание проявляет себя:
- тянущими и ноющими болями в руках;
- головными болями;
- онемением рук;
- невозможностью повернуть голову и острыми болями;
- падением чувствительности пальцев;
- головокружением;
- шумом в ушах;
- скачками давления;
- ростом раздражительности;
- и пр.
Часто из-за таких симптомов человек сразу обращается к кардиологу, а врач ищет проблему не там, где следует. Чтобы выявить дорзальную циркулярную протрузию этого отдела, нужно обращаться к профессионалам.
Как диагностировать
Самый распространенный метод диагностики – МРТ, поскольку она полностью безопасна для организма и предоставляет достаточно информации для подтверждения диагноза. Может применяться и КТ, однако она назначается реже в связи с необходимостью облучения организма. Рентген и УЗИ будут малоинформативными, поэтому назначаются редко.
Способы лечения
Признаки и проявления циркулярных протрузий требуют операции только в самых запущенных случаях, как правило, удается справиться с болезнью консервативными способами, а также другими дополнительными лечебными мерами. Стоит узнать подробнее, как должна лечиться патология.
Консервативное лечение
Такие методы предполагают:
- вытяжение и фиксацию позвоночного столба для снижения нагрузки на поврежденный диск;
- прием медикаментов, необходимых для устранения воспаления и отечностей;
- выбор дополнительных лечебных методов.
Только после того, как состояние облегчается, можно применять физиотерапию, массаж и иные способы лечения.
Лечебная физкультура или гимнастика
Задача физкультуры – в том, чтобы человек укрепил мышцы, снова стал подвижным, а также избавился от болей и тяжести в спине. Существует масса комплексов упражнений, разработанных специально для людей с дорсальной или диффузной протрузиями в разных частях позвоночника.
Мануальная терапия
Циркулярная протрузия межпозвонковых дисков позвонков L5 и S1 также потребует вмешательства мануального терапевта. Врачи используют специальные техники, которые способствуют снижению болей, устранению отека, а также высвобождению защемленных нервов.
Аппаратная физиотерапия
Может назначаться токовая терапия, которая направлена на обезболивание пораженного участка. Она улучшит кровообращение, снимет воспаление, а также поспособствует заживлению тканей. Может применяться вакуумная методика, когда можно без операции раздвинуть два позвонка, в результате чего диск может встать на место, а также сделать его питание равномерным.
Медикаментозное лечение
Часто применяется «Диклофенак», имеющий обезболивающее и противовоспалительное действие. Дополнительно назначаются местные препараты для наложения на больную область. Также могут использоваться:
- мочегонные – снимают отеки;
- миорелаксанты – расслабляют мускулатуру;
- кортикостероиды – лечат компрессионный синдром.
Все лекарства должны подбираться врачом индивидуально.
Народные средства
Хороший эффект имеют: применение чесночной настойки, скипидарные ванночки, определенные лекарственные растения и др. Однако помните, что народные средства не отменяют медикаментозной и консервативной терапии.
Профилактика болезни
Профилактика заключается в выборе нормальных нагрузок на организм – активности не должно быть слишком мало, но при этом нужно давать организму время восстановиться. Не пренебрегайте правильной осанкой, питайтесь правильно, лечите заболевания вовремя, а также обращайтесь к неврологу, если замечаете негативные перемены в самочувствии.
Протрузия диска
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
 Протрузия диска – наиболее частая форма дегенерации диска, которая может приводить к возникновению болей в спине. Как правило, возникает при травме или возрастных изменениях диска и может протекать незаметно, пока не произойдет ирритация близлежащих нервов. При нормальном функционировании движения позвонков амортизируются межпозвонковыми дисками, имеющими губчатую структуру и форму овала. Со временем, диски изнашиваются и начинают выбухать за пределы нормального расположения. Дегенерация дисков обычно проходит несколько стадий.
Протрузия диска – наиболее частая форма дегенерации диска, которая может приводить к возникновению болей в спине. Как правило, возникает при травме или возрастных изменениях диска и может протекать незаметно, пока не произойдет ирритация близлежащих нервов. При нормальном функционировании движения позвонков амортизируются межпозвонковыми дисками, имеющими губчатую структуру и форму овала. Со временем, диски изнашиваются и начинают выбухать за пределы нормального расположения. Дегенерация дисков обычно проходит несколько стадий.
- Стадия повреждения (набухания). Внутренняя часть диска, которая называется пульпозное ядро, начинает выходить за пределы обычного расположения и выбухает в сторону фиброзного кольца. Выпуклость может занимать более половины (более 180 градусов) окружности диска.
- Протрузия диска. Выбухание пульпозного ядра находится пока в пределах фиброзного кольца, но уже выступает в позвоночный канал. Протрузия диска может занимать 180 или менее градусов окружности (более заостренное выбухание).
- Грыжа диска. При грыже диска происходит повреждение фиброзного кольца, при котором возможен выход содержимого пульпозного ядра за пределы кольца.
 Важно помнить, что термин протрузия и грыжа диска некоторые доктора применяют как аналогичные друг другу состояния и иногда необходимо детализировать диагноз. В позвоночнике находятся спинной мозг и десятки нервных корешков, которые выходят из позвоночника и иннервируют различные области тела. Когда же происходит выбухание (протрузия) диска в очень маленькое пространство спинномозгового канала, то это ведет к воздействию на спинной мозг или корешки, что и приводит к появлению симптомов:
Важно помнить, что термин протрузия и грыжа диска некоторые доктора применяют как аналогичные друг другу состояния и иногда необходимо детализировать диагноз. В позвоночнике находятся спинной мозг и десятки нервных корешков, которые выходят из позвоночника и иннервируют различные области тела. Когда же происходит выбухание (протрузия) диска в очень маленькое пространство спинномозгового канала, то это ведет к воздействию на спинной мозг или корешки, что и приводит к появлению симптомов:
- Хроническая боль в спине
- Слабость в мышцах
- Пояснично-крестцовый радикулит
- Боль, онемение и покалывание в конечностях
- Скованность или болезненность
- Потеря эластичности и мобильности
Симптоматика довольно индивидуальна и зависит от причины повреждения диска и локализации. Например, протрузия диска в шейном отделе может вызвать проблемы в плече, а протрузия в поясничном отделе может быть причиной слабости в ногах. Протрузии в грудном отделе бывают редко, но все-таки встречаются. Генез протрузии влияет на объем и интенсивность симптоматики. Для корректного диагноза протрузии необходимы методы визуализации (МРТ или КТ). Как правило, консервативные методы лечения достаточно эффективны при протрузиях дисков (ЛФК, физиотерапия, массаж, медикаментозное лечение).
Протрузия диска в шейном отделе
Протрузия диска – это состояние, при котором происходит выбухание диска и воздействие на корешки, вызывая боль в шее и другие симптомы. Протрузия возникает, как правило, в результате возрастных изменений. В шейном отделе позвоночника семь позвонков, между которыми находятся межпозвонковые диски. Шейный отдел очень мобильная структура и диски обеспечивают мобильность и эластичность движений в шее, и стабильность положения головы. При изнашивании дисков появляются протрузии, которые могут стать причиной компрессии спинного мозга или корешков. Воздействия на спинномозговые структуры и является причиной появления симптомов:
- Хронические, локальные боли в шее
- Мышечная слабость в плече, руке, локте
- Онемение и покалывание в руке
- Боли с иррадиацией вдоль руки
Специфические симптомы зависят от локализации протрузии и степени изменений в диске. Поэтому, эффективное лечение возможно только после точной диагностики причины с помощью нейровизуализации (МРТ или КТ) и дифференциации с другими заболеваниями, дающими аналогичные симптомы. Возможности консервативного лечения при протрузиях в шейном отделе позвоночника достаточно высокие.
Протрузия в грудном отделе позвоночника
 Протрузии в грудном отделе позвоночника достаточно редкое явление. Дело в том, что ребра прикрепляются к грудным позвонкам и, таким образом, подвижность позвонков в грудном отделе значительно снижена. И поэтому, в отличие от шейного или поясничного отделов, возможность избыточного воздействия на диски значительно меньше. Но, тем не менее, определенный объем движений все же есть и при дегенерации дисков появляются протрузии, которые выбухают в спинномозговой канал и служат причиной появления определенной симптоматики. Симптоматика зависит от локализации протрузии и степени воздействия на близлежащие нервные образования.
Протрузии в грудном отделе позвоночника достаточно редкое явление. Дело в том, что ребра прикрепляются к грудным позвонкам и, таким образом, подвижность позвонков в грудном отделе значительно снижена. И поэтому, в отличие от шейного или поясничного отделов, возможность избыточного воздействия на диски значительно меньше. Но, тем не менее, определенный объем движений все же есть и при дегенерации дисков появляются протрузии, которые выбухают в спинномозговой канал и служат причиной появления определенной симптоматики. Симптоматика зависит от локализации протрузии и степени воздействия на близлежащие нервные образования.
- Боли внутри или середине спины
- Слабость мышц пресса
- Боль, онемение и / или покалывание в груди, животе
- Скованность в спине или болезненность
- Боли в межреберье. Как правило, консервативные методы лечения достаточно эффективны при таких протрузиях.
Протрузия в поясничном отделе позвоночника
 Наиболее часто, протрузии появляются в поясничном отделе позвоночника и являются причиной болей в пояснице. Поясничный отдел позвоночника в наибольшей степени подвержен проблемам в связи с большой нагрузкой с одной стороны (центр тяжести находится в поясничном отделе) и большой амплитудой движений с другой стороны. В результате этого, диски поясничного отдела более склонны к повреждению и появлению протрузий. Кроме того, возрастные дегенеративные процессы в дисках усугубляют изменения в дисках. При выбухании диска происходит раздражение близлежащих спинномозговых структур, что и ведет к появлению симптоматики.
Наиболее часто, протрузии появляются в поясничном отделе позвоночника и являются причиной болей в пояснице. Поясничный отдел позвоночника в наибольшей степени подвержен проблемам в связи с большой нагрузкой с одной стороны (центр тяжести находится в поясничном отделе) и большой амплитудой движений с другой стороны. В результате этого, диски поясничного отдела более склонны к повреждению и появлению протрузий. Кроме того, возрастные дегенеративные процессы в дисках усугубляют изменения в дисках. При выбухании диска происходит раздражение близлежащих спинномозговых структур, что и ведет к появлению симптоматики.
Симптоматика зависит от локализации и степени патологических изменений диска.
- Боли в пояснице хронического характера.
- Болезненность или скованность в пояснице.
- Пояснично-крестцовый радикулит
- Мышечная слабость в бедрах и икроножных мышцах
- Боль, онемение или покалывание в стопах, пальцах ног
- Нарушение функции мочеиспускание (в редких, экстренных случаях)
Лечение, как правило, консервативное. Но иногда, при больших протрузиях и выраженной стойкой симптоматике необходимо хирургическое лечение.
Типы протрузий
- Латеральные
- Заднелатеральные
- Центральные (медианные)
- Задние
Латеральные (боковые) протрузии
Термин латеральная протрузия означает, что выбухание находится сбоку (справа или слева) по отношению к позвоночному столбу. Когда протрузия (выбухание) расположено сбоку, то вероятность давления на корешки спинного мозга достаточно высокая. Встречается этот вид протрузии достаточно редко (в 10 % случаев) и нередко протекает бессимптомно, пока протрузия не давит на близлежащие корешки и не вызывает появление симптоматики.
Заднелатеральные протрузии
Наиболее часто встречающийся вид протрузии. Термин означает, что расположение протрузии назад и вбок по отношению к позвоночному столбу. При таком расположении протрузии высока вероятность не только воздействия на корешки (как при боковых протрузиях) справа или слева, но и на другие структуры спинного мозга. Также как и латеральная, эта протрузия может протекать бессимптомно, пока не происходит физическое воздействие на нервные структуры.
Центральная протрузия (медианная)
Термин означает направление выбухания к центру спинномозгового канала. При таком расположении есть риск воздействия на спинной мозг. Как правило, такие протрузии протекают бессимптомно и редко нуждаются в лечении.
Задняя протрузия
Термин означает топическое направление выбухания (протрузии) назад от живота к спине. Наиболее часто, такое расположение протрузии ведет к непосредственному воздействию на спинномозговые структуры и приводит к болевым синдромам, нарушениям чувствительности, моторным нарушениям, нарушениям функции органов малого таза.
Симптомы протрузии диска
Симптоматика протрузий дисков очень вариабельна и зависит от конкретной патологии диска. Симптомы варьируют от онемения пальцев до хронических болей в спине. Сама по себе, протрузия протекает бессимптомно. До тех пор, пока не происходит воздействие на спинномозговые структуры (раздражение нервных волокон или корешков), протрузия ничем не проявляется. И человек чувствует себя абсолютно здоровым, пока протрузия не контактирует с нервами. В зависимости от топики протрузии (медианная, задняя, латеральная) происходит воздействие на те или иные анатомические области спинного мозга и корешков. Степень и выраженность симптомов напрямую зависят от патологии, приведшей к протрузии, топики и степени компрессии на нервные корешки и спинной мозг. Наиболее характерны следующие симптомы:
- Хронические локальные боли в спине (как правило, в шее или пояснице)
- Боли с иррадиацией или мигрирующие боли
- Пояснично-крестцовый радикулит (при локализации протрузии в поясничном отделе позвоночника)
- Слабость в мышцах
- Чувство онемения или покалывание в ногах и руках
- Чувство жжения (в виде разлитого тепла или точечное ощущения тепла)
- Скованность
Симптоматику, как правило, удается нивелировать с помощью консервативных методов лечения.
Диагностика протрузий
Диагностика протрузий диска аналогична диагностике грыж дисков. Диагноз выставляется на основании клинических и инструментальных методов обследования (КТ или МРТ).
Лечение и профилактика протрузий
После того, как диагноз верифицирован с помощью МРТ или КТ, принимается решение о плане лечения протрузии. Основные консервативные методы лечения:
- Разгрузка на непродолжительный период времени
- Избегание длительного нахождения в положении сидя, особенно при протрузиях в поясничном отделе позвоночника
- ЛФК
- Физиотерапия
- Медикаментозное лечение (НПВС)
- Блокады
- Улучшение осанки и корректировка диеты
Как правило, консервативное лечение дает хороший эффект. Но для того, чтобы остановить возможные дальнейшие обострения необходима профилактика. Существует ряд факторов способствующих появлению протрузии:
- Лишний вес (ожирение)
- Дегенеративные заболевания (остеохондроз)
- Генетические факторы
- Травмы
Для того чтобы избежать прогрессирования дегенерации дисков и возможного процесса трансформации протрузий в грыжи диска необходимо:
- Систематические физические упражнения
- Снижение веса (корректировка диеты)
- Навыки правильной осанки
- Здоровый образ жизни (без вредных привычек)
- Исключение избыточных и неправильных нагрузок на позвоночник.
И хотя невозможно остановить возрастные изменения в дисках, соблюдение этих простых принципов профилактики помогает сохранить высокое качество жизни и минимизировать риск осложнений связанных с остеохондрозом (грыжи диска, стеноз, радикулит).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Протрузия поясничного отдела позвоночника. Чем опасна? Как лечить?
Что такое протрузия?
Позвоночный столб, пожалуй, самый сложный элемент опорно-двигательного аппарата, который все время претерпевает изменения под воздействием возрастных особенностей организма и ежедневной деятельности человека. В результате появляется та или иная патология позвоночника, которая не всегда проявляет себя симптоматически. Одна из таких патологий – протрузия межпозвоночных дисков поясничного отдела. Чаще всего этот недуг затрагивает именно поясничный отдел позвоночника, так как он является самым подвижным, и на него приходится основная нагрузка.
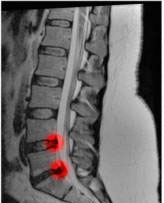
Ниже мы разберем, что такое протрузия поясничного отдела позвоночника – симптомы и лечение. На МРТ-снимках протрузия выглядит как выпячивание межпозвоночного диска за пределы тел позвонков. Эта патология встречается почти у 80% процентов населения, однако далеко не всегда проявляет себя симптоматически.
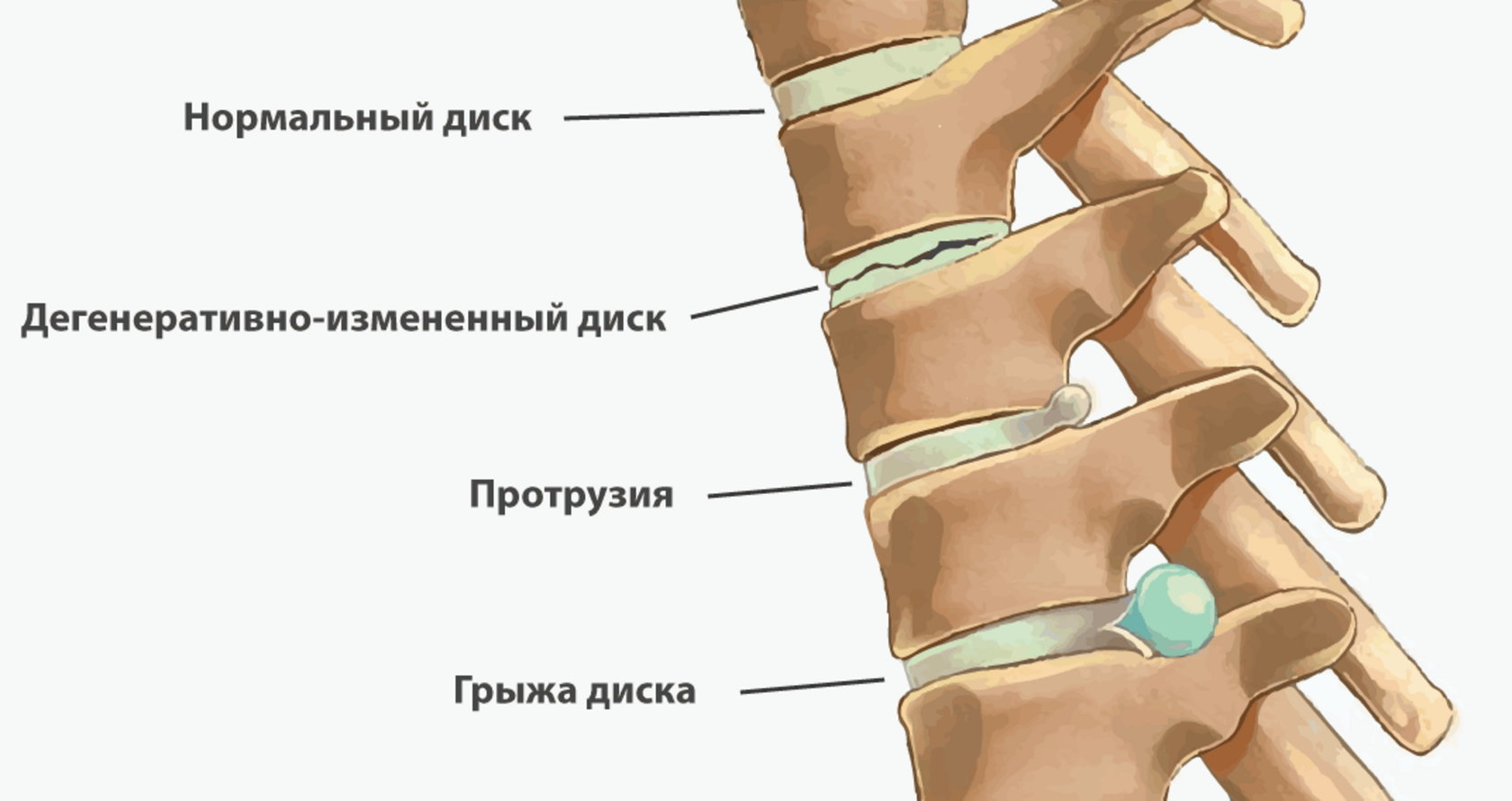 Рис. 1 Протрузия поясничного отдела позвоночника
Рис. 1 Протрузия поясничного отдела позвоночника
Виды патологии
Клинические проявления протрузии зависят от ее локализации и степени деформации межпозвоночного диска, на основании чего выделяют несколько классификаций данной патологии.
а) В зависимости от того, какой отдел позвоночника задействован, существует протрузия соответственно:
- шейная
- грудная
- поясничная
- крестцовая
б) По степени тяжести, где основным критерием выступает размер выпячивания диска:
- Легкая: патологию не всегда можно обнаружить даже с помощью МРТ-диагностики, так как степень выпячивания крайне мала, и оборудование с небольшой мощностью может «не заметить» его. Размер таких протрузий не превышает 1 мм.
- Умеренная: размер выпячивания может достигать 3 мм в длину.
- Тяжелая: при сохранении целостности фиброзного кольца, ограничивающего межпозвоночный диск (не путать с грыжей), протрузия больших размеров, которая хорошо заметна на МРТ, может достигать 6 мм.
в) По расположению протрузии по отношению к позвоночнику выделяют:
- Дорсальную протрузию, которая располагается позади позвоночного столба.
- Латеральную, находящуюся сбоку от позвононика.
- Медианную, проходящую в центре позвоночного канала.
- Фораминальную. В данном случае протрузия выходит в отверстия позвоночника, которые предназначены для нервных корешков. В результате чего происходит сдавление и позвоночного диска, и самих нервных корешков.
- Циркулярная протрузия, выходящая за пределы позвоночного канала по всей его окружности.
Причины
На сегодняшний день нельзя назвать одну конкретную причину, от чего появляются протрузии в позвоночнике. Но можно выделить ряд факторов, которые при определенных обстоятельствах увеличивают вероятность развития данной патологии у пациента. К косвенным причинам возникновения рассматриваемой патологии можно отнести:
- избыточную массу тела
- травмы позвоночника
- нарушение осанки
- значительные нагрузки на позвоночник (спорт, регулярные чрезмерные физические нагрузки, подъем тяжестей)
- малоподвижный образ жизни
- наследственную предрасположенность
Симптомы
Стоит отметить, что нередким является бессимптомное течение заболевания, когда пациент даже не подозревает о существовании такой патологии у себя, или же протрузия обнаружена случайно в ходе обследования по поводу сопутствующего заболевания. В любом случае это является поводом более внимательно отнестись к своему здоровью и исключить моменты, которые могут спровоцировать обострение. Ведь под воздействием внешних факторов (выраженная физическая нагрузка, переохлаждение) возможно резкое ухудшение самочувствия, при котором пациент вынужден обратиться за медицинской помощью, так как не всегда болевой синдром удается купировать самостоятельно.
Клиническая картина в большинстве своем зависит от локализации протрузии и ее размеров, а также от наличия сопутствующих заболеваний и воздействия патологии на прилежащий сосудисто-нервный пучок.
Ведущими симптомами можно назвать следующие: боль, нарушение движений и чувствительности, нарушение вегетативных функций.
Боль при протрузии поясничного отдела позвоночника носит непостоянный характер. Появление данного симптома в данном случае чаще всего пациенты связывают с вынужденным неудобным положением или с поднятием тяжести, значительно реже она появляется в покое. Причем боли такого характера могут купироваться самостоятельно, без дополнительного лечения.
Сложнее ситуация обстоит с дорсальными и фораменальными протрузиями, которые по причине непосредственной близости к нервным корешкам могут вызывать сильнейшие боли, не всегда купируемые анальгезирующими препаратами. В этом случае пациенту показана обязательная консультация нейрохирурга.
Нарушение чувствительности при протрузии поясничного отдела позвоночника проявляется покалыванием в пальцах рук, ног, ощущением бегающих мурашек по телу или же онемением конечностей. К более серьезным симптомам можно отнести полную потерю чувствительности, что встречается крайне редко.
Еще одним симптомом, характеризующим прогрессирование болезни, является нарушение движений. Сначала у пациента наблюдается снижение мышечного тонуса, мышечной силы и патологических неврологических рефлексов, вследствие чего может развиться мышечная атрофия.
Кроме того, у пациента можно наблюдать симптоматику нарушения вегетативных функций (повышенная потливость/сухость кожных покровов, гиперемия/бледность). А самыми отдаленными последствиями протрузий, проявляющихся сильным сдавлением нервных окончаний, является нарушение функций тазовых органов по типу недержания мочи и стула.
Клиническая картина протрузии поясничного отдела позвоночника включает в себя такие симптомы как:
- боль в поясничном отделе позвоночника ноющего характера, иррадиирующую в правую или левую ногу, в паховую область;
- ограничение движений в поясничном отделе позвоночника за счет выраженного болевого синдрома;
- повышение ригидности мышц спины, проявляющееся чувством скованности, напряженности мышц по ходу позвоночника;
- онемение кожи рук, ног, покалывающие боли в конечностях;
- нарушение работы тазовых органов.
Диагностика
Установить точный диагноз протрузии поясничного отдела позвоночника позволяет только наличие патологии на МРТ-снимках. Однако не стоит недооценивать необходимость первичного осмотра у невролога и сбор анамнеза. Потому что именно на этом этапе доктор на основании жалоб определяет объем обследования и ставит предварительный диагноз.
Для этого необходимо знать следующее:
- характер и выраженность болевого синдрома, в каком положении боль усиливается и ослабевает, связывает ли пациент появление боли с чем-либо (подъем тяжести, переохлаждение), как давно появились подобные жалобы, были ли какие-то к тому предпосылки;
- имеются ли у пациента обследования, сделанные ранее: рентген, МРТ, СКТ, где область обследования совпадает с той, в которой локализуются болевые точки;
- проверка патологических неврологических рефлексов, которая даст информацию о снижении чувствительности и движения, если такая проблема имеется;
- также стоит уточнить, какие препараты пациент принимал ранее, так как многие пробуют самостоятельно купировать боль до прихода к врачу, в этом вопросе важно понять эффективность назначенной ранее терапии;
- общий медицинский осмотр помогает выявить видимую патологию опорно-двигательного аппарата, к примеру, сколиоз или выраженный лордоз (патологическую выпуклость позвоночника вперед);
- немаловажно изучить, в каких условиях рос и развивался пациент, его профессиональную сферу, занятия спортом на протяжении жизни.
После подробного сбора анамнеза врач устанавливает предварительный диагноз и определяет для себя, с какими диагнозами (со схожей симптоматикой) он будет проводить дифференциальную диагностику, для чего и понадобится дальнейшее обследование.
Самым бюджетным и доступным методом диагностики является рентгенологическое обследование, но недостаток его заключается в малой информативности. Рентген-снимок фиксирует только костные образования, к которым не относятся межпозвоночные диски. Но это обследование позволяет нам увидеть наличие деструктивных изменений в позвоночнике, которые чаще всего предшествуют появлению протрузий и грыж.
Снимки МРТ позволяют определить размеры протрузии, ее точную локализацию и направление, расположение нервных корешков по отношению к фиброзному кольцу. Такое обследование дает четкую картину всех структурных элементов позвоночного столба. И лишь после получения снимка МРТ можно выбирать тактику лечения.
В том случае, если у пациента выявлены противопоказания к проведения магнитно-резонансной томографии, проводится компьютерная томография.
Лечение
Тактика лечения основывается на достижении основных целей:
- локализация очага воспаления
- купирование болевого синдрома
- улучшение кровообращения с целью улучшить обменные процессы
- восстановление двигательных функций и чувствительности, если заболевание осложнилось такой симптоматикой
Препаратами выбора являются нестероидные противовоспалительные средства (НПВС): препараты на основе Ацеклофенака, Мелоксикама, Ксефокама и пр. Они способствуют снижению активности воспалительного процесса. Следовательно, боль становится менее выраженной и постепенно купируется полностью. При назначении подобных лекарственных средств пациенту важно объяснить принцип их действия, так как зачастую при уменьшении боли через пару дней после начала лечения пациенты самостоятельно отменяют препарат, что в корне неверно. Отсутствие симптоматики – это не показатель того, что очаг воспаления полностью локализован. Лечение должно быть скорректировано лечащим врачом на повторном осмотре.
При назначении препаратов группы НПВС обязательной сопроводительной терапией являются ингибиторы протонной помпы (Омепразол, Нексиум), которые нужны для понижения кислотности желудка. Дело в том, что на фоне приема таких обезболивающих, есть вероятность обострения хронического гастрита, о наличии которого многие пациенты даже не догадываются.
Помимо этого показано назначение хондропротекторов для замедления деструктивных процессов, прогресс которых может привести к появлению грыжи – патологии более серьезной, чем протрузия. С этой же целью добавляют комплексы витаминов группы В.
Если пациент предъявляет жалобы на скованность мышц, тянущие боли по ходу позвоночника, что свидетельствует о повышенной ригидности, имеет смысл добавить миорелаксанты (Толперизон).
Консервативная терапия также включает в себя лечебную физическую культуру (ЛФК) и физиотерапию. Первая заключается в регулярном использовании умеренных дозированных нагрузок, которые способствуют улучшению тонуса мышц опорно-двигательного аппарата, снимают чрезмерное напряжение в поясничном отделе, в целом улучшая самочувствие пациента.
Физиотерапевтическое лечение представляет собой курс процедур ударно-волновой терапии с целью улучшения кровообращения в месте протрузии. Таким образом в очаге воспаления улучшается трофика и увеличивается интенсивность обменных процессов.
Еще одним популярным методом при данной патологии является массаж спины. Но стоит отметить, что в данном случае имеюся некие ограничения, так как состояние больного можно значительно ухудшить неправильным назначением. Массаж строго противопоказан в моменты обострения и в отдельных конкретных ситуациях. Суть лечения та же, что и при физиотерапии: уменьшить напряжение в поясничном отделе позвоночника, улучшить отток лимфы в месте воспаления и нормализовать мышечный тонус.
Выше мы уже упоминали необходимость консультации нейрохирурга в отдельных случаях для пациентов, у которых есть признаки протрузии поясничного отдела позвоночника. Напомним, что речь идет о видах патологии, при которых есть сдавление нервных корешков. Такого пациента может беспокоить острая боль, не купируемая анальгетиками, с иррадиацией в ногу или руку.
Стоит отметить, что пациента ждет не совсем традиционное оперативное лечение с удалением образовавшейся протрузии. Здесь хорошо зарекомендовали себя медикаментозные блокады, которые способствуют уменьшению болевого синдрома по ходу нервного корешка.
К наиболее продуктивным и эффективным способам устранения боли при протрузии поясничного отдела позвоночника также относят пункционные хирургические методы лечения. Когда пункционной иглой делают прокол по направлению к патологическому выпячиванию и с помощью специальных препаратов или радиочастотного воздействия уменьшают давление в межпозвоночном диске, что дает ему возможность принять изначальную форму. При этом студенистое ядро в центре между телами двух позвонков подлежит частичному разрушению холодной плазмой, лазером или электромагнитными волнами.
Подобное оперативное лечение проводят в отделении малоинвазивной нейрохирургии чаще всего под местным наркозом. Пациенты лечение переносят хорошо, восстановительный период довольно короткий и не требует особых усилий от больного. Однако для возрастных пациентов такая операция не подойдет, так как по причине возрастного старения фиброзное кольцо уже не так податливо к изменению размеров под воздействием вышеперечисленных факторов.
Профилактика
Профилактика протрузий поясничного отдела позвоночника – это совокупность полезных привычек самого пациента, направленных на снижение нагрузки на опорно-двигательный аппарат в целом, и отсутствие факторов, которые могут спровоцировать обострение. Здесь можно выделить пару советов, которые должны найти место и прочно закрепиться в жизни пациента, не желающего сталкиваться с подобной проблемой:
1) Контроль массы тела. Лишняя нагрузка на опорно-двигательную систему приводит к повышению рисков развития деструктивных процессов в ней.
2) Наблюдение у невролога один раз в год. Даже если пациент активно не предъявляет жалобы, своевременный профилактический осмотр поможет выявить патологию на ранних этапах. Не стоит забывать, что протрузии до определенного момента могут никак не проявлять себя клинически.
3) Дозированные умеренные физические нагрузки обязательно должны присутствовать в жизни человека. Поэтому даже при наличии сидячей работы не забывайте вовремя делать разминку и по возможности массаж спины один раз в год.
В заключении хотелось бы сказать, что даже при наличии протрузий в поясничном отделе позвоночника многим пациентам удалось подобрать такой режим, при котором есть возможность заниматься любимой работой, активными видами спорта, отдыхать без ущерба для своего здоровья. То есть вести полноценный образ жизни без колоссальных ограничений и при этом не чувствовать боли в спине.
Протрузия межпозвонковых дисков. Симптомы, причины, лечение протрузии
Что такое протрузия дисков
Протрузия межпозвонкового диска – одно из осложнений остеохондроза, начальная стадия довольно тяжелого заболевания позвоночника – межпозвоночной грыжи.
Протрузией межпозвонковых дисков (ПМД, от латинского “protrudere” – “выступать за. “) называется выпячивание межпозвонкового диска за пределы позвоночника без разрыва фиброзного кольца.
Протрузия возникает в результате повреждения внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро ядра в границах межпозвонкового диска. При этом кольцо выходит за пределы межпозвонкового диска, образуя выступ. Размер выступа составляет от 1 до 5 мм. В результате происходит раздражение (компрессия) нервных корешков и возникает болевой синдром, который носит непостоянный (интермиттирующий) характер, что объясняется различной степенью раздражения нерва при различных положениях тела.
Что происходит при протрузии диска?
 Чтобы понять, что же происходит при протрузии, рассмотрим, как устроен межпозвонковый диск. Студенистообразное пульпозное ядро, центральная часть межпозвонкового хрящевого диска, окружено фиброзным кольцом, состоящим из волокнисто-хрящевой и соединительной ткани.
Чтобы понять, что же происходит при протрузии, рассмотрим, как устроен межпозвонковый диск. Студенистообразное пульпозное ядро, центральная часть межпозвонкового хрящевого диска, окружено фиброзным кольцом, состоящим из волокнисто-хрящевой и соединительной ткани.
В результате дегенеративных процессов фиброзное кольцо становится тоньше, теряет эластичность, в нем появляются, трещины, в которые начинает смещаться студенистое ядро, образуется выступ, выпячиваение – это и есть протрузия диска. При протрузии повреждаются только внутренние волокна фиброзного кольца, а сохранившиеся наружные волокна образуют подвижный фрагмент межпозвонкового диска.
Образовавшийся выступ выходит (выпадает) в спинномозговой канал, в результате чего происходит раздражение или защемление находящихся там нервы и сосуды. Помимо сдавливания нерва может нарушиться и стабильность самого позвоночного сегмента.
При разрыве (повреждении наружных волокон) фиброзного кольца межпозвонкового диска в сочетании с выпячиванием фрагмента студенистого ядра, когда его связь с веществом ядра не нарушается, образуется пролапс (выпадение) межпозвонкового диска в спинномозговой канал, который принято считать истинной межпозвонковой грыжей.
Симптомы протрузии диска. Виды протрузий
Сама по себе протрузия протекает бессимптомно, и пока не возникает раздражение нервных волокон или корешков, ничем не проявляется. Симптомы протрузии диска зависят от ее расположения и величины. Чаще всего встречаются протрузии в поясничном и шейном отделе позвоночника, при этом шейная протрузия более опасна. Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва). Может наболюдаться ослабление силы мышц, а также мышечные боли в участках их иннервации и нарушение чувствительности. Чаще всего от сдавливания страдают седалищные нервы.
Степень и выраженность симптомов напрямую зависят от патологии, приведшей к протрузии, размеров и топики потрузии (латеральная, медианная, задняя), степени компрессии нервные корешков и спинного мозга.
Боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва), может наблюдаться снижение чувствительности, слабость в мышцах, чувство жжения, боль, онемение покалывание в конечностях, скованность движений.
Симптоматика довольно индивидуальна и зависит от причины повреждения диска и локализации. Такие действия, как резкие наклоны вперед, стояние или сидение в неподвижной позе провоцируют или усиливают тягучую непрерывную боль.
Протрузия диска в шейном отделе
В шейном отделе позвоночника семь позвонков, между которыми находятся межпозвонковые диски. Шейный отдел очень мобильная структура и диски обеспечивают мобильность и эластичность движений в шее, и стабильность положения головы. При изнашивании дисков появляются протрузии, которые могут стать причиной компрессии спинного мозга или корешков. Воздействия на спинномозговые структуры и является причиной появления симптомов:
- хронические, локальные боли в шее;
- мышечная слабость в плече, руке, локте;
- онемение и покалывание в руке;
- боли с иррадиацией вдоль руки.
Протрузия в грудном отделе позвоночника
Протрузии в грудном отделе позвоночника достаточно редкое явление. Дело в том, что подвижность позвонков в грудном отделе значительно ниже, чем в шейном или поясничном, и поэтому, возможность избыточного воздействия на диски значительно меньше. Но, тем не менее, определенный объем движений все же есть, и при дегенерации дисков могут появиться протрузии. Симптоматика зависит от локализации протрузии и степени воздействия на близлежащие нервные образования. Возможны следующие симптомы:
- боли в середине спины;
- слабость мышц пресса;
- боль, онемение и / или покалывание в груди, животе;
- скованность в спине или болезненность;
- боли в межреберье.
Протрузия в поясничном отделе позвоночника
Наиболее часто протрузии возникают в поясничном отделе позвоночника. Этот отдел позвоночника страдает в чаще всего в связи с большой нагрузкой (центр тяжести тела находится в поясничном отделе) и большой амплитудой движений. В результате диски поясничного отдела более склонны к повреждению и появлению протрузий. Усугубляют ситуацию возрастные дегенеративные процессы.
Симптомы протрузии в поясничном отделе зависят от локализации и степени патологических изменений диска. Это могут быть:
- хронические боли в пояснице;
- скованность в пояснице;
- пояснично-крестцовый радикулит;
- мышечная слабость в бедрах и икроножных мышцах;
- боль, онемение или покалывание в стопах, пальцах ног;
- нарушение функции мочеиспускание (в редких, экстренных случаях).
Типы протрузий
В зависимости от расположения выступа фиброзного кольца относительно позвоночного столба различают латеральные, заднелатеральные, центральные (медианные) и задние протрузии.
Латеральная (боковая) протрузия
Термин «латеральная протрузия» означает, что выступ фиброзного кольца находится сбоку (справа или слева) от позвоночного столба. При этом вероятность давления на корешки спинного мозга достаточно высокая. Встречается этот вид протрузии достаточно редко (в 10 % случаев) и нередко протекает бессимптомно, пока протрузия не давит на близлежащие корешки.
Заднелатеральная протрузия
Термин означает расположение протрузии назад и вбок по отношению к позвоночному столбу. При таком расположении протрузии высока вероятность не только воздействия на корешки (как при боковых протрузиях) справа или слева, но и на другие структуры спинного мозга. Также как и латеральная, эта протрузия может протекать бессимптомно, пока не происходит физическое воздействие на нервные структуры.
Центральная протрузия (медианная)
Термин означает направление выбухания к центру спинномозгового канала. При таком расположении есть риск воздействия на спинной мозг. Как правило, такие протрузии протекают бессимптомно и редко нуждаются в лечении.
Задняя протрузия
Термин означает направление протрузии от живота к спине. Такое расположение протрузии наиболее часто ведет к непосредственному воздействию на спинномозговые структуры и приводит к болевым синдромам, нарушениям чувствительности, моторным нарушениям, нарушениям функции органов малого таза.
Причины возникновения протрузии диска
К появлению протрузии могут привести множество факторов, например:
- малоподвижный образ жизни, статические напряжения при непрерывном нахождении в одноообразной позе (сидячая работа);
- неправильная осанка, слаборазвитые мышцы спины;
- травмы и микротравмы позвоночника;
- чрезмерные нагрузки на позвоночник при занятиях спортом или в быту (резкие наклоны и повороты корпуса при поднятии тяжестей);
- возрастные изменения, различные заболевания позвоночника: остеохондроз, остеопороз, сколиоз и т.д.
Диагностика протрузий
Для диагностики протрузии межпозвонокового диска используются различные методы. Наиболее информативна магнитно-резонансная томография (МРТ) пораженного отдела позвоночника. Это сложный, но достаточно безопасный метод исследования, который дает почти полную информацию о размере протрузий, о ширине позвоночного канала, о выраженности воспалительных изменений и наличии сопутствующей патологии.
Компьютерная томография позвоночника (КТ) при протрузии межпозвонкового диска не дает полной и корректной информации, может показывать неправильные размеры протрузий.
Лечение и профилактика протрузий
Своевременное обращение за помощью и правильное лечение позволяет справиться с проблемой протрузии межпозвонкового диска в 90% случаев.
При лечении протрузий применяются НПВС, миорелаксанты, хондропротекторы, при необходимости – обезболивающие средства. Назначаются ЛФК, физиотерапия.
Эффективную помощь при лечении протрузии может оказать лечебный пластырь НАНОПЛАСТ форте. Он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке позвоночника, снизить дозу обезболивающих и противовоспалительных средств.
При протрузии лечебный пластырь НАНОПЛАСТ форте наносится на область пораженного сустава позвоночника, в зависимости от места локализации – поясница, шея или грудь. Для снятия острой симптоматики пластырь применять от 3 до 5 дней. Продолжительность курсового лечения при протрузии – от 9 дней. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь.
Как связан остеохондроз с тахикардией?
Остеохондроз проявляется по-разному. В частности, возникает учащенное сердцебиение, так как шейный отдел позвоночника пережимает кровеносные сосуды. Лечить нужно не только симптом – тахикардию, но и причину – остеохондроз.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Сегодня каждый второй житель планеты имеет проблемы с позвоночником. Одна из них – это остеохондроз, когда пережимаются сосуды спинного столба, а также проседают и крошатся позвонки. Так и до грыжи недалеко. Поэтому важно не только правильно поставить диагноз, но и заняться лечением причины всех проблем.
Как определить болезнь
Под остеохондрозом понимается разрушающее заболевание позвоночника, когда проседают позвонки, истончаются межпозвоночные диски. Если раньше считалось, что патология возникает только у пожилых людей, после пятидесяти лет, что она была связана с нарушением гормонального всплеска, то теперь страдают даже двадцатилетние молодые люди.
Проблема кроется в малоподвижном образе жизни, несбалансированном питании, отсутствии физической зарядки. Для лечения помимо лекарственных препаратов применяют частые прогулки, практикуются пробежки в удобное время дня. Разминка позвоночника, в частности, наклоны, повороты, как шейного, так и грудного, и поясничного отделов. Правильное питание. В пище должен присутствовать кальций и фосфор.
Люди, которые не тренируют костно-мышечный аппарат, входят в группу риска, так как мышечный корсет слабеет, развивается сутулость, ведущая к искривлению столба, так появляется проблема.
Выделим три типа болезни:
- Шейного отдела позвоночника;
- Грудного отдела;
- Поясничного.
Клиническое проявление разное, но симптомы примерно одинаковые. Это болезненность, напряженность мышц.
Как проявляется
Каждый вид имеет особенности. Обратим внимание на шейный отдел и грудной, так как именно здесь развивается тахикардия, вокруг которой и построена данная статья. Всему виной искривление позвоночника.
шейный остеохондроз сопровождается головными болями, мигренью, скачками давления, тахикардией, а грудной нарушает работу органов, расположенных в грудном отделе. Часты боли в сердце, отдаются они в лопатку и левую руку, возникает тахикардия, нарушается процесс глотания, появляется одышка, дыхание затруднено.
Так как не каждый в курсе того, что тахикардия и боли в спине связаны, то и лечат симптомы, но не саму болезнь.
Почему сердце бьется чаще?
Тахикардия – это следствие развития в шейном и грудном отделе позвоночника остеохондроза. Часто люди не понимают, что нужно лечить именно спину. Думают, что пульс повышается только из-за не натренированности организма. Но, со временем частота сердечных сокращений повышается даже при сидячем образе жизни.
Под тахикардией понимается увеличение пульса, то есть сердце бьется более девяноста ударов в минуту. Причем здесь позвоночник? Сейчас рассмотрим.
Так как болезнь спины приводит к тому, что стираются диски между позвонками, то расстояние между ними становится меньше. При запущенности болезни расстояние настолько маленькое, что нервные окончания и сосуды просто-напросто пережимаются. Именно этот процесс вызывает боли в спине, а также тахикардию.
Причем шейный остеохондроз чаще всего ведет к учащению сердцебиению, ведь именно здесь находится большое скопление сосудов и нервных окончаний.
Как бороться с проблемой?
Если врач поставил Вам диагноз тахикардия на фоне остеохондроза, тогда следует лечиться не только лекарствами, но и физическими упражнениями.
Понизить частоту пульса можно, принимая некоторые таблетки. Речь идет о циннаризине, пирацетаме, нитроглицерине, теобромине. Для того чтобы сердечная частота сокращений стала реже, можно выпить биспролол, или метопролол. Данные препараты не сказываются никак на давлении.
Для воздействия на первопричину заболевания следует подумать о своей шее. Так было бы правильно наладить улучшения в трех областях:
- Раскрепостить позвоночник, уменьшив ущемление;
- Наладить кровообращение в шейном отделе;
- Направить кровь к пораженным дискам.
Для этого важно делать массажи, упражнения, повороты и вращения головой. Больше двигаться, делая перерывы в сидячей работе.
Бывает ли тахикардия от остеохондроза
При тахикардии увеличивается частота сердечных сокращений — 90 ударов в минуту и более. Ее причиной часто становятся внесердечные заболевания, а также патологии нервной и кровеносной систем, прямо или опосредованно влияющие на их работу. Чаще всего приходится сталкиваться с ситуацией, когда возникает тахикардия при остеохондрозе грудного отдела или шейного сегмента позвоночного столба.
Связь сердца и позвоночника
Следует сразу сказать, что сама по себе тахикардия не является заболеванием. Она возникает на фоне других отклонений или может быть обычной физиологической реакцией на воздействие разных раздражителей. В норме она появляется после нагрузки, стресса, крепкого кофе или, например, энергетика. Но при этом она возникает и проходит бесследно. Беспокойство вызывает учащение пульса, когда оно не проходит в покое или возникает с определенной периодичностью.
Механизм влияния остеохондроза на частоту сокращений
Смещение позвонков и дегенерация дисков между ними приводят к сдавлению нервных окончаний и кровеносных сосудов — развивается компрессионный синдром. Импульсы проходят по вегетативным волокнам к узлам, из которых сигнал передается сердечной мышце и может спровоцировать частый пульс.
Другой механизм появления проблемы — нарушение кровообращения в позвоночнике и близлежащих тканях. Чем сильнее выражен остеохондроз, тем больше они нуждаются в притоке крови. В этих условиях организм включает компенсацию и увеличивает давление, вынуждает сердце сокращаться чаще, чтобы органы не испытывали недостатка в крови и получали необходимые вещества в полном объеме.
Дополнительное влияние на нервную систему оказывает постоянная напряженность в шее и мышцах верхней части туловища. Одновременно с хронической болью появляются нарушения сна, раздражительность, усиливается влияние симпатической нервной системы. Поэтому на фоне проблем с позвоночником может повышаться давление (гипертония) и увеличиваться частота сердечных сокращений.
Как установить зависимость
Установить связь тахикардии с остеохондрозом позволяет внимательное изучение симптоматики.
Если ее причиной являются дегенеративные изменения дисков и ущемление нервных волокон, наблюдается следующее:
- нарушение ритма возникает в покое;
- состояние ухудшается при перемене положения тела, при котором возрастает нагрузка на позвоночник;
- при учащении пульса сохраняется синусовый ритм;
- улучшение наступает после терапии остеохондроза.
В моей практике нередко сердечная патология встречается в сочетании с проблемами опорно-двигательной системы.
Поэтому возникает необходимость в дополнительных исследованиях:
- ЭКГ (на ней не будут определяться ишемические изменения);
- рентгенография (покажет отклонения в структуре твердых тканей);
- МРТ или КТ пораженного сегмента позвоночника (даст четкую картину изменений на всех уровнях).
Тахикардия является также симптомом нарушения работы щитовидки, при аллергической реакции. Ее может провоцировать анемия, лихорадка и интоксикация. В ряде случае такой признак отмечается при употреблении наркотиков или некоторых лекарственных препаратов.
В каких отделах следует искать проблему
Шейный остеохондроз и тахикардия связаны чаще всего. В силу высокой подвижности и слабости мышц шеи именно этот участок позвоночника поражается быстрее. Реже деформируется грудной отдел, и совсем уже редко наблюдаются изменения пульса при ущемлении сосудисто-нервного пучка в нижней части. В последнем случае имеет место рефлекторное воздействие, которое передается по нервному волокну хребта.
При пальпаторном исследовании в области поражения будет определяться напряжение мышц. Резкий поворот или наклон вызывают боль. Хондроз шейных позвонков нередко сопровождается ухудшением зрения и слуха, периодическими головокружениями. При патологии грудной части нередко возникает болезненность при глубоком вдохе или выдохе.
Как избавиться
Лечение тахикардии от остеохондроза начинают с устранения основной причины. Для этого применяют медикаментозные средства, вытяжение, массаж, физиотерапия. Хорошо помогают миорелаксанты, нестероидные противовоспалительные препараты, в случае сильной боли ее купируют с помощью новокаиновой блокады.
При достижении устойчивой ремиссии нарушение ритма проходит. Такой результат также служит подтверждением правильно поставленного диагноза. Прогноз обычно благоприятный. Важно пройти полный курс лечения и соблюдать меры профилактики.
При таком отклонении я обычно рекомендую миорелаксанты с седативным эффектом. Они не только устранят спазм мускулатуры в зоне нарушения, но и помогут нормализовать работу нервной системы.
Если пульс превышает 110 ударов, и такие приступы отмечаются часто, то в этом случае требуется использование антиаритмических препаратов. Если вовремя не провести лечение, то постоянная перегрузка сердечной мышцы приведет к недостаточности. Лучше всего использовать для этого бета-блокаторы, они не только снизят частоту сердечных сокращений, но и помогут предупредить развитие ишемии. Противопоказанием к их применению является гипотония. Одновременно нормализовать пульс можно при помощи препаратов с содержанием калия и магния.
Случай из практики
Ко мне на прием пришел пациент, которого постоянно мучили приступы тахикардии. Сердцебиение учащалось в покое, а также после физической нагрузки, и достигало 120–160 ударов в минуту. В момент приступа наблюдалась одышка, слабость, головокружение.
На ЭКГ отклонений не обнаружено. Рентген выявил изменения в шейном отделе позвоночника. МРТ показала наличие грыжи между IV и V позвонком грудного сегмента.
Я назначил нестероидные противовоспалительные препараты, миорелаксанты, после достижения ремиссии рекомендовал проведение массажа шейно-воротниковой зоны и ЛФК. Через 2 недели наступило значительное улучшение, частота пульса — 69–70 уд/мин.
Рекомендации специалиста
Для подготовки материала использовались следующие источники информации.
Как отличить боль в сердце от остеохондроза

Может ли болеть сердце при остеохондрозе
Боли в области сердца – один из характерных признаков остеохондроза нижне-шейного и верхне-грудного отделов позвоночника. При этом болевой синдром может быть связан как с раздражением нервной ткани, иннервирующей собственно сердце (кардиальный синдром, шейная стенокардия), так и с ущемлением нервов, снабжающих различные структуры грудной клетки (межреберная невралгия, шейный радикулит, синдром передней лестничной мышцы).
Кардиальный синдром при шейном остеохондрозе возникает в результате раздражения корешков нервных стволов, которые дают начало волокнам сердечных нервов и сердечного сплетения. За особое сходство с симптомами ишемической болезни сердца (грудной жабы, стенокардии) кардиальный синдром получил неофициальное название шейной стенокардии.
Боль в области сердца при шейном радикулите возникает в случае поражении межпозвоночного диска между третьим и четвертым шейными позвонками.
Синдром передней лестничной мышцы – сложный комплекс симптомов, возникающий в результате зажатия нервно-сосудистого пучка между мускулами шеи (точнее, между передней и средней лестничными мышцами), что нередко встречается при шейном остеохондрозе (спазм мышц рефлекторного характера в ответ на раздражение нервов, исходящих из позвоночного канала).
Межреберная невралгия или грудной радикулит – развивается при поражении корешков спинномозговых нервов верхне-грудного отдела.
Боль в сердце при остеохондрозе: симптомы
Боль в сердце при кардиальном синдроме может иметь различный характер и интенсивность (острые, тупые, ноющие, колющие боли). При этом болевой синдром имеет достаточно широкий ареал (в отличие от истинной стенокардии, боль не локализуется за грудиной, а имеет разлитой характер).
Вместе с тем, так же как и в случае истинной стенокардии, боль при шейной стенокардии может отдавать назад под левую лопатку и в межлопаточное пространство, вниз – в левую руку и вверх – в левое надплечье и левую половину шеи).

«Позвоночное» происхождение боли в сердце при шейной стенокардии можно определить по следующим признакам:
· связь болевого синдрома с движениями головы и шеи (усиление при резких движениях, ослабление в определенной позе);
· усиление боли при кашле, чихании, смехе и т.п;
· снятие болевого синдрома при приеме анальгетиков и спазмолитиков (анальгин, но-шпа) при абсолютной резистентности к «сердечным» средствам (от валидола до нитроглицерина);
· появление или усиление боли при нагрузке на шейный отдел позвоночника (давление на макушку головы).
Боль в области сердца при шейном радикулите, возникающем при поражении межпозвоночного диска С3-4, во многом схожа с кардиальным синдромом. Распознать шейный радикулит можно при легком постукивании по остистым отросткам шейных позвонков (в пораженной области такие действия вызовут сильную боль). В таких случаях боль в сердце нередко сочетается с признаками поражения диафрагмального нерва (приступы икоты, метеоризм) и повышенным тонусом мышц шеи и затылка.
Синдром передней лестничной мышцы характеризуется болями, которые также напоминают стенокардию: болевой синдром распространяется под левую лопатку, в левую руку, нередко до самых пальцев. Однако в таких случаях выражены и другие признаки синдрома лестничной мышцы (снижение высоты пульса на артериях левой руки, множественные неврологические нарушения).
При грудном радикулите боль в области сердца принимает опоясывающий характер и усиливается при наклоне в больную сторону. Иногда при остеохондрозе верхних грудных позвонков боль локализуется в межлопаточном пространстве, что связано с повышенном тонусом мускулатуры.
При схожих симптомах рекомендуется обратиться к специалисту за консультацией и лечением. Первый прием врача в клинике «Восстановительная медицина» проводится бесплатно.
Боль в сердце при остеохондрозе: лечение
Боль в области сердца при остеохондрозе связана с ущемлением нервных волокон патологически измененными элементами позвоночного столба (остеофиты, грыжа межпозвоночного диска шейного отдела).
Болевой синдром при остеохондрозе вызывает рефлекторный спазм мышечной ткани, что способствует дополнительному ущемлению нервных волокон. В результате развивается воспалительная реакция и нарастает отек, еще более затрудняющий питание поврежденных нервных волокон.
Таким образом, боль при остеохондрозе – пусковой механизм развития целого каскада реакций, поэтому снятие болевого синдрома является первоочередной задачей. При сильных упорных болях используют метод новокаиновых блокад.
При болевом синдроме умеренной интенсивности более предпочтительны физиотерапевтические процедуры (такие, к примеру, как проверенное временем озокеритолечение и более новый метод магнитотерапия). Они оказывают мягкое, но комплексное действие, включающее несколько эффектов:
· устранение мышечного спазма;
· восстановление нормального кровообращения в пораженных тканях;
· восстановление поврежденных нервных волокон.
Чтобы избежать рецидивов боли в сердце, необходимо проводить лечение пораженного остеохондрозом шейного отдела позвоночника. В нашей клинике Восстановительной медицины для этого используются такие методики, как мануальная терапия и остеопатия.
В период ремиссии шейного остеохондроза важно закрепить результаты лечения, с этой целью назначаются профилактические курсы:
Кроме того, для предохранения позвоночника от сотрясений при ходьбе мы советуем всем нашим пациентам заказать изготовление индивидуальных ортопедических стелек.
Для того чтобы записаться на первичную консультацию специалиста бесплатно, звоните по телефону:


