Сколиоз 2 степени причины, симптомы, методы лечения и профилактики
Сколиоз 2 степени определяют при искривлении позвоночника во фронтальной плоскости от 11 до 25 градусов. Клинически проявляется асимметричными контурами шеи и треугольниками талии, образованием мышечного валика в поясничном отделе, выпячиванием — в грудном отделе. Кривизна позвоночника не пропадает в любом положении тела.
Заболевание широко распространено в детской ортопедии, особенно часто возникает в возрасте 4-6 и 10-14 лет, когда происходит активный рост и развитие организма. Больные сколиотической болезнью нуждаются в наблюдении и комплексном лечении у ортопеда, с назначением консервативной терапии.
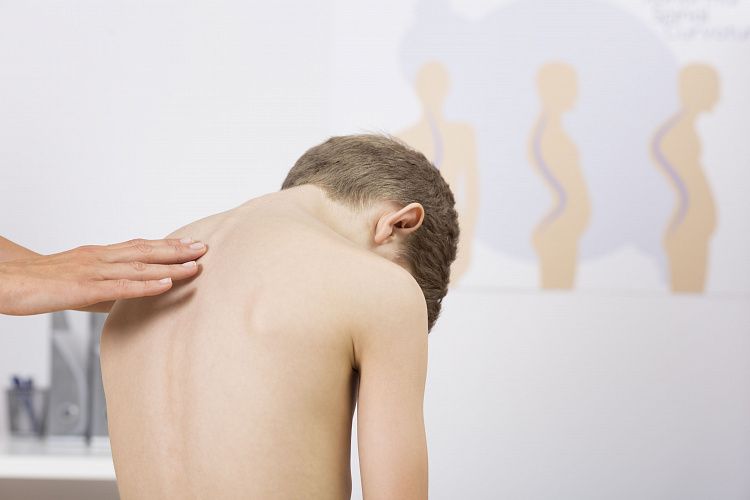
Причины
Сколиоз 2 степени возникает вследствие отсутствия лечения болезни в раннем периоде. В 80% всех случаев установить происхождение сколиотической болезни невозможно, тогда ставят диагноз идиопатический сколиоз 2 степени. В числе оставшихся 20% рассматривают следующие провоцирующие факторы:
- ожирение;
- неадекватные физические нагрузки;
- тяжёлый труд;
- вынужденное пребывание в одном положении;
- наследственность;
- аномалии развития позвоночника;
- ампутацию нижних конечностей;
- нарушение осанки;
- метаболические расстройства;
- дефицит определенных веществ в организме;
- заболевания соединительной ткани;
- травмы позвоночника и спинного мозга;
- нервно-мышечные заболевания;
- нарушение формирование рёбер;
- ревматизм;
- опухоли спинного и головного мозга.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Сентября 2021 года
Содержание статьи
Симптомы сколиоза 2 степени
Сколиоз 2 степени клинически определяют по кривизне позвоночника, не исчезающей после выпрямления. При деформации позвоночника может появиться одна боковая дуга искривления (С-образный сколиоз), две кривизны (S-образный), три дуги искривления (Z-образный).
Другие признаки сколиоза 2 степени:
- разные треугольники талии с левой и правой стороны;
- половина таза на стороне деформации опущена;
- лопатки расположены на разном расстоянии от позвоночника, а их углы — на разной горизонтальной линии;
- разная высота надплечий;
- асимметрия контуров шеи и ягодичных складок;
- изменение положения позвонков: ротация (вращение) и торсия (скручивание).
Классификацию сколиоза второй степени проводят по разным признакам:
- по времени возникновения: инфантильный (появившийся в промежутке 0-3 года жизни), ювенильный (развившийся между 4-6 годами), подростковый (возникший в возрасте 10-14 лет);
- по месту расположения искривления позвоночника: шейно-грудной, грудной, грудо-поясничный, поясничный, пояснично-крестцовый;
- по течению: прогрессирующий и непрогрессирующий;
- по стороне локализации деформации: правосторонний и левосторонний.
Методы диагностики
Диагноз сколиоз 2 степени может быть установлен при внешнем осмотре и данных рентгенографии. При обращении больного с жалобами на косметический дефект, возникший вследствие деформации позвоночника и грудной клетки, боль в спине врач проводит общее клиническое обследование. Из разговора с пациентом уточняет время появления и динамику изменения жалоб, изучает медицинскую документацию, расспрашивает о бытовых условиях, образе жизни.
В положении стоя, сидя, лёжа оценивает осанку, обращает внимание на высоту надплечий, расположение лопаток, асимметрию таза и кожных складок, наличие реберного горба, выпирающих передних рёберных дуг. Также проводит осмотр области живота, поясницы, таза, грудной клетки. С помощью сколиозометра определяет степень искривления позвоночника в градусах.
Избежать субъективных ошибок, связанных с визуальной диагностикой, позволяет рентгенография позвоночника. Для получения детальной картины деформации снимки делают в двух проекциях: стоя и лёжа. Для более детального обследования позвоночника может быть выполнена компьютерная томография, магнитно-резонансная томография.
При возникновении симптомов со стороны дыхательной, сердечно-сосудистой, нервной, пищеварительной системы по показаниям выполняют УЗИ брюшной полости, миелографию, электрокардиографию, исследуют показатели внешнего дыхания.
Для диагностики сколиоза 2 степени специалисты клиник ЦМРТ используют методы физикального и аппаратного обследования, как:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться?
Диагностикой и лечением сколиоза 2 степени занимаются врачи-вертебрологи и ортопеды, в ряде случаев в сотрудничестве с неврологами, кардиологами, пульмонологами, травматологами, эндокринологами, инфекционистами.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Савичкин Алексей Серафимович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич
Лечение сколиоза 2 степени
При своевременном обращении за врачебной помощью сколиоз 2 степени поддается лечению. Тактику терапии выстраивают с учетом конкретной клинической картины, причин и течения болезни, локализации и типа деформации, наличия осложнений. В первую очередь, необходимо выявить и устранить причину сколиоза, если это возможно. Всем пациентам рекомендован умеренный двигательный режим, здоровый образ жизни, полезная пища. Основной упор делают на общеукрепляющие мероприятия, физиотерапевтические процедуры, корсетотерапию. Операции проводят крайне редко.
Из медикаментов назначают нестероидные противовоспалительные препараты и ненаркотические анальгетики в таблетках. Они временно избавляют от боли, сдерживают воспаление, восстанавливают подвижность в пораженном сегменте. Если сколиотические изменения сопровождаются невыносимой болью, вводят анестетики с глюкокортикостероидами внутривенно, внутримышечно или непосредственно в ткани позвоночника.
Главная роль при коррекции и профилактике сколиотических деформаций 2 степени отведена оздоровительной физкультуре. Регулярное выполнение физических упражнений оказывает общеукрепляющее воздействие на организм, повышает выносливость мышц, укрепляет мышечный корсет, улучшает кровообращение, восстанавливает двигательную активность.
Другим важным направлением в лечение сколиоза 2 степени является плавание и гидрокинезотерапия (оздоровительная гимнастика в воде). Во время плавания происходит укрепление мышц позвоночника и всего скелета, естественная разгрузка позвоночника, развиваются благоприятные условия для нормального развития и роста тел позвонков.
К общеукрепляющим и оздоровительным мероприятиям при угле искривления более 15 градусов добавляют корсетотерапию. Ношение ортопедического корсета необходимо, чтобы зафиксировать позвонки в определенном положении, тем самым замедлив прогрессирование деформации. Корсет будет бесполезен, если рост организма завершен.
В схему консервативной терапии по показаниям включают массаж, физиотерапевтические процедуры, как:
- магнитотерапия;
- электромиостимуляция мышц;
- лазеротерапия;
- УВЧ;
- электрофорез;
- амплипульстерапия;
- аппликации озокеритом, парафином;
- водо- и грязелечение;
- мануальная терапия.
Лечение сколиоза 2 степени в клиниках ЦМРТ предусматривает назначение разных терапевтических методов:
Симптомы, стадии развития и лечение S-образного сколиоза
S-образный сколиоз – патология позвоночника, требующая незамедлительного лечения. Если вовремя не обратиться к врачу, болезнь перейдет в тяжелую форму. Ниже мы более подробно расскажем о данном заболевании и способах его лечения.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети

S-образный сколиоз – болезнь позвоночного столба, которая чаще всего развивается у девочек подросткового возраста. Многие школьницы, сидя на уроках, не держат спину прямо. Это приводит к тому, что позвоночник меняет естественное положение и начинает болеть.
Как развивается и какие зоны поражает?
сколиоз спины прогрессирует медленно. Сначала позвоночный столб искривляется. Позже появляется 2 дуги. Первая из них называется основной. Она включает в себя 8-10-й позвонки. Вторая дуга носит название компенсационной и включает в себя 1-3-й позвонки. Это говорит о том, что болезни подвергаются 2 отдела: поясничный и грудной.
Основная причина развития представленной болезни – высокая нагрузка, оказываемая на позвоночник. Ее чаще всего испытывают дети и подростки, которые вынуждены долгое время проводить за письменными столами, не соответствующими их росту.
Стадии развития
Общее число степеней S-образного сколиоза равно четырем. Каждая форма имеет свои отличительные особенности.
На первой стадии болезни позвоночник искривляется под углом до 10°. В это время формируется основная дуга. Второго изгиба или еще нет, или он незаметен. Диагностировать заболевание на данном этапе довольно сложно.
Когда S-образный сколиоз переходит на вторую стадию развития, позвоночный столб искривлен уже на 10-25°. Если человек, страдающий этой болезнью, наклоняется, то видно, что его лопатки расположены асимметрично.
Третья степень считается очень опасной. Угол наклона позвоночника составляет уже 25-50°. На спине больного можно увидеть не только основную, но и компенсаторную дугу. Также на данном этапе развития S-образного сколиоза формируется реберный горб, четко видна асимметрия в области груди.
Четвертая стадия считается тяжелейшей формой сколиоза, ведь позвоночник искривляется более чем на 50°. Вылечить его без хирургического вмешательства невозможно.
Симптоматика
Симптомы напрямую зависят от того, на какой стадии развития находится болезнь. К примеру, S-образный сколиоз первой степени протекает почти незаметно, а люди, страдающие сколиозом второй степени, жалуются на боль в области спины.
К основным симптомам описываемого заболевания необходимо отнести:
- искривление позвоночника;
- Деформацию контура шеи;
- Изменение положения тазобедренных суставов;
- Появление впадины в области поясницы;
- Выпячивание грудины.
S-образный сколиоз третьей степени быстро прогрессирует, поэтому его симптомы сложно не заметить. Позвоночный столб больного имеет сильное искривление, которое становится причиной ущемления нервных окончаний. В связи с этим пациент испытывает болевые ощущения во время движения. Кроме того, изменение позвонками их естественного положения отрицательно сказывается на работе внутренних органов. В частности, замедляется кровообращение, появляются боли в сердце и легких.
Человек с четвертой степенью сколиоза испытывает дискомфорт постоянно. Его спина сильно искривлена, а тело становится непропорциональным. Вылечить болезнь можно только путем проведения операции.
Как вылечиться?
Если описываемая болезнь диагностируется на одной из начальных стадий, то врач назначает курс лечения, направленный на остановку развития заболевания. В связи с этим среди способов лечения S-образного сколиоза первой и второй степени следует выделить:
- ЛФК;
- Массаж;
- Иглоукалывание;
- Мануальную терапию.
Что касается лекарственных средств, то их прием не способен привести к выравниванию спины. Однако врачи выписывают пациентам таблетки для снятия боли и замедления воспалительных процессов.
Если вы подозреваете, что можете быть больны S-образным сколиозом, пройдите медицинское обследование. Таким образом, вы гарантируете себе правильную постановку диагноза и назначение эффективного курса лечения.
Современные способы лечения S-образного сколиоза 2 степени
Сколиоз 2 степени у ребенка может диагностироваться в любом возрасте. Иногда случается, что у новорожденного малыша наблюдают ассиметричное развитие таза, нижних конечностей, и ставят диагноз – сколиоз 2 степени. Но чаще всего эта степень сколиоза является прогрессированием сколиоза 1 степени у ребенка, вовремя не замеченного и не скорректированного вовремя – такие диагнозы чаще всего появляются у детей школьного возраста.
Особенности развития сколиоза 2 степени у детей и подростков
 • Сколиоз 2 степени гораздо более заметен внешне, чем 1 степени – даже без специальных навыков родители могут увидеть у ребенка асимметрию спины, таза, конечностей, плеч (если, конечно, ребенок не тучный).
• Сколиоз 2 степени гораздо более заметен внешне, чем 1 степени – даже без специальных навыков родители могут увидеть у ребенка асимметрию спины, таза, конечностей, плеч (если, конечно, ребенок не тучный).
• Чем раньше появился сколиоз 2 степени у ребенка, тем больше вероятность, что это заболевание будет прогрессировать дальше. Поэтому при первых признаках заболевания ребенок должен получить всестороннюю квалифицированную медицинскую помощь и в дальнейшем наблюдаться у врача-ортопеда.
• Почему сколиоз 2 степени так быстро прогрессирует, если возник у ребенка в раннем возрасте? Потому что данное заболевание затрагивает позвоночник. В связи с ростом ребенка деформация позвоночника только усиливается, причем процесс этот происходит очень быстро.
• Если заболевание возникло у ребенка в дошкольном возрасте и развивалось в сторону ухудшения, то когда позвоночник уже утратил гибкость, которую имеет позвоночник здорового ребенка, восстановить все его функции и гибкость в дальнейшем будет очень сложно.
• Сколиоз 2 степени, характеризующийся, как известно, искривлением позвоночника в том или ином сегменте с ротацией позвонков на вершине искривления, влечет за собой ещё одну большую проблему для детского здоровья, а именно – искривление грудной клетки. В свою очередь, неправильное развитие костно-мышечного корсета грудной клетки влияет на внутренние органы ребенка – у него появляются патологии сердечно-сосудистой и дыхательной систем.
• Диагностированный в более позднем возрасте подростка и молодого человека, а именно – в 18 и старше лет, сколиоз 2 степени уже не имеет таких деформирующих последствий, потому что к этому возрасту скелет полностью сформировался, рост костей завершен.
Симптомы сколиоза 2 степени у детей и подростков – как определить заболевание?
 Необходимо иметь в виду, что у ребенка признаки сколиоза даже 2 степени менее заметны в движении, поэтому диагностика заболевания должна выполняться в условиях стандартного осмотра, для выявления очевидных симптомов искривления позвоночника и других деформаций скелета.
Необходимо иметь в виду, что у ребенка признаки сколиоза даже 2 степени менее заметны в движении, поэтому диагностика заболевания должна выполняться в условиях стандартного осмотра, для выявления очевидных симптомов искривления позвоночника и других деформаций скелета.
Симптомы 2 степени сколиоза у ребенка:
1. Разная высота стояния углов лопаток, плеч, перекос костей таза.
2. Треугольники между талией и опущенными вниз руками ребенка несимметричные.
3. Несимметричность ямок ромба Михаэлиса.
4. Значительная, видимая невооруженным глазом, торсия тел позвонков на вершине искривления, с образованием реберного горба и мышечного валика.
Современные методы лечения сколиоза 2 степени у детей и подростков
На сегодняшний день медицина имеет многочисленные доказательства того, что сколиоз 1 и 2 степени у детей и подростков, даже при быстром прогрессировании заболевания, возможно полностью исправить. Это осуществимо, конечно, при своевременной медицинской консультации врача-ортопеда, всестороннем обследовании ребенка, назначении, и самое главное – правильном выполнении комплексного лечения.
Условия лечения ребенка со сколиозом 2 степени:
• Первоначально врач должен точно выявить причину заболевания и воздействовать на неё.
• Для определения точного угла искривления позвоночника, а также торсии позвонков, ребенку назначают рентгенологическое обследование.
• В большинстве случаев лечение сколиоза 2 степени выполняется амбулаторно, и в домашних условиях. В некоторых случаях, однако, ребенку могут назначить лечение в стационаре.
• Лечение сколиоза 2 степени является консервативным мероприятием.
Методы, входящие в консервативное лечение сколиоза 2 степени у пациентов детского возраста:
1. Лечебная гимнастика – направлена на укрепление мышечного корсета, восстановление симметрии тела.
2. Плавание и специальная гимнастика в воде – только под наблюдением опытного инструктора.
3. Рефлексотерапия.
4. Позиционная терапия.
5. Ношение корригирующего корсета, который изготавливается индивидуально, с учетом индивидуальных особенностей строения тела и степени искривления позвоночника, деформации грудной клетки. Современные корсеты для пациентов разрабатываются при помощи специальных компьютерных программ.
6. Физиотерапия.
7. Специальная дыхательная гимнастика.
8. Курсы лечебного массажа спины, который должен выполнять специалист.
Что предполагает оперативное лечение прогрессирующих форм сколиоза у детей и подростков?
При быстром прогрессировании этого заболевания, возникновении нарушений функции внутренних органов, при отсутствии эффекта от методов консервативной терапии в отношении данной патологии, пациенту детского возраста может быть назначено оперативное лечение.
Цель оперативного лечения – коррекция деформации позвоночника путем установки металлоконструкции, которая будет фиксировать деформированный отдел позвоночника в стабильном положении. Выбор метода операции и хирургического подхода, а также стабилизирующей системы для сегмента позвоночника, осуществляется хирургом индивидуально для каждого пациента.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
28 февраля 2018 Подробнее
г. Пушкин (пригород г. Санкт- Петербурга), Парковая улица 64-68, ФГУ «НИДОИ им. Г.И.Турнера»
Сколиоз 2 степени: причины, симптомы, можно ли вылечить
Что такое сколиоз 2 степени
При сколиозе 2 степени угол искривления позвоночника составляет от 10° до 25°. Серьезная деформация позвоночника при этом не наблюдается, однако на данном этапе уже сдавливаются кровеносные сосуды. Это является предпосылкой для развития нарушений кровоснабжения органов. Несмотря на относительно небольшой градус искривления, сколиоз 2 степени проявляет себя небольшой асимметрией тела, которая видна при врачебном осмотре. Это состояние опасно тем, что заболевание быстро прогрессирует и может перейти в более серьезную форму.
Причины заболевания
Сколиоз 2 степени развивается по следующим причинам:
- Неправильное положение позвоночного столба во время учебы, работы и отдыха.
- Неправильное распределение нагрузки на позвоночник (например, ношение сумки в одной руке).
- Дефицит витаминов и микроэлементов: витамина D, фосфора и кальция.
- Хронические заболевания инфекционного характера.
- Травмы позвоночника.
- Врожденные патологии.
В большинстве случаев 2 степень сколиоза является следствием неправильного образа жизни и очень часто диагностируется у детей школьного возраста.
Симптомы
Сколиоз 2 степени при своевременной диагностике не доставляет больших проблем, так как вылечить его несложно. Но он коварен своей бессимптомностью, поскольку сам человек не замечает ни визуальных изменений, ни перемен в самочувствии. При сколиозе 2 степени может наблюдаться небольшой болевой синдром после физических нагрузок, но за лечением человек в этом случае обычно не обращается. При врачебном осмотре обнаруживаются следующие симптомы сколиоза:
- несимметрично расположенные плечи, руки, подъягодичные складки;
- торчащие лопатки;
- видимое искривление позвоночника.
При появлении признаков сколиоза 2 степени необходимо как можно скорее обратиться к врачу-неврологу, так как исправить осанку при более запущенной стадии уже не удастся.
Виды и места локализации сколиоза второй степени
Можно ли вылечить сколиоз 2 степени
Успех лечения сколиоза 2 степени определяется возрастом пациента. В детском и подростковом возрасте, когда скелет окончательно не сформировался, лечение более результативно, однако есть риск быстрого прогрессирования заболевания, если вовремя не обратиться к врачу. Лечится ли сколиоз 2 степени у взрослых? Прогнозы благоприятны, поскольку позвоночник пациента не растет и риск перехода патологии в более сложную форму снижен. Но лечение получается длительным, вернуть позвоночник в прежнее состояние сложнее.
Как лечить сколиоз 2 степени
Если диагностирован сколиоз 2 степени, лечение в большинстве случаев позволяет полностью избавиться от заболевания. Оно предполагает комплекс мероприятий, которые подбираются врачом.
Лечебная гимнастика, физиотерапия
ЛФК – это комплекс специальных упражнений и гимнастика, которые под контролем специалиста при сколиозе 2 степени позволяют улучшить кровообращение, укрепить позвоночные мышцы. Физиотерапевтическое лечение показано в качестве средства, которое также улучшает кровоснабжение позвоночного столба.
Корсет и наклонные кровати
Ортопедические приспособления – это неотъемлемая часть лечения сколиоза 2 степени у детей и подростков. Они позволят не только держать позвоночник в правильном положении, но и снять напряжение в мышцах. Взрослым ортопедические приспособления назначаются для остановки патологических процессов.
Массаж и мануальная терапия
Массажные манипуляции и процедуры мануальной терапии при сколиозе 2 степени должны проводиться под строгим контролем врача и только с его разрешения, поскольку не всегда эти методы оказываются эффективными.
Плавание
Пациенту может быть назначен комплекс специальных упражнений в воде, предназначенный для укрепления позвоночных мышц и улучшения общего самочувствия. При сколиозе 2 степени стоит воспользоваться услугами грамотного инструктора по лечебному плаванию.
Иппотерапия
Конный спорт показан при сколиозе 2 степени в качестве эффективного дополнения к основному лечению. Верховая езда формирует устойчивую привычку держать спину ровно, а также улучшает общее состояние опорно-двигательного аппарата.
Хирургическое вмешательство
Показано при болевом синдроме и быстром прогрессировании сколиоза 2 степени. Также операция назначается в том случае, если другие методы лечения не дали результатов. Современное хирургическое лечение сколиоза 2 степени эффективно и безопасно.
Берут ли в армию со сколиозом 2 степени
Этот вопрос интересует каждого родителя, чей ребенок на следующий год должен пойти в армию. Сколиоз 2 степени, согласно законам РФ, является уважительной причиной для освобождения от армии, если в течение последних 2–3 лет заставлял пациента обращаться к врачу с жалобами на плохое самочувствие. В иных случаях призывник считается годным для службы с небольшими ограничениями.
Межпозвоночная грыжа
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата

Согласно научным данным, степень восприятия и переносимости боли во многом зависит от гендерной (половой) принадлежности. У женщин она в 2 раза выше, чем у представителей сильной половины человечества.
Рассказывает специалист ЦМРТ

Дата публикации: 01 Июля 2021 года
Дата проверки: 01 Июля 2021 года
Содержание статьи
Симптомы межпозвоночной грыжи
Среди специфических симптомов межпозвоночной грыжи у мужчин следует выделить функциональные расстройства со стороны репродуктивной системы, нарушение чувствительности в конечностях. У женщин же, на фоне смещения пульпозного ядра и последующего разрыва фиброзного кольца, гораздо чаще наблюдаются неврологические расстройства (головные боли, нестабильность артериального давления, головокружение, слабость, фибромиалгии и пр.).
Диагностика грыжи позвоночника
Для выявления грыжевого выпячивания в межпозвоночных дисках (МПД) используются инструментальные методы диагностики:
- рентген позвоночника: снимки в прямой и боковой проекции, для определения характера поражения (травматического или дегенеративного)
- КТ (оценка состояния костной ткани)
- миелография: рентгеноконтрастное исследование спинного мозга
- УЗИ: изучение межпозвонковых дисков и связок
- МРТ позвоночной грыжи: высокочувствительный метод визуализации всех параветебральных структур: позвоночных суставов, костного мозга, мышечно-связочного аппарата, спинномозговых корешков, позвонковых отверстий и пр.
Лечение грыжи позвоночника
Основной целью лечения является остановка прогрессирования грыжевого выпячивания, полное устранение болей, восстановление утраченных функций и стабилизация двигательной активности. Для каждого пациента, в зависимости от размера и места локализации грыжи, подбирается комплексная лечебная схема, которая может включать терапевтические или хирургические методы воздействия.
Консервативное лечение
На начальных стадиях формирования протрузии, без разрыва фиброзного кольца, широко используется консервативная терапия. Лечение грыжи позвоночника без операции включает целый комплекс методов. В него входит:
- медикаментозная коррекция
- физиотерапевтические процедуры
- тракционное вытяжение
- мануальные техники
- ЛФК
- кинезиотерапия
- методы рефлексотерапии
- лечебный массаж
Подробнее о консервативных методах лечения дегенеративных заболеваний позвоночника можно ознакомиться здесь.
Физиотерапия
В клинической практике широко используются физиотерапевтические методики, обладающие локальным и системным характером воздействия:
- импульсные токи (диадинамик, дарсонваль, амплиимпульс и пр.)
- ультразвук
- УВТ (ударно-волновая терапия при грыже позвоночника)
- лечение низкоинтенсивным лазером
- чрезкожная электростимуляция
- магнитотерапия
- электрофорез с карипазимом
- озонотерапия
Физиопроцедуры при грыже позвоночника оказывают противовоспалительное, обезболивающее, противоотечное, репаративное и антиоксидантное действие. В ходе курсового лечения межпозвоночной грыжи ультразвуком, дарсонвализацией спины и другими методами физического воздействия развиваются неспецифические ответные реакции организма. Как следствие, купируется тканевая гипоксия, корректируется сосудистая недостаточность, усиливается рассасывание спаек, снижаются проявления патологических синдромов и симптомов, корректируются клинико-функциональные расстройства.
Массаж при грыже позвоночника
Массаж спины при межпозвонковой грыже направлен на устранение избыточной нагрузки на пострадавший диск и восстановление нормального функционирования позвоночного столба. В данном случае ведется проработка зоны, окружающей область протрузии. Среди допустимых массажных процедур наибольший эффект имеют:
- лечебный
- классический (в том числе точечный массаж)
- зональный
- гидромассаж
- баночный
- мануальное воздействие на активные точки конечностей
Манипуляции должны выполняться с большой осторожностью, без применения силы, которая может усилить мышечный спазм и привести к дальнейшему выпячиванию грыжи в позвоночный канал. Для проведения лечения в домашних условиях врач может порекомендовать ручной или электрический массажер, массажный матрас, накидку для спины и шеи и другие аппараты, предназначенные для деликатного воздействия на мягкие ткани.
Мануальная терапия
Остеопатия при грыже позвоночника оказывает должный терапевтический эффект в том случае, когда дополнительно присутствует смещение позвонков. В данной ситуации мануальный терапевт использует щадящие манипуляционные техники, направленные на растяжение позвоночных структур и устранение функциональных блоков.
В зависимости от отдела, на который остеопат направляет свое усилие, различают поясничные, грудные и шейные тракции. В случае компрессионного перелома, нарушения спинномозгового кровообращения или наличия вертеброгенного злокачественного новообразования мануальная терапия при грыже позвоночника противопоказана.
Тракционное вытяжение
Для разгрузки позвоночно-двигательных сегментов и быстрого купирования боли успешно используется тракционная терапия. Вытяжка позвоночника при грыже способствует снижению давления между телами позвонков, уменьшению мышечного напряжения и контрактур, устранению подвывихов и восстановлению правильных биомеханических взаимоотношений. В ортопедической практике используется несколько видов тракционного лечения: вертикальное, горизонтальное, сухое, водное вытяжение и пр. При выборе оптимального метода воздействия обязательно учитывается возраст, вес пациента, механизм поражения, имеющиеся показания и противопоказания.
Иглоукалывание
Обязательным компонентом консервативного лечения является иглорефлексотерапия. Специальные иголки устанавливаются в акупунктурные зоны, лежащие вдоль двух основных меридианов (задне-срединного и канала мочевого пузыря) и, по схеме, непосредственно в точки пораженного шейного, грудного или поясничного отдела.
Иглоукалывание при межпозвоночной грыже способствует активации кровотока, высвобождению биологически активных веществ, восстановлению трофики пораженных участков. По завершению терапевтического курса наблюдается выраженный регресс клинических симптомов и значительное уменьшение размера грыжевого выпячивания.
Другие методы лечения
Среди дополнительных методик, применяющихся в комплексном лечении межпозвонковых грыж, наиболее эффективными признаны:
- гирудотерапия
- кинезиотейпирование
- рефлекторный микромассаж аппликационными устройствами
- вакуум-терапия (банки на спину)
- местнораздражающие средства (перцовый пластырь, НПВП для наружного применения и пр.)
Медицинские пиявки при грыже позвоночника способствуют снятию воспаления и отека, и восстановлению кровоснабжения. Аппликатор Кузнецова или аппликатор Ляпко, оказывающие воздействие непосредственно на проблемный участок, усиливают и пролонгируют терапевтический эффект других применяющихся методик. Тейпирование спины при межпозвоночной грыже способствует ускорению оттока лимфатической жидкости, снижает отек и воспаление, ограничивает патологическую подвижность, облегчает боль.
Медикаментозное лечение
Обязательным компонентом консервативной коррекции неврологических проявлений остеохондроза является фармакотерапия. При выпадении межпозвоночного диска используются следующие группы лекарственных средств:
- противовоспалительные и обезболивающие при межпозвонковой грыже: нестероидные анальгетики
- венотоники, улучшающие качество сосудистых стенок
- спазмолитики: таблетки и капельницы, способствующие расслаблению гладкомышечной мускулатуры и снятию спазмов
- лекарства с седативным (успокаивающим) эффектом
- хондромодуляторы для защиты суставов
- мази при болях в позвоночнике
При вертеброгенных поражениях периферической нервной системы рекомендуется введение лекарственных средств в перидуральное пространство. Блокада позвоночника при грыже снижает воспалительный отек нервных корешков и купирует болевой синдром. Таблетированные средства, уколы при болях в спине и хондропротекторы для позвоночника при грыже назначаются индивидуально, с учетом возраста, общего состояния здоровья и особенностей конкретного случая.
Хирургическое лечение
Если неврологические симптомы прогрессируют, а консервативные методы лечения оказываются неэффективными, пациентам рекомендуется операция на позвоночнике. Существует 2 основных способа хирургической коррекции: традиционный (открытый передний доступ) и эндоскопическое удаление грыжи позвоночника.
В первом случае, через 3-х сантиметровый разрез, под контролем микроскопа, выполняется микрохирургическое удаление. При помощи эндоскопа проводится малоинвазивная операция (с разрезом не превышающим 1,5 см). Кроме того, в клинической практике широко используется сочетанная, микроэндоскопическая дискэктомия, а также лазерное удаление грыжи.
Для уменьшения давления в пульпозном ядре и устранения сдавливания нервного корешка рекомендуется нуклеопластика (интервенционная дискэктомия):
- гидропластика (использование высокоскоростной струи физраствора)
- лазерная вапоризация грыж межпозвонковых дисков
- радиочастотная абляция
- коблация (холодное разрушение плазмой)
Берут ли в армию молодых людей, страдающих от грыжи позвоночника?
Межпозвонковая грыжа (грыжа межпозвонкового диска) — это смещение пульпозного ядра межпозвонкового диска с разрывом фиброзного кольца, приводящее к сдавлению спинальных корешков, сосудов и спинного мозга.
Микроразрывы фиброзного кольца и прорастание рецепторов через его задние отделы считаются одним из значимых факторов патогенеза дискогенной боли.
Перейти к прайсу
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА
- дискогенный болевой синдром, обусловленный протрузией или грыжей диска, занимающей не более 1/3 просвета спинномозгового канала;
- признаки дегенеративных изменений диска (повышение внутридискового давления, частичная дегидратация, внутренние разрывы и микротрещины фиброзного кольца);
- локальный дискогенный болевой синдром в поясничном отделе позвоночника при неэффективности консервативного лечения более 3 месяцев;
- дискогенный радикулярный болевой синдром.
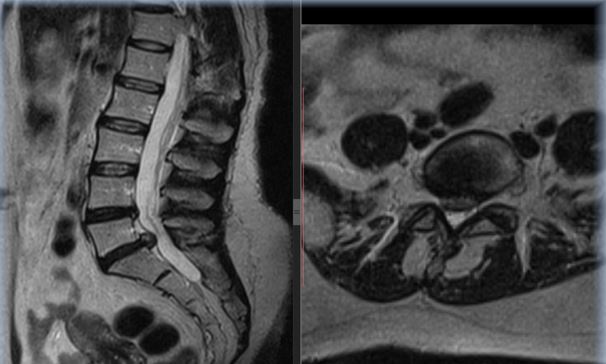
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МЕЖПОЗВОНКОВОЙ ГРЫЖИ В РКМЦ
В ГУ “Республиканский клинический медицинский центр” проводится малоинвазивное оперативное лечение и ведение пациентов с дискогенной радикулопатией (межпозвонковой грыжей) на поясничном отделе позвоночника методом радиоволновой нуклеоаннулопластики.
Методы радиочастотной аннулопластики направлены на коагуляцию коллагена и стабилизацию стенки диска, термоабляцию нервных окончаний с денервацией диска.
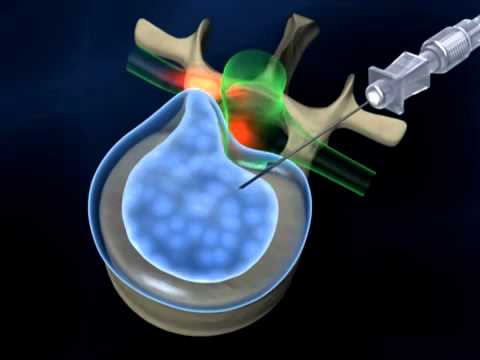
Радиочастотная нуклеоаннулопластика представляет собой безопасное минимально инвазивное (путем прокола кожи) оперативное вмешательство.
Целью операции является:
- декомпрессия структур позвоночного канала,
- устранение дискогенного болевого синдрома и нарушений проводимости в нервных корешках,
- восстановление функциональных свойств диска,
- репарация дефектов фиброзного кольца.
Этапы проведения радиоволновой нуклеоаннулопластики
- анестезия;
- введение в диск проводника;
- введение по проводнику инструмента для дискэктомии;
- ручное удаление части ядра и начало формирования декомпрессиоянной полости;
- введение биполярного электрода;
- нуклеотомия (аблция) дополнительной части ядра с использованием турборежима генератора с целью окончательного создания декомпрессионной полости;
- переключение генератора в режим радиоволновой аннулопластики с целью герметизации дефектов фиброзного кольца;
- эндоскопический контроль;
- извлечение инструментов;
- наложение повязки.анестезия;
- введение в диск проводника;
- введение по проводнику инструмента для дискэктомии;
- ручное удаление части ядра и начало формирования декомпрессиоянной полости;
- введение биполярного электрода;
- нуклеотомия (аблция) дополнительной части ядра с использованием турборежима генератора с целью окончательного создания декомпрессионной полости;
- переключение генератора в режим радиоволновой аннулопластики с целью герметизации дефектов фиброзного кольца;
- эндоскопический контроль;
- извлечение инструментов;
- наложение повязки.
Возможные послеоперационные проблемы
Учитывая минимально инвазивный характер проводимого вмешательства, риск возникновения периоперационных осложнений очень низок.
Рекомендации пациентам после проведения радиоволновой нуклеоаннулопластики
- В первые сутки после процедуры пациентам не следует водить автомобиль,
- на протяжении двух недель необходимо исключить физические нагрузки,
- в течение месяца носить бандаж.
ПРОТИВОПОКАЗАНИЯ
ПОДГОТОВКА К ХИРУРГИЧЕСКОМУ ВМЕШАТЕЛЬСТВУ
Предоперационное обследование для госпитализации

- клинический анализ крови (срок давности не более 14-ти дней);
- RW (срок давности не более 3-х месяцев);
- HВs-антиген (срок давности не более 3-х месяцев);
- анти-HСV (срок давности не более 3-х месяцев);
- антитела к ВИЧ (срок давности не более 3-х месяцев);
- биохимический анализ крови: АЛТ, АСТ, общий белок, общий билирубин, мочевина, калий, натрий, глюкоза, протромбин, фибриноген (срок давности не более 14-ти дней);
- группа крови и резус-фактор (без срока давности, медицинский документ)- клинический анализ мочи (срок давности не более 14-ти дней);
- рентгенография или флюорография грудной клетки (описание с печатью лечебного учреждения, срок давности не более одного года);
- ЭКГ с расшифровкой (срок давности не более 14-ти дней).
Обследование для операции
- магнитно – резонансная томография (МРТ) больной области позвоночника, выполненная на аппарате с напряжением магнитного поля не менее одного Тесла (обязательное исследование, срок давности не более одного месяца);
- обзорная и функциональная рентгенография больной области позвоночника (по специальному назначению врача, срок давности не более одного месяца);
- компьютерная томография (КТ) больной области позвоночника (по специальному назначению врача, срок давности не более одного месяца).
Госпитализация
- Пациент пребывает в клинику в день операции, обычно в 10-11 часов утра, имея при себе результаты предоперационного обследования для госпитализации (см. выше).
- В этот день запрещается утренний прием пищи и жидкости, за исключением обычного приема лекарств, при наличии сопутствующих заболеваний.
- После оформления документов и размещения в палате, лечащий врач и анестезиолог оценивают состояние и готовность пациента к проведению лечебной манипуляции.
- По окончании манипуляции пациент возвращается в палату. При нормальном самочувствии, стандартное время пребывания в дневном стационаре клиники, от момента госпитализации до выписки, составляет 3-4 часа.
- Лечащий врач дает пациенту рекомендации, выписной эпикриз, при необходимости больничный лист.
Берут ли в армию с грыжей?

Каждый вид грыжи имеет свои особенности. Поэтому, чтобы ответить на вопрос, призовут ли с ней в армию, нужно разобраться, в чем отличие каждого вида и как они влияют на работу организма.

- Главная
- Берут ли в армию с грыжей?

Руководитель юридического отдела Службы Помощи Призывникам
Берут ли в армию с грыжей Шморля?
Грыжа Шморля не освобождает от призыва в армию. Бессимптомное течение этой патологии не ограничивает годность к военной службе, поэтому призывника могут отправить в любые войска.
Вместе с тем важно понимать, с чем связано появление грыжи Шморля и к каким последствиям она привела. Например, причиной возникновения грыж могут быть травмы позвоночника, остеохондроз, остеоартроз, остеопороз и другие заболевания. Некоторые из этих причин могут освобождать от военной службы, поэтому обязательно загляните в 13 главу Расписания болезней и проверьте, какую категорию годности выставляют при вашем диагнозе.
Как освободиться от армии с грыжей?
Наши клиенты с грыжей не служат в армии. Позвоните нам по телефону 8 (800) 333-53-63 и получите ответы на любые вопросы.
Могут ли призвать в армию с межпозвоночной грыжей?
Межпозвоночная грыжа считается более серьезным заболеванием, так как приводит к давлению (компрессии) на спинной мозг. Наиболее частой причиной возникновения считается запущенный остеохондроз.
Сами по себе межпозвонковые грыжи не препятствуют призыву. Как и при грыже Шморля, в таких случаях годность к службе может определяться по общему состоянию призывника. К примеру, если грыжа возникла на фоне остеохондроза, освидетельствование будут проводить именно по этому заболеванию.
Так с остеохондрозом и межпозвоночными грыжами берут в армию, если заболевание протекает бессимптомно и не сопровождается функциональными нарушениями позвоночника. Для освобождения от призыва необходимо иметь ограниченный деформирующий спондилез и межпозвонковый остеохондроз с болевым синдромом и четкими анатомическими признаками деформаций. Помимо этого нужно подтвердить наличие клинических и рентгенологических признаков ограниченного этих заболеваний.
Освобождение от армии с пупочной грыжей
Ответ на вопрос «Берут ли в армию с пупочной грыжей» зависит от её размера. Считается, что небольшое «выпячивание» в пределах физиологического кольца не помешает службе. Поэтому с некрупной пупочной грыжей берут в армию. Призывник получит категорию годности «Б».
При более выраженных проявлениях освидетельствование будет проходить по статье 60 Расписания болезней. От призыва освобождаются молодые люди с крупными или умеренными рецидивирующими грыжами, проявляющимися в вертикальном положении тела во время физической нагрузки.
Мы запустили бесплатный сервис «Карта здоровья призывника». Пройдите небольшое тестирование и узнайте, какие у вас могут быть непризывные заболевания.
Категория годности при паховой грыже
Освидетельствование призывников с паховой грыжей также происходит по 60 статье Расписания болезней. Категория годности определяется по размеру образования, наличию рецидивов и условий его проявления.
С какой паховой грыжей не берут в армию в двух случаях:
- Призывник освобождается от призыва и получает категорию «Д»: крупный размер грыжи, обязательны рецидивы. Для вправления требуется ручное пособие или горизонтальное положение тела.
- Призывник освобождается от призыва и получает категорию «В»: умеренный размер грыжи, обязательны рецидивы, функциональные нарушения. Появляется в вертикальном положении тела при физнагрузке или кашле.
При наличии объективных данных без нарушения функций призывник получит категорию «Б-4». Если же у него расширение паховых колец без грыжевого выпячивания при физической нагрузке и натуживании, то такое состояние никак не ограничивает годность к военной службе. Молодого человека могут отправить в любые войска.
Перед окончательной постановкой категории годности врачи военкомата могут дать призывнику отсрочку для лечения. Направление на лечение носит рекомендательный характер. Призывник сам решает, обращаться ему за медицинской помощью или нет. Отказ от проведения операции не будет являться уклонением от службы.
«Получить освобождение от армии при грыже достаточно тяжело. Для этого должны быть значительная история болезни, все обследования и серьезные нарушения чувствительности или функций опорно-двигательного аппарата. Чаще дают отсрочку для прохождения курса лечения. Во всех остальных случаях отправляют в армию».

Информация для родителей призывников
Где бы ни располагалась грыжа, молодому человеку обязательно понадобятся медицинские документы с подробным описанием патологии и перечислением всех функциональных нарушений. При этом история болезни призывника должна быть исчерпывающей и полностью соответствующей условиям Расписания болезней, по которым предусмотрено освобождение от армии.
Если комплект медицинских документов собран не в полном объеме или некорректно, молодого человека могут признать годным. А так как так как призывники сами не знают, как действовать в таких ситуациях, мы советуем родителям проходить призывные мероприятия и обследование вместе с сыном.
Если вы находитесь далеко или не знаете, как помочь своему ребенку — обратитесь к нам. Мы помогаем своим клиентам собрать нужные документы по грыжам и подготовиться к медкомиссии. Наши юристы сопровождают призывников в военкомат и добиваются освобождения от армии.

Освобождение от армии по грыже на практике
У одного из наших клиентов была диагностирована грыжа пищеводного отверстия диафрагмы 2 степени. Подготовка к призыву прошла легко: мы собрали и предоставили в военкомат все необходимые документы, подтверждающие диагноз. Однако во время самих призывных мероприятий пришлось столкнуться с двумя проблемами. Врач военкомата заявил, что заболевание не страшное, и призывник здоров. Чтобы молодого человека не забрали в армию, мы добились направления на дополнительное обследование для уточнения диагноза. Но и на этом этапе нам пришлось столкнуться с трудностями. Гастроэнтеролог, который проводил обследование от военкомата, не указал степень грыжи. Так как эта информация необходима для выставления законной категории годности, нам пришлось указать врачу на ошибку.
Только после того, как врач заполнил направление корректно и указал вторую степень тяжести, призывнику оформили отсрочку от призыва. Во время следующего призыва мы вновь помогли Вячеславу пройти врачей и призывную комиссию. По итогам освидетельствования призывник получил освобождение от армии по грыже.

Остались вопросы?
Посмотрите видео и узнайте, с какими видами грыж не берут в армию, а с какими – отправляют служить.
Остались вопросы после статьи? Позвоните нам по телефону 8 (800) 333-53-63 , и мы обязательно на них ответим.
С уважением, Михеева Екатерина, руководитель юридического отдела Службы Помощи Призывникам.


